文章来源:中国脑血管病杂志, 2021, 18(9):590-598.
作者:戴娆 马存凯 李玉彪 雷振武 郭应兴
通信作者:郭应兴,Email:gyx0778@163.com
摘要:目的 探讨青海地区破裂颅内动脉瘤患者血管内栓塞术后远期预后的影响因素,并构建列线图预测模型。 方法 回顾性连续纳入2012年4月至2019年4月于青海大学附属医院行血管内栓塞治疗的破裂颅内动脉瘤患者371例,均经头部CT和(或)DSA确诊为动脉瘤性蛛网膜下腔出血。371 例患者均生于青海省,在本地生活时间> 1 年,按7∶ 3 比例,将其随机分配为建模组(270 例)和验证组(101例)。对所有患者进行血管内栓塞术后24个月的临床随访,格拉斯哥预后量表(GOS)评分4~5分为预后良好,1~3分为预后不良。对建模组预后良好(192例)和预后不良(78例)患者进行人口学特征及临床资料的比较,人口学特征包括年龄、性别、藏族、高海拔(海拔≥2 500 m)等;临床资料包括高血压病、2型糖尿病、吸烟史、血红蛋白水平升高(血红蛋白> 175 g/L)、颅内压升高(脑脊液压力> 180 mmH2O)、Hunt-Hess量表评分4~5分、改良Fisher量表评分、院内术后并发症(缺血、出血性并发症)等。以建模组患者预后不良为因变量,单因素分析中P<0.1的参数为自变量,进行多因素Logistic回归分析筛选风险变量,并构建列线图预测模型。应用Bootstrap法对预测模型进行内部验证,通过一致性指数确定模型的区分度,一致性指数越接近1.0表示模型的区分度越好。应用决策曲线分析法判断预测模型的临床实用性,模型曲线与所有患者接受血管内栓塞治疗净获益曲线的临界概率范围越大,说明临床实用性越好。绘制校准曲线,采用Hosmer-Lemeshow检验判断预测模型的校准度,P > 0.05表示校准度较好。 结果 (1)建模组与验证组患者人口学特征及临床资料的差异均无统计学意义(均P > 0.05)。(2)270例建模组预后良好和预后不良患者分别为192、78例。预后不良患者居住高海拔地区、藏族、颅内压增高、Hunt-Hess量表评分 4~5分、血红蛋白升高、院内术后并发症比例均高于预后良好患者,二者差异均有统计学意义[74.4% (58/78)比41.1% (79/192),χ2= 24.480;59.0% (46/78)比22.4% (43/192),χ2= 33.585; 34.6% (27/78)比12.0% (23/192),χ2= 18.835;80.8% (63/78)比39.1% (75/192),χ2= 38.619; 55.1% (43/78)比20.3% (39/192),χ2= 31.793;14.1% (11/78)比2.6% (5/192),χ2= 13.155;均 P<0.01]。建模组预后不良与预后良好患者其余人口学特征和临床资料的差异均无统计学意义(均P > 0.05)。(3)多因素Logistic回归分析显示,高海拔地区(OR=5.117,95% CI:2.453~10.676)、藏族(OR=3.615,95% CI:1.785~7.322)、颅内压增高(OR=2.665,95% CI:1.130~6.286)、Hunt-Hess量表评分4~5分(OR=6.671,95% CI:3.137~14.186)、血红蛋白升高(OR=3.032,95% CI: 1.475~6.233)、院内术后并发症(OR=4.763,95% CI:1.223~18.553)均为破裂颅内动脉瘤行血管内栓塞治疗患者发生不良预后的独立危险因素(均P<0.05)。(4)构建列线图,显示Hunt-Hess量表评分4~5为100.0分,颅内压增高为51.3分,高海拔地区为85.0分,藏族为68.2分,血红蛋白升高为59.0分,院内术后并发症为82.0分。建模组和验证组一致性指数分别为0.873、0.852,表示模型区分度较好。(5)临床决策曲线结果显示,建模组临界概率为0.25~0.98,验证组临界概率为 0.25~0.95,预测模型在建模组和验证组中均有较好的临床运用效果。(6)校准度分析结果显示,建模组(Hosmer-Lemeshow检验,χ2= 9.963,P=0.256)及验证组(Hosmer-Lemeshow检验,χ2= 8.256, P=0.214)校准预测与未校准预测曲线走向一致且靠拢,校准曲线表现良好。 结论 单中心结果显示,青海地区破裂颅内动脉瘤行血管内栓塞术患者,居住高海拔地区、藏族、颅内压增高、Hunt-Hess评分4~5分、血红蛋白升高、院内术后并发症可增加其远期不良预后的风险。
动脉瘤性蛛网膜下腔出血(aneurysmal subarachnoidhemorrhage,aSAH)具有患病率高、起病突然、进展快及致死率高等特点[1],介入治疗是aSAH的常用治疗方法[2]。有研究报道显示,aSAH 患者入院前及治疗后30 d的病死率分别为15%~30% 、35% ,出院患者中约1/3者遗留行为及认知功能障碍[3]。青海省地处青藏高原,其平均海拔为3 500 m,高海拔地区的低氧、寒冷环境易致血管壁损害及血流动力学变化,可能影响患者介入治疗术后的恢复及远期预后[4]。藏族为青海省人口最多、分布最广的少数民族,藏族aSAH、自发性脑出血和动静脉畸形的患病率较高[5-6]。本研究纳入破裂颅内动脉瘤血管内栓塞术后患者的单中心病历资料,通过构建临床预测模型,拟分析高海拔地区破裂颅内动脉瘤血管内栓塞术后患者远期预后的影响因素。
1 对象与方法
1.1 对象
连续回顾性纳入2012年4月至2019年4月于青海大学附属医院行血管内栓塞治疗的破裂颅内动脉瘤患者389 例,均经头部CT和(或)DSA确诊为 aSAH,失访18例(失访率4.6% ),最终371 例患者纳入本研究。371例患者中,男176例,女195例;年龄41~73 岁,中位年龄54(50,58)岁;来自介入诊疗科212例,重症监护治疗病房59例,神经外科52例,神经内科42例,康复科6例;汉族190例,藏族127例,蒙古族21例,回族18例,撒拉族6例,土族4例,土家族2例,东乡族3例;高血压病185例,2型糖尿病81例;吸烟史116 例。应用SPSS 25.0 统计软件按7∶ 3 比例随机分配,将371 例破裂颅内动脉瘤血管内栓塞术后患者分为建模组(270 例)和验证组(101例)。建模组和验证组患者人口学特征、高血压病、2型糖尿病史等临床资料的差异均无统计学意义(均P > 0.05)。见表1。本研究方案通过了青海大学附属医院伦理委员会审核批准(伦理号:P-SL-2014054),患者或其家属签署了诊疗知情同意书,并自愿接受随访。
纳入标准:(1)年龄> 18岁,均首次发生aSAH;(2)aSAH的诊断符合《中国动脉瘤性蛛网膜下腔出血诊疗指导规范》[7],且经头部CT和(或)全脑DSA确诊;(3)行血管内栓塞治疗;(4)按户籍登记,生于青海省,在本地生活时间> 1年,且旅居外地最长持续时间< 1 个月;(5 )随访期为血管内栓塞术后 24 个月。排除标准:(1)非动脉瘤导致蛛网膜下腔出血;(2)既往因aSAH行介入或手术史;(3)资料不全;(4)失访。
1.2 资料收集及评价标准
1.2.1 术前相关资料:收集建模组和验证组患者人口学特征及临床资料,人口学特征包括年龄、性别、民族、居住地海拔等;临床资料包括高血压病、2 型糖尿病、吸烟史、心率、血红蛋白水平、颅内压、Hunt-Hess量表评分、改良Fisher量表评分等。
参照文献[8]标准,2型糖尿病符合以下任意一项者即可诊断:(1)糖化血红蛋白≥6.5% ;(2)空腹血糖≥7.0 mmol/L;(3)口服葡萄糖耐量试验2 h血糖≥11.0 mmol/L。高血压病定义为3 次非同日测量结果显示,静息状态下收缩压≥140 mmHg和(或)舒张压≥90 mmHg或既往确诊为高血压病并接受降压治疗[9]。吸烟史定义为吸烟> 1 支/ d,持续时间 > 1年[10]。参照文献[11]标准,结合青海省特点,将居住地海拔分为高海拔(海拔≥2 500 m)和非高海拔(海拔< 2 500 m)。根据我院血常规的参考范围,将血红蛋白> 175 g/L定义为血红蛋白升高。入院时行腰椎穿刺术,脑脊液压力> 180 mmH2O定义为颅内压增高[12]。
Hunt-Hess量表评分及改良Fisher 量表评分均参照《中国蛛网膜下腔出血诊治指南2019》[13], Hunt-Hess量表评分范围为0~5分;改良Fisher量表评分,即根据入院时头部CT结果,范围为0 ~4分。
1.2.2 术中及术后并发症:术中资料主要包括动脉瘤位置、动脉瘤直径、是否完全闭塞、瘤颈情况、血管内栓塞方法等。根据发病至行血管内栓塞治疗时间,分为介入时机< 3 d和介入时机≥3 d。
根据Raymond分级标准评估动脉瘤栓塞情况, Ⅰ级为完全闭塞,Ⅱ级为瘤颈显影,Ⅲ 级为瘤体显影,其中Ⅰ级为完全栓塞,Ⅱ~Ⅲ 级为不完全栓塞[14]。
参照《中国动脉瘤性蛛网膜下腔出血诊疗指导规范》中,根据影像学结果记录动脉瘤大小,即将瘤颈> 4.0 mm或体颈比< 0.5定义为宽颈动脉瘤[7]。
动脉瘤位置主要指位于前循环和后循环的动脉瘤[15]。
院内术后并发症指缺血并发症和出血并发症,缺血并发症包括急性血栓形成、急性缺血性卒中、动脉瘤附近穿支血管闭塞等;出血并发症包括脑出血、穿刺部位严重血肿、动脉夹层等[16]。
1.3 血管内栓塞治疗
血管内栓塞治疗包括支架辅助栓塞和单纯栓塞。参照《中国蛛网膜下腔出血诊治指南2019》[13]行血管内栓塞术。支架辅助栓塞为瘤腔内预留微导管,采用支架半释放技术;单纯栓塞为单侧或双侧微导管进行栓塞治疗。
全身麻醉,采用Seldinger技术穿刺右侧股动脉(若存在右侧股动脉穿刺困难、右侧股动脉区瘢痕形成、右侧髂动脉扭曲等,则选择左侧股动脉),置入6 F动脉鞘及导引导管行全脑DSA,对动脉瘤大小、瘤颈宽度、周围血管条件等进行评估,并对瘤体进行定性、定位,选择适宜的工作角度充分显露动脉瘤颈。路图指引下,将Chaperon 导引导管(Microvention,美国)置入载瘤动脉近端,轻柔将漂浮微导管(Marathon,EV3,美国)超选择进入载瘤动脉,释放电解脱弹簧圈Prime FC(Medtronic,美国)栓塞动脉瘤。即刻DSA示动脉瘤完全闭塞为栓塞满意。若栓塞不满意可使用弹簧圈Microplexcoils(Microvention,美国)栓塞动脉瘤。若仍未达Raymond分级Ⅰ级,可在Synchro14 微导丝(Stryker,美国)辅助下,将Prowler plus微导管(Cordis,美国)置入载瘤动脉远端,释放Solitaire AB支架(EV3,美国),覆盖瘤颈后继续行弹簧圈填塞,直至完全栓塞。
术后连续心电监测生命体征24~72 h,对有呕吐、头痛患者需绝对卧床休息,以免诱发颅内压增高。加强降压药的使用,降低颅内压,控制血压,防止血压波动。支架辅助栓塞患者术后常规给予抗血小板聚集、抗凝治疗,并监测患者凝血功能。
1.4 术后并发症及随访
术后并发症指围手术期并发症,主要为术后12 d内的缺血性、出血性并发症。
通过门诊及电话方式,对患者进行术后24个月的临床随访。采用格拉斯哥预后量表(GOS)评分对预后进行评估,4~5 分为预后良好,1~3 分为预后不良[17]。根据预后结果,将270 例建模组患者分为预后良好和预后不良,并对不同预后者进行人口学特征及临床资料比较。
1.5 统计学分析
采用SPSS 25.0、STATA 16.0 和R 3.6.3 软件对数据进行统计学分析。采用Kolmogorov-Smirnov(K-S)方法对计量资料进行正态性检验,符合正态分布的计量资料使用x-± s表示,组间比较采用t检验;非正态分布的计量资料使用中位数和四分位数[M(P25 ,P75 )]表示,组间比较采用秩和检验。计数资料用例数和百分比[例(% )]表示,组间比较采用 χ2检验或Fisher 确切概率法。以预后不良为因变量,单因素分析中P<0.1 的参数为自变量,将其中连续变量以命名哑变量的方式转化为二分类变量,以Stepwise模式逐步拟合。赋值方式:高海拔地区(否= 0,是= 1)、藏族(否= 0,是= 1)、颅内压增高(否= 0,是= 1)、Hunt-Hess量表评分4~5分(否=0,是= 1)、术后并发症(否= 0,是= 1)、血红蛋白升高(否=0,是=1)。根据个体的预后或诊断多因素预测模型报告规范(transparent reporting of a multivariableprediction model for individual prognosis or diagnosis, TRIPOD)原则[18],选取最优子集,使用R 3.6.3 软件建立不良预后的列线图。应用Bootstrap自抽样法对列线图模型进行内部验证,重复抽样1 000 次,计算一致性指数,以确定模型的区分度,一致性指数取值范围为0~1,越接近1 表示模型的区分度越好。应用决策曲线分析法判断预测模型的临床实用性,阈概率表示患者发生不良预后的临界概率,模型曲线与所有患者接受血管内栓塞治疗净获益曲线的临界概率范围越大,说明临床实用性越好。绘制校准曲线,采用Hosmer-Lemeshow 检验判断预测模型的校准度,P > 0.05表示校准度较好。双侧检验以P <0.05为差异有统计学意义。
2 结果
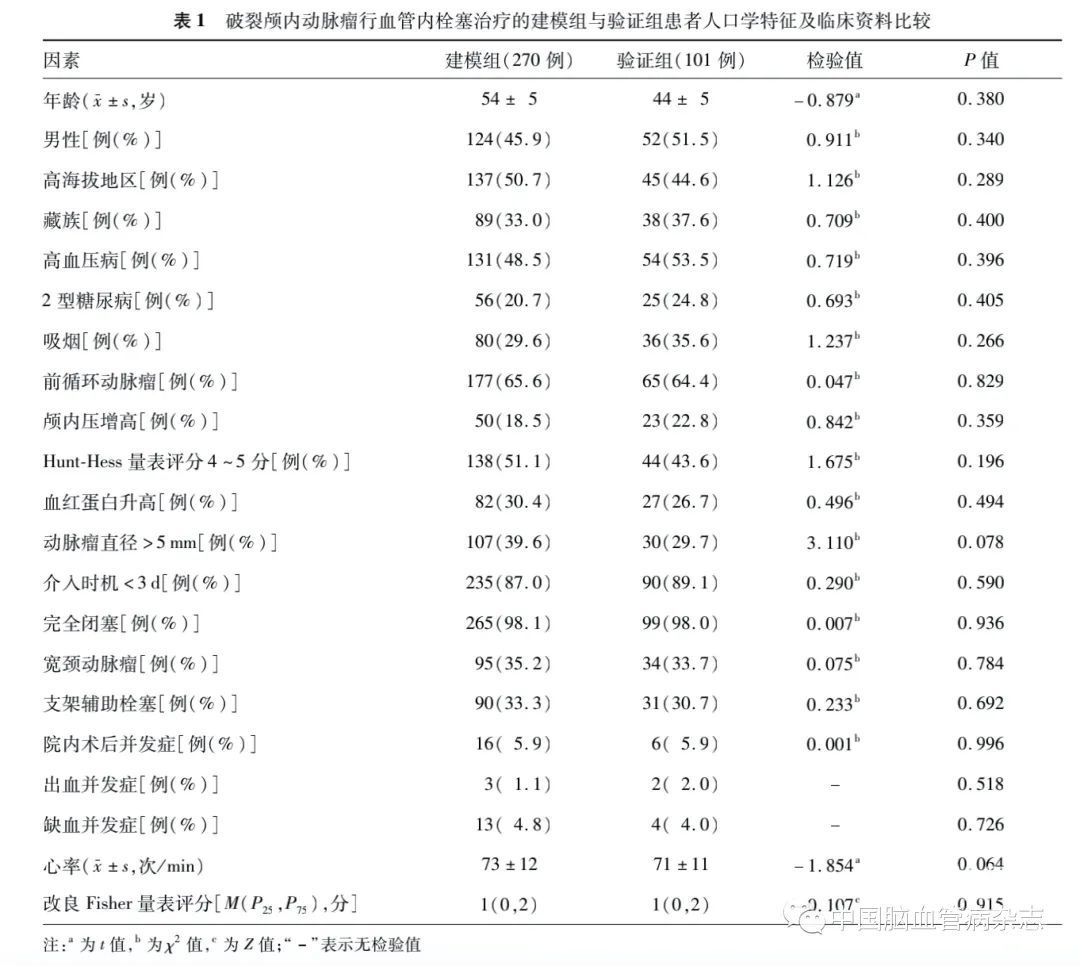
2.1 建模组与验证组患者人口学特征及临床资料比较
建模组与验证组患者年龄、心率、改良Fisher量表评分的差异均无统计学意义(均P > 0.05),两组性别、高海拔地区、藏族、高血压病、2 型糖尿病、吸烟、前循环动脉瘤、颅内压增高、Hunt-Hess量表评分 4~5分、血红蛋白升高、动脉瘤直径> 5 mm、介入时机< 3 d、完全闭塞、宽颈动脉瘤、支架辅助栓塞、院内术后并发症比例的差异均无统计学意义(均P >0.05)。见表1。
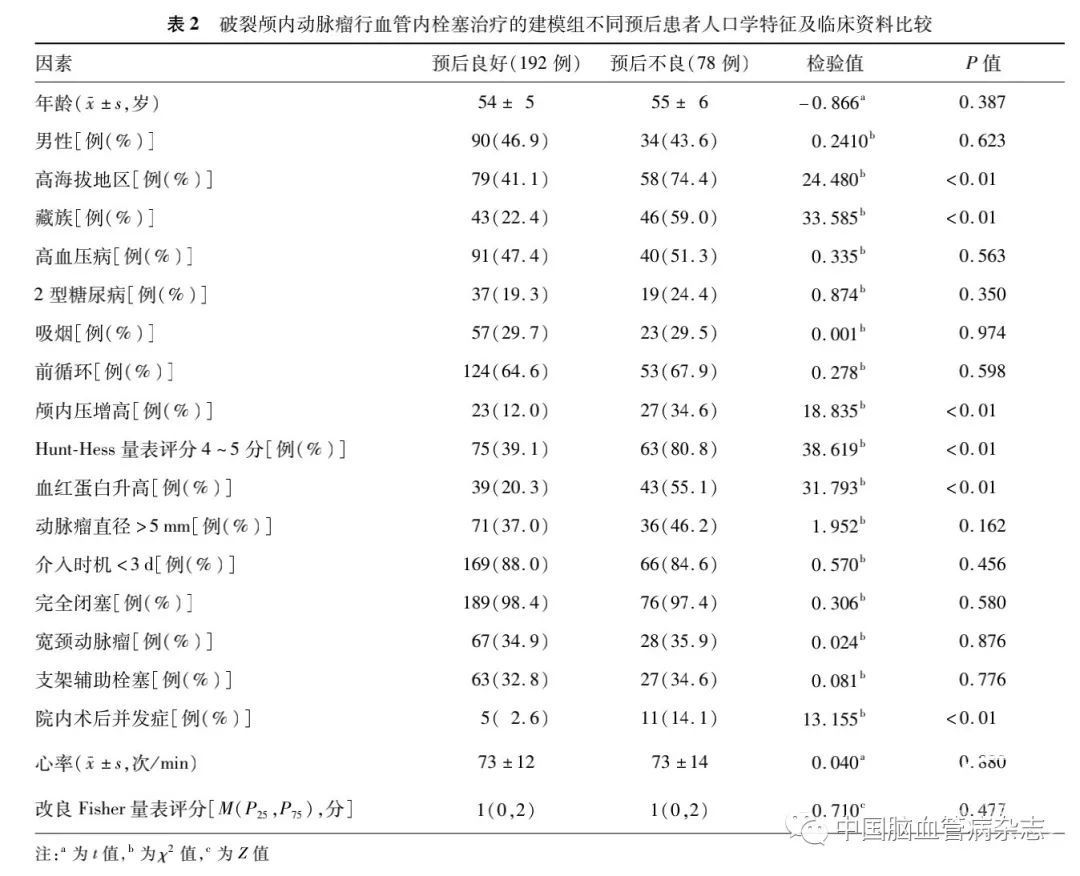
2.2 建模组不同预后患者比较2.2 建模组不同预后患者比较
371例患者在血管内栓塞术后24 个月随访时,预后良好者268 例(72.2% ),预后不良者103 例(27.8% )。270 例建模组预后不良患者高海拔地区、藏族、颅内压增高、Hunt-Hess量表评分4~5分、血红蛋白升高、院内术后并发症比例均高于预后良好患者,二者差异均有统计学意义(均P<0.01)。建模组预后不良与预后良好患者之间年龄、心率、改良Fisher量表评分的差异均无统计学意义(均P >0.05),二者性别、高血压病、2 型糖尿病、吸烟、前循环动脉瘤、动脉瘤直径> 5 mm、介入时机< 3 d、完全闭塞、宽颈动脉瘤、支架辅助栓塞比例的差异均无统计学意义(均P > 0.05)。见表2。
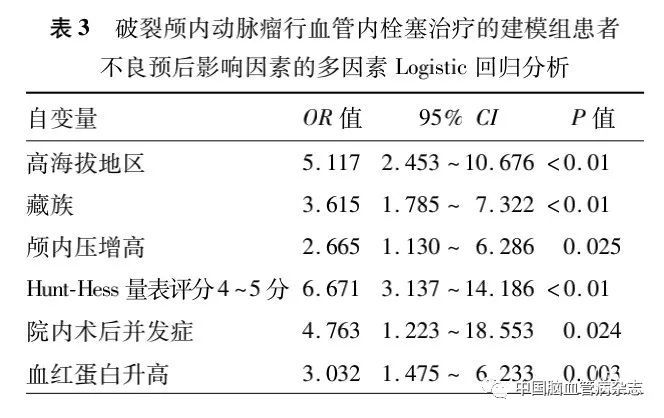
2.3 建模组患者不良预后影响因素的多因素Logistic回归分析
将单因素分析结果显示P<0.1 的自变量带入多因素Logistic回归模型,结果显示,高海拔地区、藏族、颅内压增高、Hunt-Hess量表评分4~5 分、血红蛋白升高、院内术后并发症均为破裂颅内动脉瘤行血管内栓塞治疗患者发生不良预后的独立危险因素(均P<0.05)。见表3。
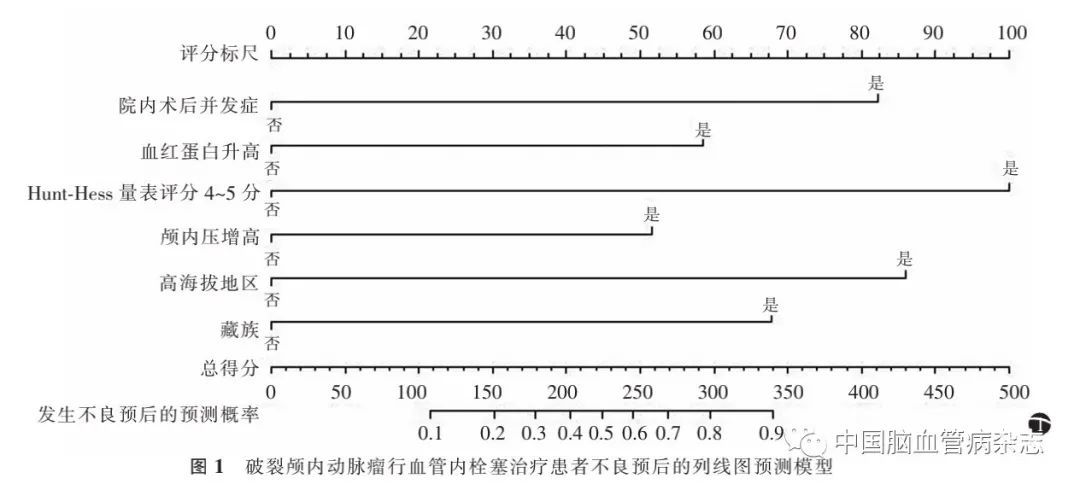
2.4 破裂颅内动脉瘤行血管内栓塞治疗患者不良预后列线图模型的建立
根据多因素Logistic回归分析结果,将高海拔地区、藏族、颅内压增高、Hunt-Hess量表评分4~5分、血红蛋白升高、院内术后并发症因素构建列线图,显示Hunt-Hess量表评分4~5 分对预后的影响最大(100.0分),颅内压增高对预后的影响最小(51.3分),而高海拔地区为85.0分,藏族为68.2分,血红蛋白升高为59.0 分,院内术后并发症为82.0 分。通过列线图得到各项预测指标的分数,将其相加即为总分,并得出对应的预测概率,计算得到建模组和验证组一致性指数,分别为0.873、0.852,模型区分度较好。见图1。
2.5 列线图模型的验证
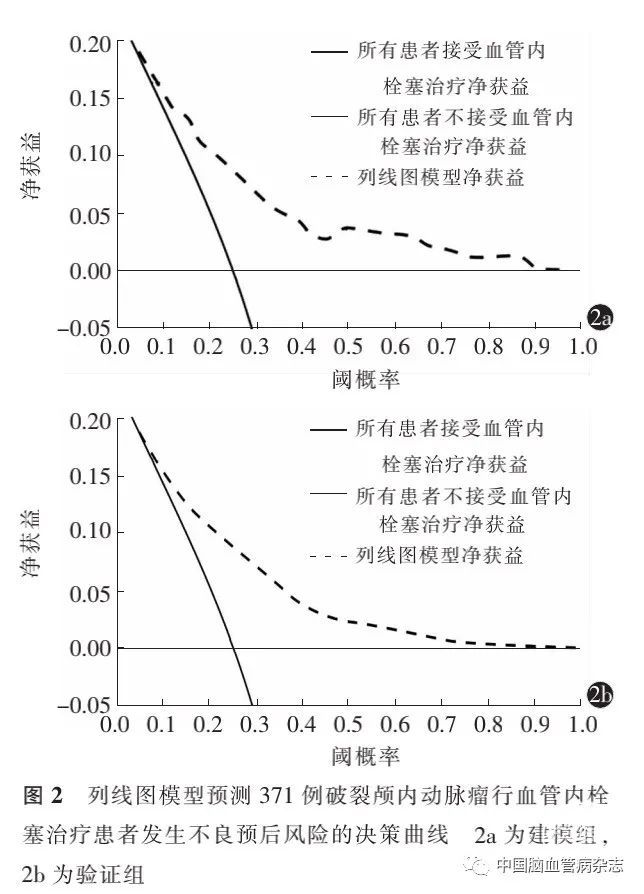
列线图预测破裂颅内动脉瘤行血管内栓塞治疗患者发生不良预后风险的临床决策曲线结果显示,建模组临界概率为0.25~0.98,验证组临界概率为 0.25~0.95,预测模型在两组中均有较好的临床运用效果。见图2a,2b。
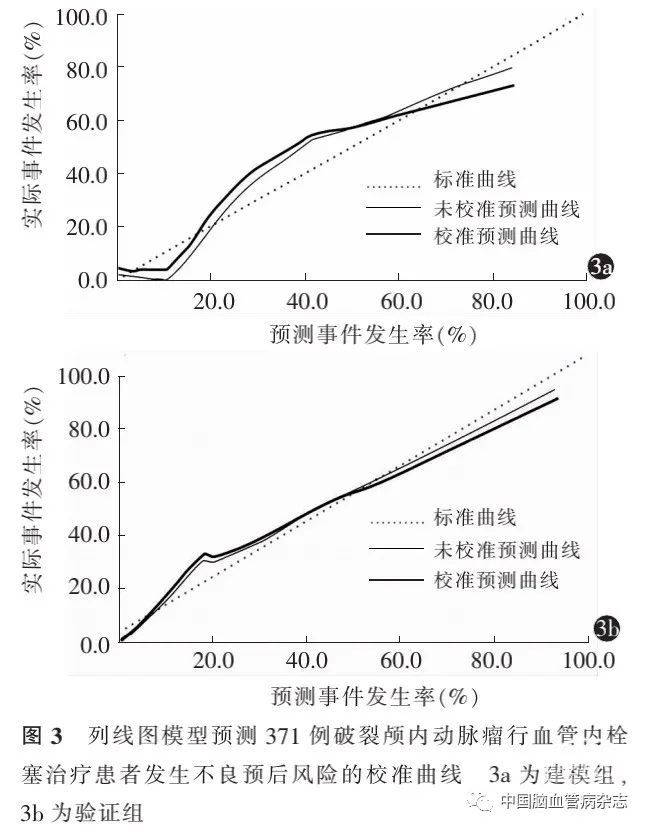
使用Bootstrap进行1 000次重复抽样,对预测模型进行验证,校准度分析结果显示,建模组(Hosmer-Lemeshow检验,χ2= 9.963,P=0.256)及验证组(Hosmer-Lemeshow 检验,χ2= 8.256,P =0.214)校准预测与未校准预测曲线走向一致且靠拢,校准度较好。见图3a,3b。
3 讨论
青海省地处青藏高原,其独有的外部环境、饮食习惯、遗传因素等特点使该地区破裂颅内动脉瘤的患病率具有一定的特殊性及复杂性。本研究通过多因素Logistic回归和构建列线图可视化模型评估青海地区破裂颅内动脉瘤患者经血管内栓塞治疗后2 年发生不良预后的风险,结果显示,高海拔地区、藏族、颅内压增高、Hunt-Hess量表评分4~5分、血红蛋白升高、院内术后并发症均为不良预后的独立危险因素(均P<0.05),对该地区破裂颅内动脉瘤的诊治具有一定的指导意义。
破裂颅内动脉瘤血管内栓塞术因创伤小、高龄患者也可耐受成为了临床常用的治疗手段之一。一项Meta分析对介入栓塞术与开颅夹闭术进行对比分析,结果提示两种治疗方式对aSAH 患者远期不良预后的差异无统计学意义(P > 0.05)[19]。高海拔地区的低氧、低温环境可使脑血管扩张,脑循环血量增加,而致脑循环障碍[20];可因脑微循环受到影响诱发脑血管病[21];低气温还可促进交感神经兴奋,导致出血性脑血管疾病[22]。有研究通过对比分析西藏高原地区与平原地区脑出血患者的临床资料,发现高海拔地区脑出血病情更重、预后更差[23]。 Hunt-Hess量表是评估aSAH病情严重程度及预后的重要评分,其分值越高提示发生脑血管痉挛、再出血、脑积水的概率越大[24]。有研究表明,Hunt-Hess量表评分与神经特异性标志物、脑钠肽及全身免疫炎性反应指数存在相关性,推测Hunt-Hess 量表评分可能与aSAH患者预后存在相关性[25-27]。
aSAH患者血红蛋白在红细胞裂解后进入血液,通过自由基、促炎性级联反应、内皮和平滑肌细胞功能障碍及一氧化氮利用率降低等过程损伤大脑[28]。孙久君等[29]研究发现,血红蛋白水平与aSAH患者术后症状性脑血管痉挛存在相关性。高海拔地区的缺氧环境可使血红蛋白水平较高,本研究多因素 Logistic回归分析及列线图预测模型均显示,高海拔地区及血红蛋白水平升高均可增加破裂颅内动脉瘤患者血管内栓塞术后发生预后不良的风险。颅内压增高可致aSAH患者再出血、脑水肿及脑血管痉挛等不良事件的发生,一项Meta分析结果显示,aSAH患者颅高压发生率为70.7% ,其中因颅高压造成 aSAH患者死亡的发生率为30.3% [30]。为适应青海省独特的生活环境,当地藏族形成了高脂、高蛋白、高热量的饮食习惯,且其基因多态性的不同均可能影响aSAH患者的预后[31-32]。
何福亮等[33]纳入了74例重症aSAH患者,根据 6个月后改良Rankin评分分为不同预后组,结果显示,Hunt-Hess量表高评分和尽早解除颅高压是影响患者预后的独立因素。本研究结果与文献报道近似。一项纳入190例藏族aSAH患者的研究也显示高血红蛋白水平是不良预后的危险因素[34]。此外,Xiao等[35]研究发现,与汉族aSAH患者比较,藏族aSAH患者预后更差。
本研究的局限性:相关介入影像学资料较少,且未行影像学随访;对藏族患者基因易感性、经济及卫生状况可能对预后的影响未进行探讨;单中心、小样本研究可能存在选择性偏倚,由于未进行外部验证,预测模型的内部验证结论可能存在一定的局限性。综上所述,高海拔、Hunt-Hess量表评分4~5 分、血红蛋白升高、颅内压增高、藏族、术后并发症可能增加青海地区破裂颅内动脉瘤患者血管内栓塞术后远期不良预后的风险,临床诊疗中应对高危患者给予重视,给予个体化治疗,改善远期预后。
参考文献 请见原文










