美国费城儿童医院神经放射科的C.A.P.F. Alves等对原发性后颅窝肿瘤进行研究,验证先前发表的神经影像学流程图对儿童后颅窝肿瘤诊断的临床实用性,文章发表于2021年5月的《AJNR Am J Neuroradiol》杂志。
——摘自文章章节
【Ref: Alves CAPF, et al. AJNR Am J Neuroradiol. 2021 May;42(5):961-968. doi: 10.3174/ajnr.A7057. Epub 2021 Mar 4.】
美国费城儿童医院神经放射科的C.A.P.F. Alves等对原发性后颅窝肿瘤进行研究,验证先前发表的神经影像学流程图对儿童后颅窝肿瘤诊断的临床实用性,文章发表于2021年5月的《AJNR Am J Neuroradiol》杂志。
该研究回顾性分析2013年1月至2019年10月在美国费城儿童医院和英国大奥蒙德街医院两个儿科中心收治的后颅窝肿瘤患儿病例资料。按照预先设计的流程图评估肿瘤的影像学特征。并检验诊断的一致性和准确性。
该研究共纳入148例患儿,中位年龄为3.4岁(2.1-6.1岁),男女比例为1.24。用预先设计的影像学流程图进行诊断,结果最常见的是毛细胞星形细胞瘤(PA)(编码序列123)53例(36%),其次是髓母细胞瘤含所有亚组(编码序列312)35例(24%)、室管膜瘤(编码序列323)17例(11%)、髓母细胞瘤SHH型(编码序列111)10例(7%)、非典型畸胎样/横纹肌样肿瘤(AT/RT)或髓母细胞瘤4组(编码序列311)5例(3%)、AT/RT(编码序列411)7例(5%)、促结缔组织增生性髓母细胞瘤SHH(编码序列112)6例(4%)、促结缔组织增生髓母细胞瘤SHH(编码序列313)3例(2%)和髓母细胞瘤WNT(编码序列412)5例(3%)(图1)。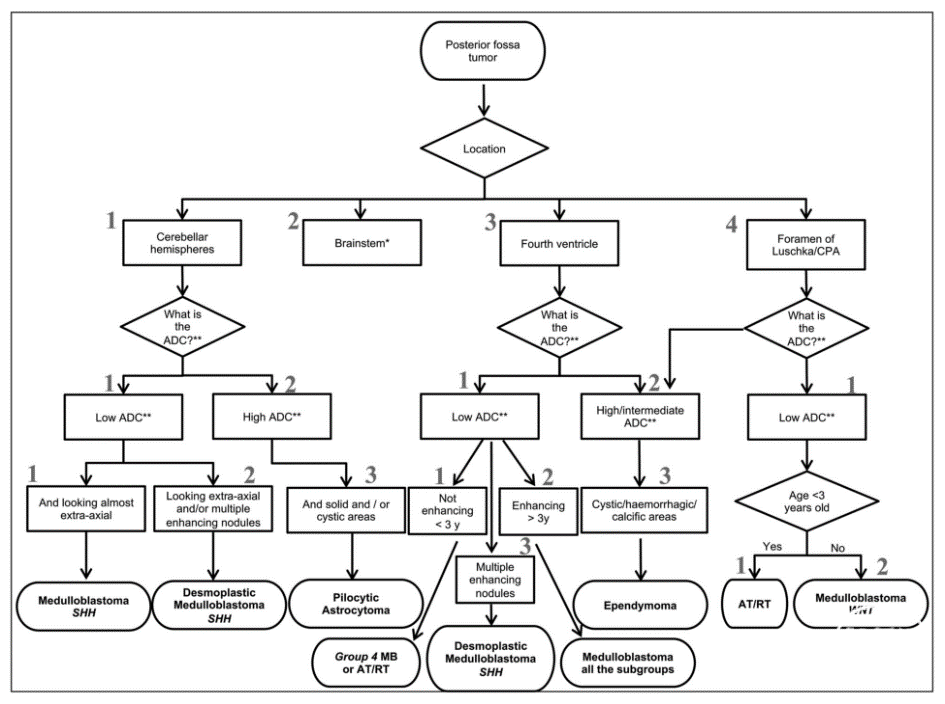
图1. 诊断准确性分析前根据文献创建的预先设计影像学流程图。后颅窝肿瘤影像学流程图诊断的敏感性、特异性、阳性预测值(PPV)和阴性预测值(NPV)的统计结果见图2和表1。可见预先设计的流程图有助于鉴别毛细胞星形细胞瘤、室管膜瘤和髓母细胞瘤,具有较高的敏感性和特异性。髓母细胞瘤SHH、WNT和3组或4组的诊断准确性见图3。

图2. 预先设计的影像流程图对不同类型小脑肿瘤的诊断准确性。表1. 影像学流程图区分不同类型小脑肿瘤的统计学分析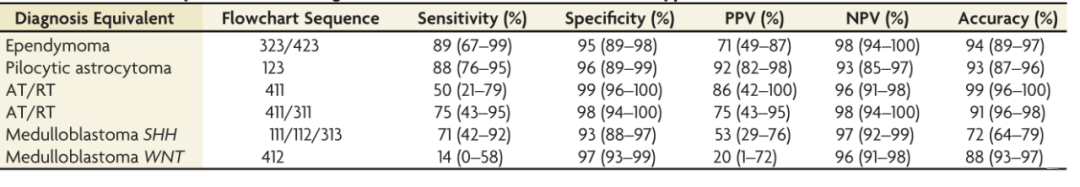
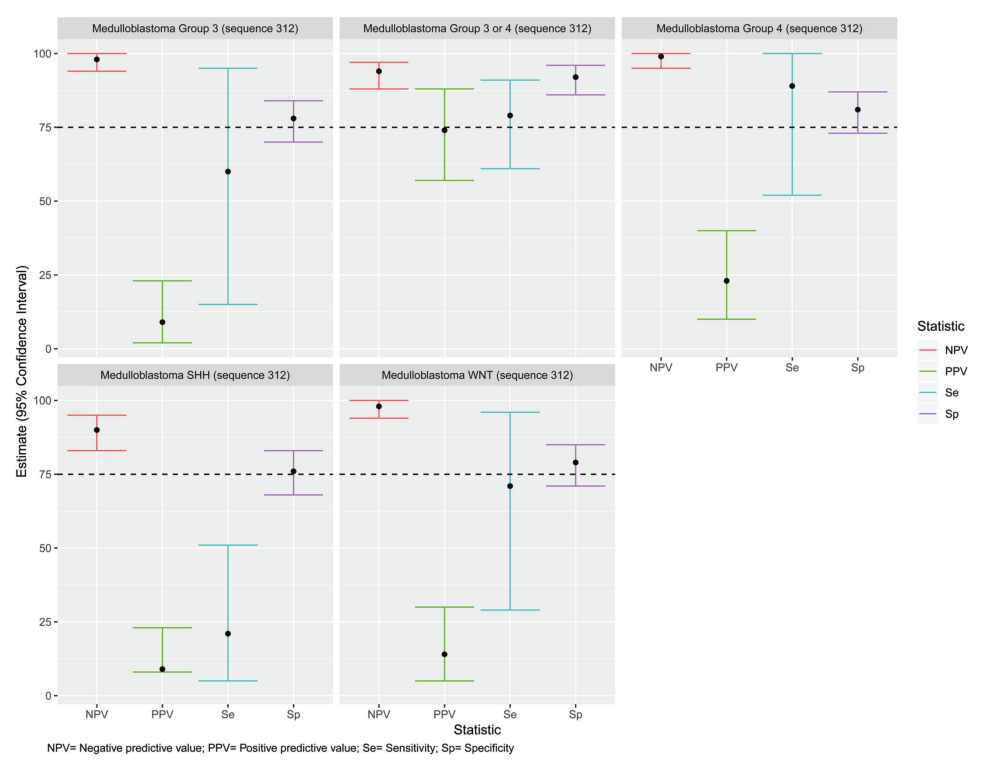
图3. 预先设计的影像学流程图对不同类型的髓母细胞瘤的诊断准确性。该研究推荐用于诊断儿童后颅窝肿瘤改良的影像学流程图见图4。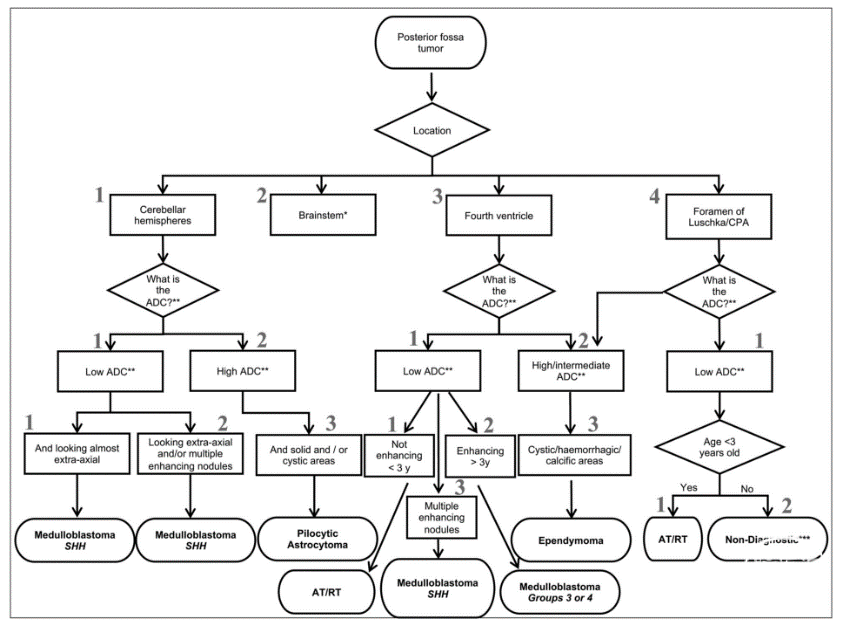
举例改良影像学流程图诊断的后颅窝肿瘤见图5、6。新的影像学流程图能够更好地鉴别非典型畸胎瘤、横纹肌样肿瘤和髓母细胞瘤3组或4组(灵敏度75%–79%;特异性92%–99%)。此外,改良影像学流程图也有助于鉴别室管膜瘤、毛细胞星形细胞瘤和髓母细胞瘤。

图5. 小脑半球后颅窝肿瘤的鉴别诊断。A.MRI-T2W1轴位像和B.ADC轴位像显示SHH髓母细胞瘤位于小脑半球内的外周位置,提示起源于神经节细胞前体。ADC值非常低,即弥散受限。C.MRI-T2WI轴位像和D.ADC轴位像显示起源于小脑半球的毛细胞星形细胞瘤,具有典型的结节和囊肿以及比髓母细胞瘤高的ADC值。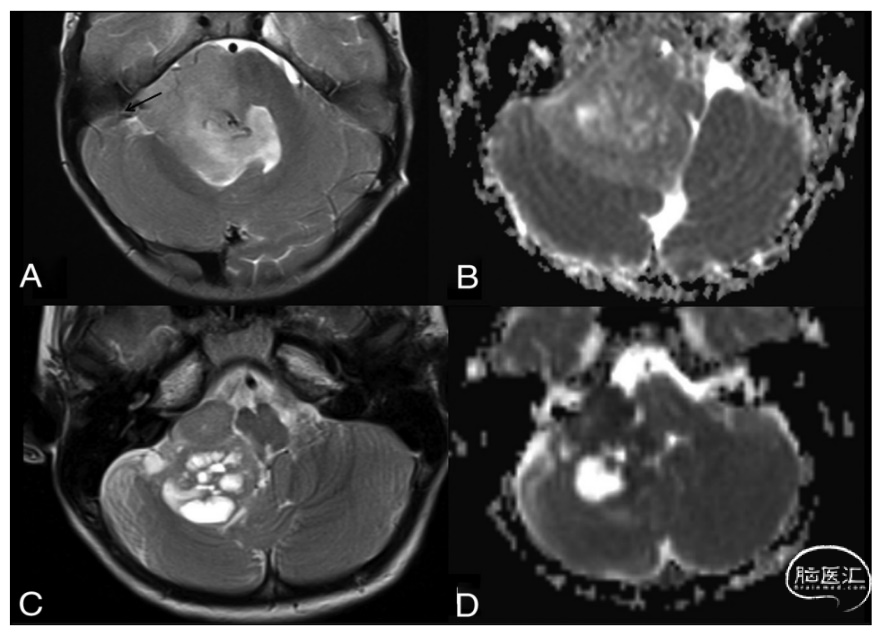
图6. 累及Luschka孔和小脑桥脑角的后颅窝肿瘤鉴别诊断。A.室管膜瘤患儿的MRI-T2WI轴位像和B.ADC轴位像,显示瘤内血管(箭头)和ADC值。C.AT/RT的2岁男孩的MRI-T2WI轴位像和D.ADC轴位像,显示ADC值,提示胚胎性肿瘤和外周囊肿。
该研究结果表明,儿童后颅窝肿瘤影像学流程图为临床诊断提供结构化、精准的工具,为儿童后颅窝肿瘤的精确诊断和自动算法发展打下基础。

声明:脑医汇旗下神外资讯、神介资讯、脑医咨询所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。















