文章来源:中国脑血管病杂志, 2021, 18(6):416-418.
作者:程玮涛 王宁 徐跃峤 蒋丽丹
通信作者:王宁,Email:ningjing_wd@163.com
摘要:
重症蛛网膜下腔出血患者(Hunt-Hess 分级Ⅳ~Ⅴ级)具有极高的病死率和致残率,为控制颅内高压改善患者预后,多采用强化治疗策略,包括脑室外引流、去骨瓣减压、低温治疗、高渗治疗、镇痛、镇静等。但在强化治疗改善颅内压的同时,会引起各种并发症。作者介绍1 例重症蛛网膜下腔出血强化治疗致肠穿孔患者的病历资料,以助于对并发症治疗的认识,进而挽救生命。
为了改善重症蛛网膜下腔出血(Hunt-Hess 分级Ⅳ ~Ⅴ级)患者的预后,多采用强化治疗的策略,如脑室外引流、去骨瓣减压、低温、高渗以及镇痛、镇静治疗等[1],其中目标温度管理已成为治疗自发性蛛网膜下腔出血等急性脑损伤的常用手段之一。目标温度管理包括治疗性低温、控制性常温和治疗发热[2],其常见并发症有心律失常、低血压、肺炎、胰腺炎、胃肠动力不足、血小板减少、凝血时间延长等[3]。由于重症蛛网膜下腔出血可引起交感兴奋性增加、低血容量、肠道血流重分布、再灌注损伤等,还可致肠道缺血,而低温治疗可能增加消化道并发症的发生。有研究结果显示,重症蛛网膜下腔出血患者强化治疗期间较少发生肠穿孔[4]。本研究总结1 例重症蛛网膜下腔出血患者接受强化治疗出现肠穿孔的病历资料,以期为临床诊治提供参考。
患者
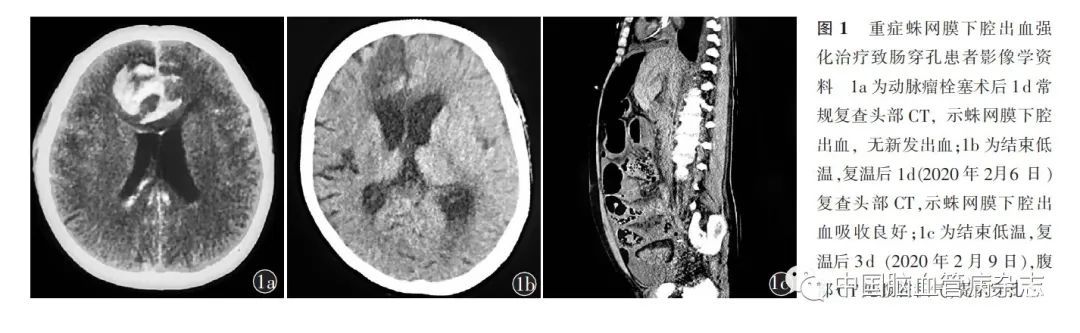
女,48 岁,主因“突发头痛伴恶心呕吐1 d”于2020 年1 月20 日急诊入住首都医科大学宣武医院神经外科。入院前1 d,患者在家突发头痛,伴恶心呕吐,当地医院头部CT 显示蛛网膜下腔出血,行全脑DSA 诊断为颅内动脉瘤,为求进一步治疗转至我院。患者既往系统性红斑狼疮病史10 年,长期口服泼尼松5 mg/ d。入院体格检查:嗜睡,格拉斯哥昏迷量表评分12 分,四肢肌力Ⅴ级,双侧病理征阴性。入院后急诊行全脑DSA 检查,可见前交通动脉动脉瘤,遂行动脉瘤栓塞术。术后即刻造影未见动脉瘤显影,手术过程顺利。术后1 d,常规复查头部CT,示蛛网膜下腔出血量大,未见新发出血(图1a)。患者颅内压波动于20~30 mmHg,行脑室外引流术,释放脑脊液后患者颅内压降至15 mmHg,并同时给予镇痛、镇静及全量甘露醇脱水治疗。栓塞术后2 d,患者出现高热,体温最高达39. 5 ℃ (膀胱温度)。为控制高热,降低颅内压,改善神经功能损伤,遂采用包裹式冰毯机(Allon2001 降温机器,MTRE 公司,以色列)降温,并结合冬眠合剂等镇痛、镇静药物行低温治疗,将膀胱温度控制在35 ℃左右。降温期间,使用瑞芬太尼1. 5 μg/ (kg·h)镇痛,丙泊酚0. 8 mg/ (kg·h)、异丙嗪+ 氯丙嗪+ 杜冷丁各2 mg/ (kg·24h)镇静治疗。维持患者颅内压力在10 ~15mmHg。低温治疗10 d 后,患者颅内压力稳定在15 mmHg 以内。于2020 年2 月4 日开始程序复温,复温过程中调整冰毯机温度设定目标,温度升高1℃ /24 h,经48 h,复温至36. 5℃,并逐渐减少镇痛、镇静药物剂量至停止,复温期间应用氢化可的松替代治疗。复温开始1 d(2020 年2 月6 日),复查头部CT,示蛛网膜下腔出血吸收良好(图1b)。患者颅内压力稳定,间断行腰椎穿刺序贯治疗。结束复温后3 d (2020 年2 月9 日),患者出现高热、腹胀、未排便,体格检查示昏迷,格拉斯哥昏迷量表评分6 分,肌紧张,压痛、反跳痛明显,肠鸣音消失。急行腹部CT 检查,示腹腔积气、积液(图1c),提示肠穿孔。行床旁腹腔穿刺术,可见浑浊黄褐色液体。患者持续高热(膀胱温39~40 ℃),心率快、血压低,泵入去甲肾上腺素以维持血压。患者生命体征进一步恶化,考虑为严重脓毒血症、休克。患者家属拒绝行剖腹探查术,最终死亡。
讨论
人体各器官的血管自我调节能力不同,脑、脊髓、心脏和肾脏血管的自我调节能力最强,胃、小肠、结肠、肝脏和胰腺等内脏器官血管的自我调节最弱[5]。因此,当出现严重血流动力学障碍时,为保障大脑、心脏等重要组织的血流灌注,可出现器官血流再分布,从而易致肠道损伤。重症蛛网膜下腔出血可因儿茶酚胺分泌增加引起严重的应激反应,造成血流动力学不稳定,使肠道血管收缩而致肠缺血,增加了肠坏死、穿孔的概率[6]。
目标温度管理可导致机体代谢减慢、血流动力学不稳定,同时使用镇痛、镇静药物可引起低血压,而为维持重症蛛网膜下腔出血患者的脑灌注,常使用去甲肾上腺素提升血压,以上因素均可导致肠系膜血流改变,从而引起肠缺血[7]。复温开始,血流的恢复及氧的再供应可能造成缺血-再灌注损伤,再灌注造成的损伤可能比缺血本身更严重。有研究报道,有氧血液回流至缺血小肠引起某些反应是再灌注损伤的原因[8]。另外,皮质类固醇的使用也会增加肠穿孔的风险,并且当患者出现肠穿孔,其腹膜炎征象可能被掩盖[9]。
分析本例患者的病历资料,其肠缺血、穿孔的发生与多种因素有关:(1)动脉瘤栓塞术后,患者儿茶酚胺分泌增加,易致肠道血管收缩,肠系膜血流量下降;(2)镇痛、镇静、低温等强化治疗,使用升压药物维持患者颅内灌注压力的稳定,可增加发生肠缺血的可能性;(3)患者既往有系统性红斑狼疮史,其病理生理特点为血管炎性改变,同时患者长期口服糖皮质激素,此次治疗过程中使用氢化可的松替代治疗,增加了由于肠道血管血栓引发缺血可能性[10];(4)复温后颅内情况稳定,但出现迟发的消化道症状,结合腹部体征、腹腔穿刺可见黄褐色浑浊腹腔液以及腹部CT 可见腹腔积气,证明出现了肠穿孔并发症,可能与缺血-再灌注损伤有关。
综上所述,本例重症蛛网膜下腔出血行动脉瘤栓塞治疗患者,由于出血量较大,行脑室外引流并监测颅内压力大于20 mmHg,且患者为前交通动脉动脉瘤,术后易出现高热,从而引起迟发性脑缺血造成预后不良,对该类患者应采取镇痛、镇静以及低温等强化治疗以控制颅内压力,改善脑灌注[11]。但本例患者既往有系统性红斑狼疮病史,其病理学特点为全身血管炎性反应,且患者长期服用糖皮质激素,增加了缺血的可能性。在选择低温治疗时,应考虑到镇痛、镇静药物引起血流动力学不稳定以及肠道功能减弱等不良反应。因此,在强化治疗期间以及简化治疗后期,除常规神经系统体格检查外,同时也需关注肠道情况,包括肠鸣音、排气排便次数、腹腔压力、腹膜刺激征、腹腔积液等,早期可常规使用肠道益生菌以及通便药物改善肠道功能。如患者出现胃潴留,可留置鼻肠管持续肠内营养,为肠道黏膜提供必要的保护。如有异常情况,及时行腹部CT 检查,警惕发生肠穿孔的可能。肠穿孔早期可行剖腹探查术,避免严重脓毒血症致休克引起患者死亡。针对重症蛛网膜下腔出血患者,在选择低温治疗时,应充分了解低温治疗期间病理生理改变以及对并发症的处理,遵循个体化治疗原则,尽可能将温度控制在生理水平(核心温度36 ℃)。同时,密切监测患者脑血流以及颅内压力改变,结合头部CT,综合评估患者脑灌注以及急性期恢复情况,尽可能缩短低温治疗时长,降低并发症发生率。
参考文献 请见原文








