摘 要
目的:前庭神经鞘瘤(VS)手术的最重要目的是保护面神经功能,许多因素与术后面神经(FN)功能有关。本研究评估了FN长度与手术结果之间的关系。
方法:我们纳入了在2019年10月至2020年11月期间接受显微手术的70名VS患者。前瞻性收集临床数据,相对FN(rFN)长度定义为同侧FN长度减去对侧FN长度。
结果:67.1%(47/70)的患者术后FN功能为HB I级,14.3%(10/70)的患者术后FN功能为II级,18.6%(13/70)的患者术后FN功能为III级。61例(87.1%)患者肿瘤完全切除(GTR),另外9例(12.9%)患者有肿瘤残余。rFN平均长度20.8mm(范围为2.5–51.5)。在多变量分析发现rFN长度与肿瘤切除程度有显著相关性。ROC曲线表明,预测近全切除(NTR)与GTR的rFN长度为36.6mm,特异性和敏感性分别为93.4%和88.9%。
结论:rFN长度是预测手术结果的重要指标之一,rFN长度>36.6mm可能表明难以在保留FN功能的前提下全切肿瘤。因此,rFN长度可以成为神经外科医生预测GTR并保留FN功能手术难度的客观指标之一。
关键词:扩散张量成像;肿瘤切除范围;面神经长度;前庭神经鞘瘤
材料和方法
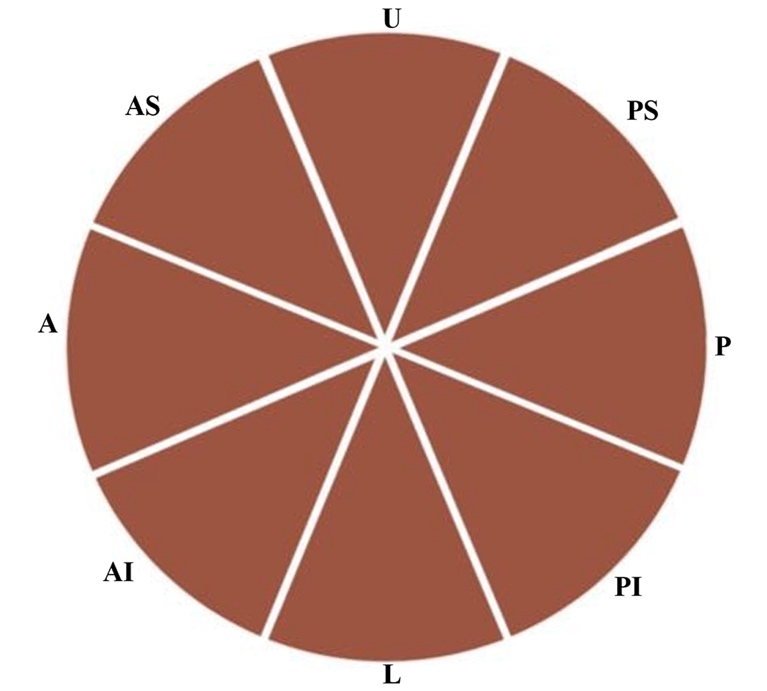
FN走形:在内听道附近,对FN中点所在位置分为以下八种情况(图1):前、后、上、下、前上、前下、后上和后下。根据走形的长短,我们将下侧、前下侧和后下侧定义为1型;前、后侧为2型;前上侧、后上侧和上侧为3型。
肿瘤分类:根据汉诺威VS分级系统对肿瘤大小进行分类。肿瘤最大径为MRI T1增强像轴位最大直径(包括内听道内肿瘤)(图2A)。

VS体积:使用3D-Slicer对术前T1增强像进行重建和肿瘤体积测量。
肿瘤性质:VS在MRI上分为囊性和实性。根据囊肿的位置和囊壁厚度,将囊性VS分为中央厚壁型(A型)和外周薄壁型(B型)。然后,根据囊肿的特点和大小对A型病变进行细分(A1型,多发囊,壁厚,瘤内小囊肿;A2型,多发中等大小瘤内囊肿,囊壁较厚;A3型,单个大囊肿,囊壁厚或薄)。B型病变根据囊肿相对于内耳道的方向进行分类(B1型,前;B2型,内侧;B3型,后;而B4型则是前、内、后三种混合类型)。
图像采集:使用3.0T Magnetom Skyra扫描仪(Siemens Healthcare,Erlangen,Germany)进行MRI检查。使用RESOLVE序列获得扩散张量成像(DTI):梯度方向30;b值,1000sec/mm²;1.5mm等距体素;切片厚度,1.5mm;没有片间隙;重复时间/回声时间,90/6330。另需高分辨率SPACE序列(体素0.5×0.5×0.5mm)作为参考像,使用DSI-studio软件追踪面神经。
FN追踪和FN长度:使用DSI-Studio软件进行FN追踪后,只保留从脑干到内耳道底部完整FN纤维束(图2B和C)。术中确定FN走行,相对FN(rFN)长度定义为同侧FN长度减去对侧FN长度。
肿瘤切除程度:根据术中显微镜下对肿瘤切除程度进行分级。镜下肿瘤实体全部切除定义为GTR,当只有一小块薄的(约1mm)肿瘤组织残留在FN或脑干上时,定义为近全切除(NTR)。
粘连级别:肿瘤与FN粘连的级别分为轻度粘连(或可分离粘连),肿瘤与FN间可见明显分离面;严重粘连(或不可分离粘连),肿瘤与FN无明显剥离面。
FN功能:术后第8天根据House-Brackmann(HB)评估FN功能。
结 果
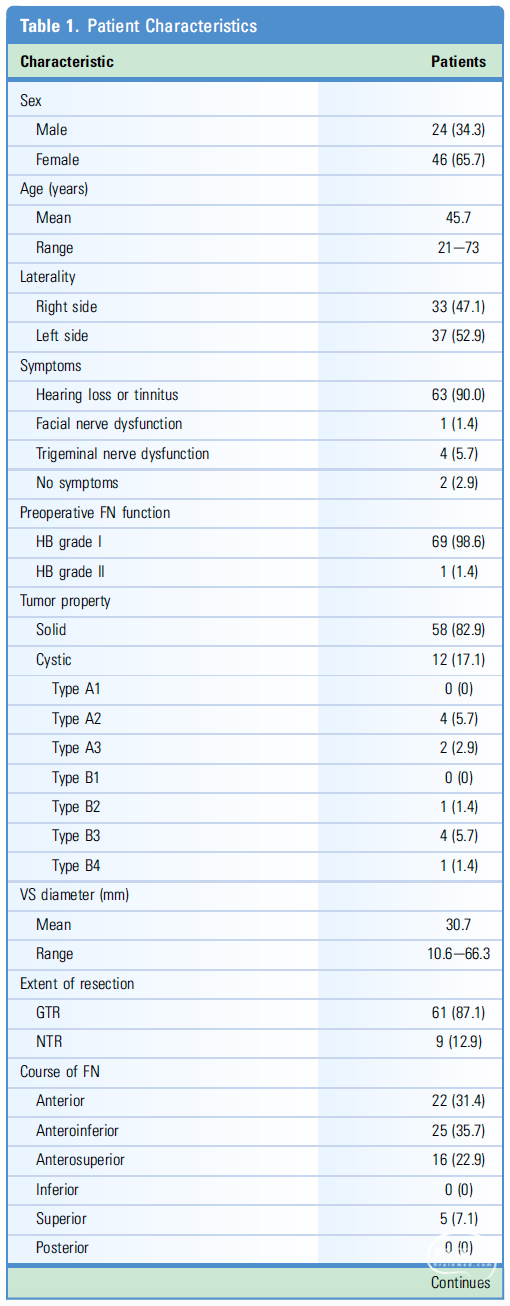
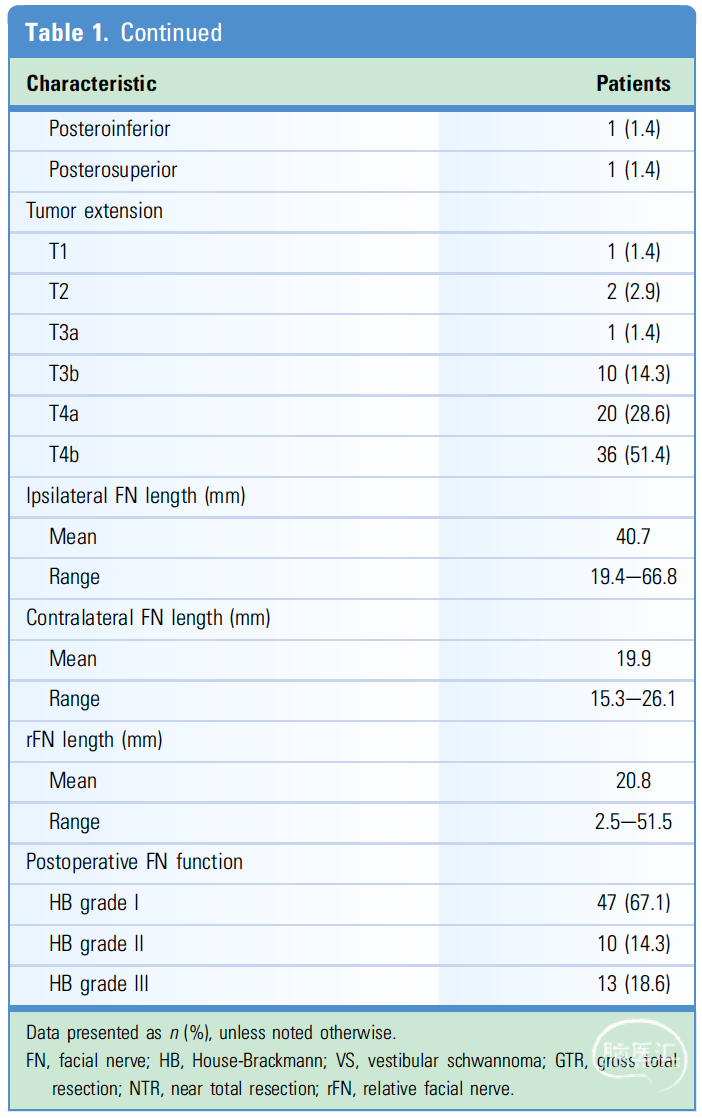
表2. 肿瘤切除程度单因素分析
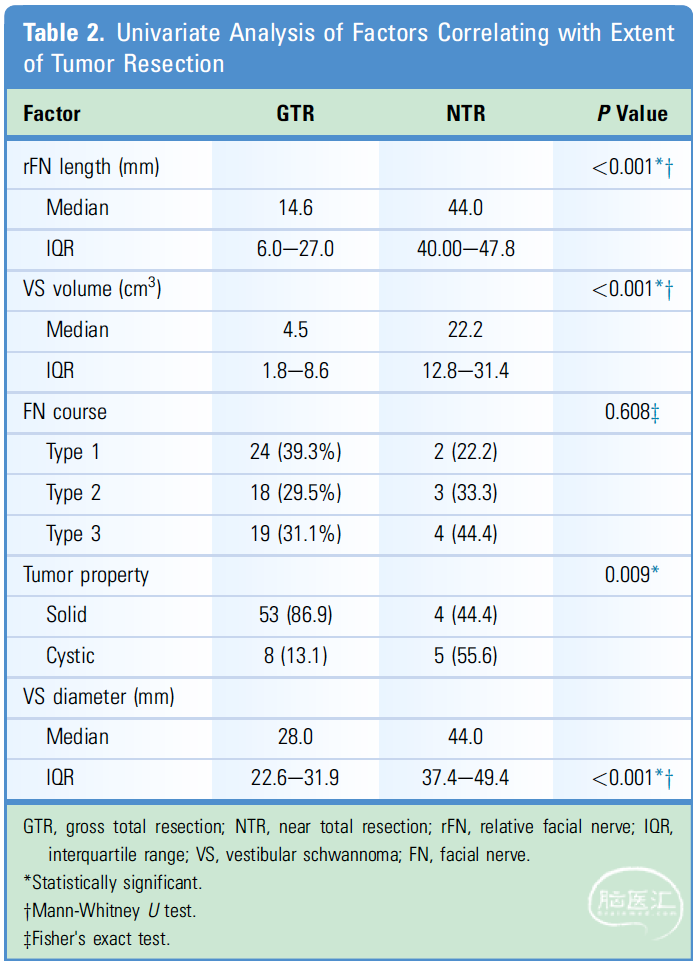
表3. 肿瘤切除程度多因素分析
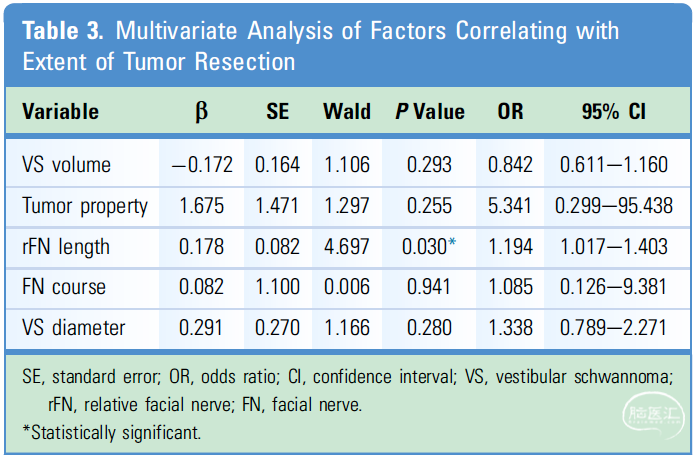
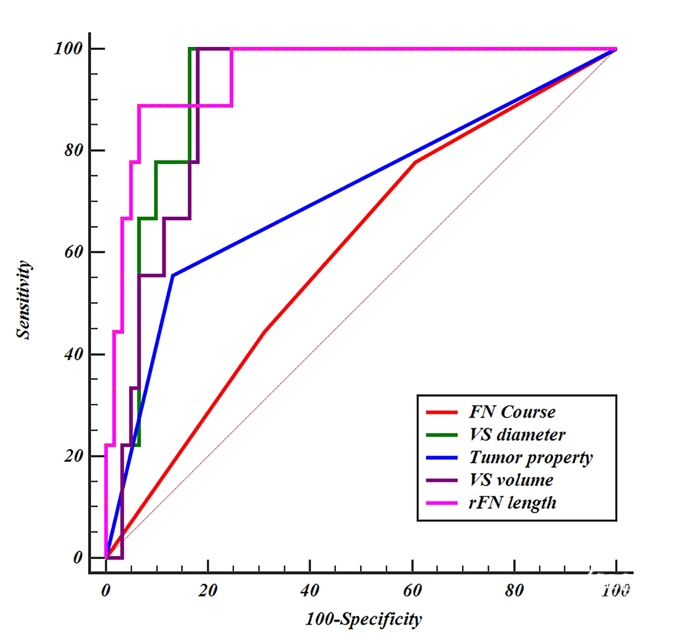
表4. 肿瘤全切后FN功能与rFN的相关性
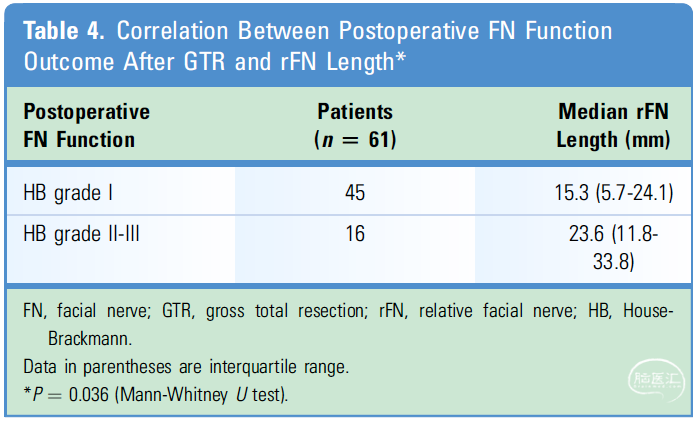
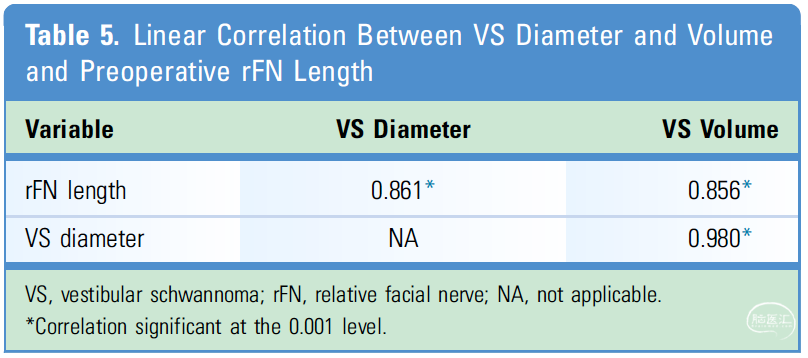
表5. VS直径、体积与rFN长度之间的相关性
结 论
通讯作者简介
梁建涛 主任医师
首都医科大学宣武医院
宣武医院神经外科副主任
主任医师,副教授,硕士研究生导师
师从凌锋教授及鲍遇海教授,主攻方向为颅底肿瘤尤其是听神经瘤的显微外科治疗;曾到德国汉诺威国际神经科学研究所(Hannover-INI)访学,零距离向世界著名听神经瘤手术大师——Samii教授求教学习。能根据患者个体化情况,选择半坐位、侧卧位手术体位,熟练完成听神经瘤手术,肿瘤全切率、面神经功能保留率居较高水平
北京市医学会神经外科分会颅底专业委员会委员、中国医师协会神经修复专业委员会委员。主持北京市首都特色课题、北京市扬帆计划等课题。2018年北京神经外科学术年会“青年医生手术视频大赛”二等奖,2019年CHINA-INI第2届手术视频大赛一等奖






