病史简介
患者,女性,16岁,因“头痛10天,左侧肢体无力8天,双目失明5天”入院。患者10天前因劳累、暴晒后突发头痛,为胀痛,有炸裂感,当地卫生院考虑“中暑”,予藿香正气水治疗,患者头痛无明显好转。8天前突发左侧肢体无力,至外院就诊,查头颅CT提示:右侧侧脑室旁可疑斑片状稍低密度灶,头颅CTA提示:右侧大脑中动脉M1段管壁毛糙、管腔狭窄、周围少许侧支形成、Moyamoya病待排,考虑“脑梗死”,予“阿司匹林100mg QD+氯吡格雷75mg QD”治疗,患者左侧肢体无力稍好转。5天前患者突发双眼视物模糊,迅速发展为双目失明,2天前行腰穿检查,测得初压为400mm H₂O,末压270mm H₂O,予“甘露醇20g Q12H+甘油果糖250mL Q12H”降颅压,患者症状未见好转,为进一步治疗来我院神经内科急诊就诊,拟“脑梗死、颅高压、双目失明”收住入院。自起病以来,神志清,精神软,胃纳睡眠欠佳,无大小便失禁,体重无明显减轻。既往无高血压、糖尿病、心脏病等基础疾病及手术外伤史。入院查体:体温:37.4℃,呼吸:14次/分,脉搏:136次/分,血压118/74mmHg,血氧饱和度:98%。肥胖面容,身高:165cm,体重:93Kg,体重指数(BMI):34.2kg/㎡。神清,对答切题,口齿清晰,右眼弱光感,左眼失明,双侧瞳孔等大等圆,直径6mm,直接和间接对光反射消失,鼻唇沟对称,伸舌居中。全身浅表淋巴结未及肿大。双肺呼吸音清,未闻及干、湿啰音,心律齐,心前区各瓣膜听诊区未及病理性杂音,腹平软,无压痛及反跳痛,肝脾肋下未及。双下肢无水肿,右侧肢体肌力V级,左侧肢体肌力IV级,感觉无明显异常,肌张力无亢进,左侧巴氏征阳性,右侧巴氏征阴性。辅助检查:我院头颅CT(图1)提示:右侧侧脑室旁低密度灶,考虑缺血梗塞灶。头颅MRI平扫+DWI(图2)提示:右侧颞叶及右侧脑室旁新近脑梗塞,附见空泡蝶鞍。头颅MRV(图3A)示:上矢状窦、窦汇,脑表浅静脉及下矢状窦可见,大脑内静脉、大静脉、直窦显影清,未见充盈缺损;双侧横窦局部稍窄。
图1. 头颅CT提示右侧侧脑室旁低密度灶,考虑缺血梗塞灶。
图2. 头颅MRI提示:右侧颞叶及右侧脑室旁新近脑梗塞。
图3. (A)头颅MRV提示:双侧横窦局部稍窄,余未见明显异常;(B-C)脑血管造影提示:右侧大脑中动脉重度狭窄,双侧横窦、乙状窦交界处狭窄。根据患者病史、临床症状及影像学表现,考虑为:1.脑梗死;2.特发性颅高压(可疑);3.右侧大脑中动脉狭窄Moyamoya病待排;4.肥胖症。予甘露醇125ml Q6H+甘油果糖250ml Q8H+呋塞米20mg Q8H+白蛋白10g Q12H脱水降颅压,视力无改善。请眼科会诊,检查发现:左眼RAPD+;眼底:双眼视盘充血水肿明显,考虑颅高压相关眼部病变。我科会诊后,考虑颅高压需要外科手术干预可能,予停用阿司匹林+氯吡格雷,改低分子肝素抗凝治疗,加用醋甲唑胺50mg Bid抑制脑脊液分泌等治疗。患者视力无明显改善。与家属沟通患者的病情、可行的诊治方案与相关的风险以及治疗效果后,决定先期急诊行腰大池置管引流术以迅速降低颅内压,术中测压显示为480mm H₂O,留取脑脊液行常规、生化、细菌涂片及培养,结果均无异常。同期行脑血管造影(图3B-C)示:右侧大脑中动脉重度狭窄,双侧横窦、乙状窦交界处狭窄。测压显示:上矢状窦和窦汇39、右侧狭窄远心端39近心端30、颈内静脉34,左侧狭窄远心端48近心端39,颈内静脉33。狭窄部位近远心端压力差不大,故未行支架治疗。术后第一天,患者视力较前明显好转,可辨认识字(视频1),颅内压持续维持极高水平(视频2)。患者病情稳定,1周后拔除腰大池引流管,并行右侧脑室腹腔分流术,术中将分流管压力调整至200mm H₂O。拔除腰大池引流管时颅内压在较大量脱水剂使用情况下,仍高达350mm H₂O。故术后继续术后予甘露醇125ml Q8H脱水降颅压、醋甲唑胺50mg Bid抑制脑脊液分泌。患者诉视力较分流术前进一步好转,复查头颅CT示脑室端分流管在位,未见明显异常(图4),术后1周患者回当地医院继续康复治疗。嘱其一个月后来院复诊,并进一步处理中动脉狭窄。
视频1. 术后第一天患者辨认识字视频
视频2. 术后第一天腰大池置管引流状况

图4. 术后1周CT复查提示脑室端分流管在位,未见明显异常。讨论
特发性高颅压(idiopathic intracranial hypertension,IIH)是一种原因不明、以颅内压增高及相关临床表现为特点的临床综合征[1]。该病在普通人群中年发病率约为0.5-2/10万,多见于育龄期肥胖女性,临床上常表现为头痛、视力下降、搏动性耳鸣、步态不稳以及其他非特异性症状(如恶心、呕吐、头晕等)[2,3]。常见的体征包括视乳头水肿、弧形视野缺损和外展神经麻痹等。其中,视乳头水肿是IIH最重要的体征,其可表现为双侧或单侧性,10%-25%的患者会由于慢性视乳头水肿而发展成视力丧失。
随着诊疗技术的进步,自1893年由Quincke首次报道该病以来,人们对IIH的认识不断深入。然而,当前IIH的发病机制尚不清楚,主要认为静脉窦压力升高、脑脊液分泌增多以及吸收减少是引起颅内压升高的主要原因。女性和肥胖是其主要危险因素,此外,激素和遗传也与IIH的发生有关。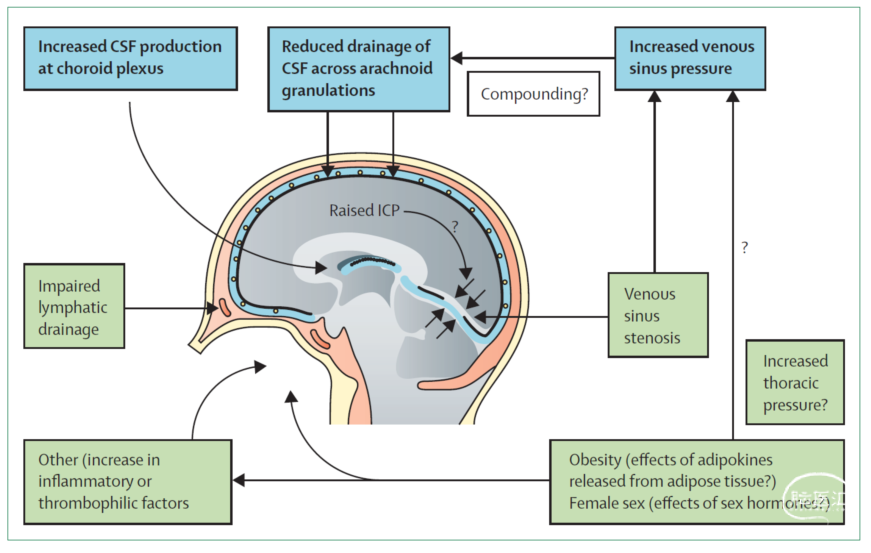
图5. 特发性颅高压的可能发病机制及危险因素(Markey.et al. Lancet Neurol. 2016 Jan;15(1):78-91.)自1937年Dandy提出IIH的诊断标准以来,其已经过多次修订,但仍属于排除性诊断[4]。目前被广泛采用是1985年由Smith修订形成的Dandy标准,具体包括:(1)具有颅内压增高的症状和体征;(2)除外展神经麻痹外,其他神经系统检查正常;(3)脑脊液压力>250mm H₂O,但脑脊液细胞或生化检查无异常;(4)头颅CT或MRI显示脑室和脑实质正常,无静脉窦血栓形成迹象,无其他导致颅内压增高的病因。2013年Friedman等更新了IIH的诊断标准[5],提出确诊IIH需符合:(1)视乳头水肿;(2)除颅神经外,其他神经系统检查正常;(3)影像学检查提示脑实质正常,无脑积水、结构或占位性病变,MRI显示脑膜无强化;(4)脑脊液化验正常;(5)腰穿脑脊液压力增高,成人>250mm H₂O;非镇静或肥胖儿童儿童>280mm H₂O (镇静或肥胖儿童,压力>250mm H₂O);若脑脊液压力低于确诊IIH的值,但满足上述(1)~(4),则很可能符合IIH诊断;其次,在没有视乳头水肿的情况下,如满足(2)~(5),并出现单侧或双侧外展神经麻痹,可诊断为IIH;若无视乳头水肿和外展神经麻痹时,如满足(2)~(5),此时确诊IIH还需要具有如下3项以上的神经影像学改变,包括①空蝶鞍;②眼球后扁平;③视神经周围腔隙扩大,伴或不伴视神经弯曲;④横窦狭窄。由于缺乏有力的临床证据支持,对于IIH的最佳处置方案仍未达成共识。目前该病的治疗管理策略主要包括控制体重和对症治疗。其中,减脂和控制体重是作为控制IIH的重要措施。研究发现,较未进行减重者相比,IIH患者减重≥3.5%可引起脑脊液压力显著降低[6]。在药物治疗方面,由于其可抑制脉络丛脑脊液的分泌,乙酰唑胺常被用于治疗IIH[7]。但仍约有20%的患者保守治疗无效,需行手术治疗。IIH的手术治疗方案包括视神经鞘开窗术、静脉窦支架置入术、脑脊液分流术和减重手术[8]。其中,视神经鞘开窗术主要用于降低视神经后板层的脑脊液压力,其可预防或逆转IIH导致视力丧失,对颅内压影响很小甚至没有影响,对头痛症状治疗效果不确切[9]。并且,部分患者在手术后仍可能出现视力或视野恶化的情况,从而需要接受二次手术。此外,该手术可能导致视网膜动脉闭塞和复视等并发症,其安全性评价仍有待更多的研究[10]。此外,近期研究表明,单纯视神经管减压而不行视神经鞘切开,对改善此类患者视力亦有帮助,且手术并发症较少,可能成为部分患者治疗的可选方案。静脉窦支架植入术主要适用于静脉窦闭塞或狭窄的患者,术后可支架移位、血栓形成以及再狭窄并发症,后期亦需长期服用抗凝和抗血小板药物[11]。脑脊液分流术可有效改善头痛和视乳头水肿等颅高压症状。目前临床最常用的脑脊液分流术是脑室-腹腔分流术[12]。减重手术是治疗肥胖症的一种安全有效的方法,其可在IIH疾病管理中可能具有积极意义[13]。在本病例诊治过程中,患者为年轻肥胖女性,有急性脑梗死病史,在CT排除梗阻性脑积水或颅内占位等其他引起颅高压病变后,考虑特发性颅高压可能性大。我院神经内科给予大剂量脱水降颅压治疗后,患者视力仍无改善,需外科手术可能,遂停用阿司匹林+氯吡格雷,改用低分子肝素抗凝治疗。患者视力损害重,药物效果差,需迅速降低颅内压,但由于服用“双抗”药物,不宜立即行脑室腹腔分流术,遂考虑先期行腰大池置管引流术,并行脑血管造影检查+静脉窦测压进一步明确颅高压原因,评估其是否为静脉窦狭窄所致,结果提示狭窄处两端压力差不大,故未行支架植入术。患者腰大池置管引流术后第一天,双眼视力较前明显改善,可辨认识字,提示脑脊液分流术效果佳,遂在拔除腰大池引流管后行脑室腹腔分流术,取得较好的治疗效果。多数IIH患者病情进展缓慢,且有部分自限性,为治疗提供了一定选择余地。本例患者起病急,视力损害急剧,且同时伴发脑梗塞,相关用药对外科手术形成一定掣肘。我们在充分评估患者颅高压的原因后,综合其病情,选择了腰大池置管引流迅速降压,及时挽救了患者视力。同时通过多种药物联合使用、持续评估颅内压和视力情况,最终选择脑室腹腔分流术,改善了患者的病情。患者于上周出院行康复治疗,我们将对其进行持续随访,评估视力演变及是否需要进一步治疗。综上,IIH虽为少见病,但潜在危害较重,诊断上属于排他性诊断,涉及神经内科、神经外科及眼科等多学科诊治,需要临床上早期识别和干预,以期改善患者的预后。
1. Ball AK, Clarke CE. Idiopathic intracranial hypertension. Lancet Neurol 2006; 5:433–442.2. Chen J, Wall M. Epidemiology and risk factors for idiopathic intracranial hypertension. Int Ophthalmol Clin 2014; 54:1–11.3. Kesler A, Stolovic N, Bluednikov Y, Shohat T. The incidence of idiopathic intracranial hypertension in Israel from 2005 to 2007: results of a nationwide survey. Eur J Neurol 2014; 21:1055–1059.4. Cleves-Bayon C. Idiopathic Intracranial Hypertension in Children and Adolescents: An Update. Headache 2018; 58:485–493.5. Friedman DI, Liu GT, Digre KB. Revised diagnostic criteria for the pseudotumor cerebri syndrome in adults and children. Neurology 2013; 81:1159–1165.6. Skau M, Sander B, Milea D, Jensen R. Disease activity in idiopathic intracranial hypertension: a 3-month follow-up study. J Neurol 2011; 258:277–283.7. NORDIC Idiopathic Intracranial Hypertension Study Group Writing Committee, Wall M, McDermott MP, et al. Effect of acetazolamide on visual function in patients with idiopathic intracranial hypertension and mild visual loss: the idiopathic intracranial hypertension treatment trial. JAMA 2014; 311:1641–1651.8. Mollan SP, Davies B, Silver NC, et al. Idiopathic intracranial hypertension: consensus guidelines on management. J Neurol Neurosurg Psychiatry 2018; 89:1088–1100.9. Spitze A, Malik A, Lee AG. Surgical and endovascular interventions in idiopathic intracranial hypertension. Curr Opin Neurol 2014; 27:69–74.10. Chandrasekaran S, McCluskey P, Minassian D, Assaad N. Visual outcomes for optic nerve sheath fenestration in pseudotumour cerebri and related conditions. Clin Exp Ophthalmol 2006; 34:661–665.11. Leishangthem L, SirDeshpande P, Dua D, Satti SR. Dural venous sinus stenting for idiopathic intracranial hypertension: An updated review. J Neuroradiol 2019; 46:148–154.12. Sinclair AJ, Kuruvath S, Sen D, Nightingale PG, Burdon MA, Flint G. Is cerebrospinal fluid shunting in idiopathic intracranial hypertension worthwhile? A 10-year review. Cephalalgia 2011; 31:1627–1633.13. Fridley J, Foroozan R, Sherman V, Brandt ML, Yoshor D. Bariatric surgery for the treatment of idiopathic intracranial hypertension. J Neurosurg 2011; 114:34–39.(本文由浙二神外周刊原创,浙江大学医学院附属第二医院神经外科吴海建主治医师整理,闫伟副主任医师审校,张建民主任终审)
声明:脑医汇旗下神外资讯、神介资讯、脑医咨询所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。










