
病例1简介
患者信息
入院检查
入院查体:T:36.7℃,P:72次/分,R:19次/分,BP:137/86mmHg。神志清楚,对答准确,言语欠流利,查体合作,双侧瞳孔等大等圆,直径约2.5mm,对光反射灵敏,双侧额纹、眼裂对称,示齿口角右偏,左侧鼻唇沟变浅,伸舌左偏,颈软无抵抗,腹壁反射可引出,双侧膝腱反射存在,左侧巴氏征阳性,,Kernig征、Brudzinski征阴性,左侧肢体刺痛肌力1级,肌张力不高,右侧肢体刺痛肌力5级,肌张力正常。心肺腹未见异常。mRs评分5分。
辅助检查:心电图示窦性心律,大致正常心电图。血常规、凝血功能、血糖、血脂、肝肾功能、电解质未见明显异常。
入院影像检查
头颅CT:
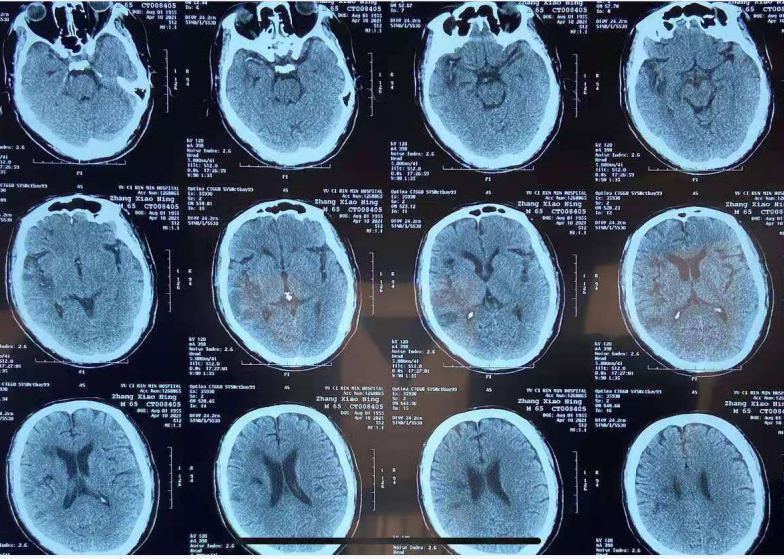 未见脑出血征象,右侧基底节区、颞叶、侧脑室体旁多发点片状低密度阴影。
未见脑出血征象,右侧基底节区、颞叶、侧脑室体旁多发点片状低密度阴影。
头颅MRI:
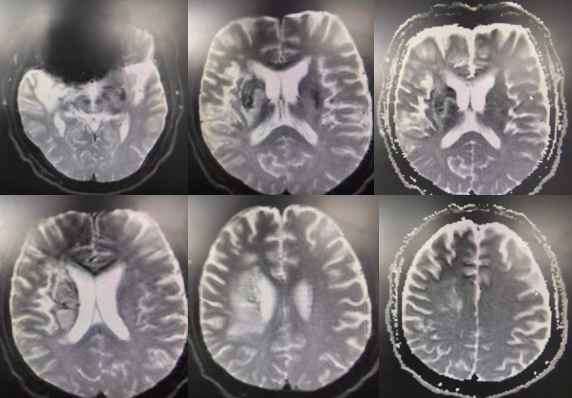
(患者有金属义齿,核磁仅弥散相较清楚)未见脑出血征象,右侧基底节区、颞叶、侧脑室体旁多发点片状异常信号影。
CTP:
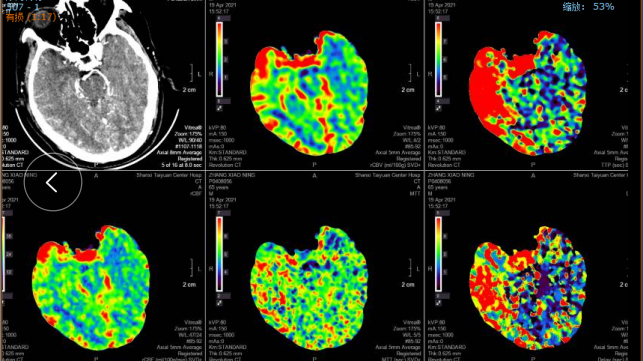
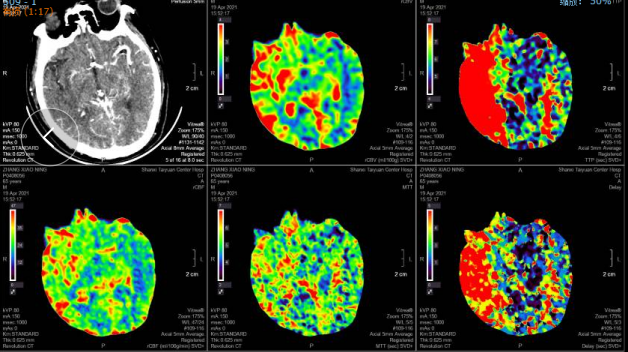
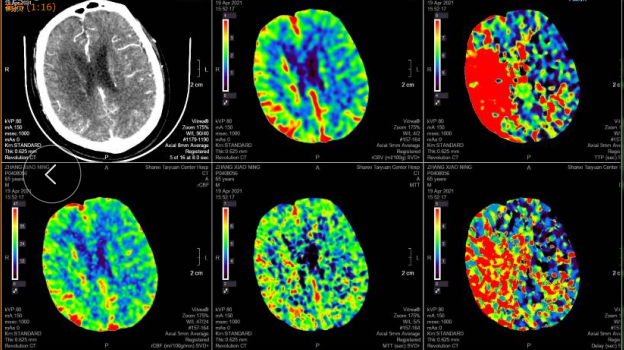
右侧基底节区、颞叶、顶叶低灌注区域。
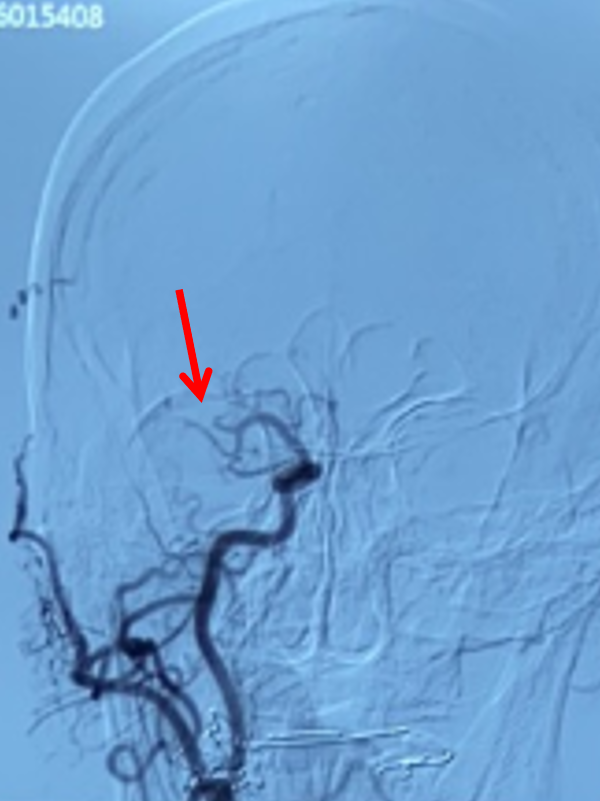

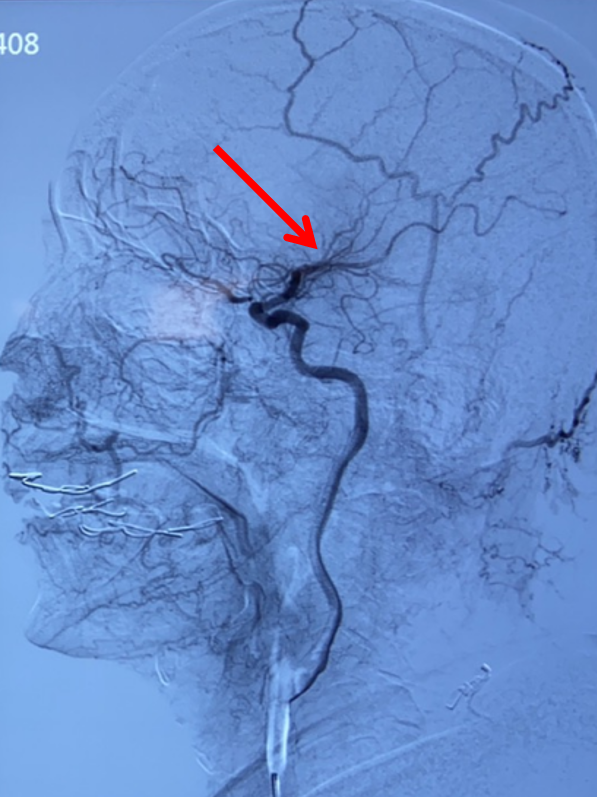
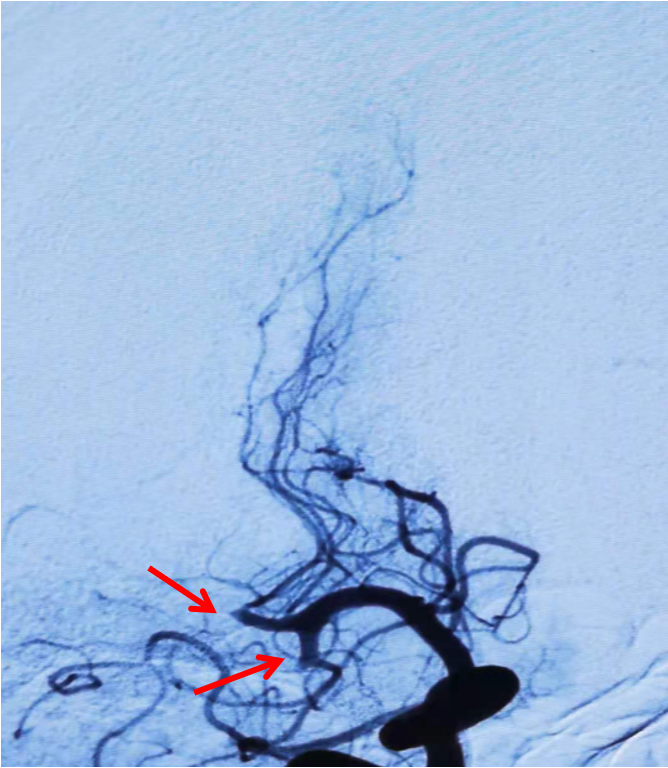
右侧颈总动脉侧位造影:右侧大脑中动脉M2上干、下干均闭塞(箭头示)。
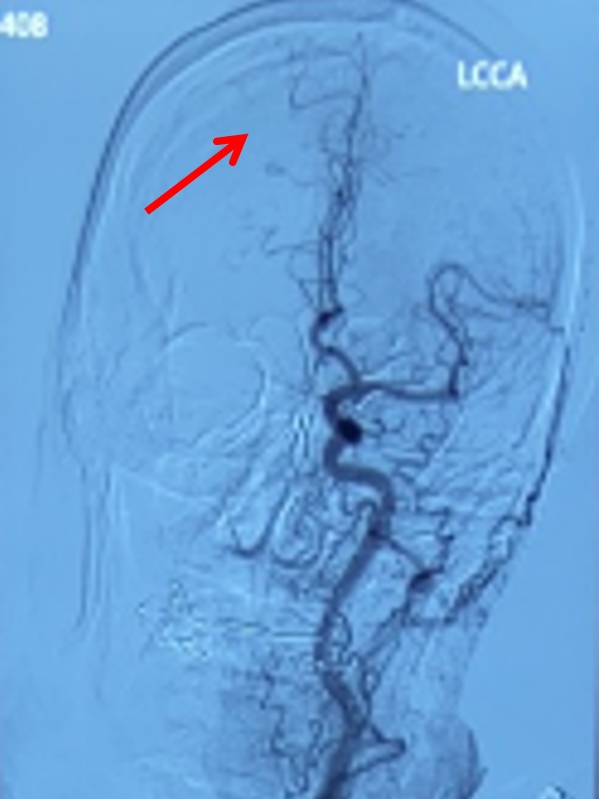
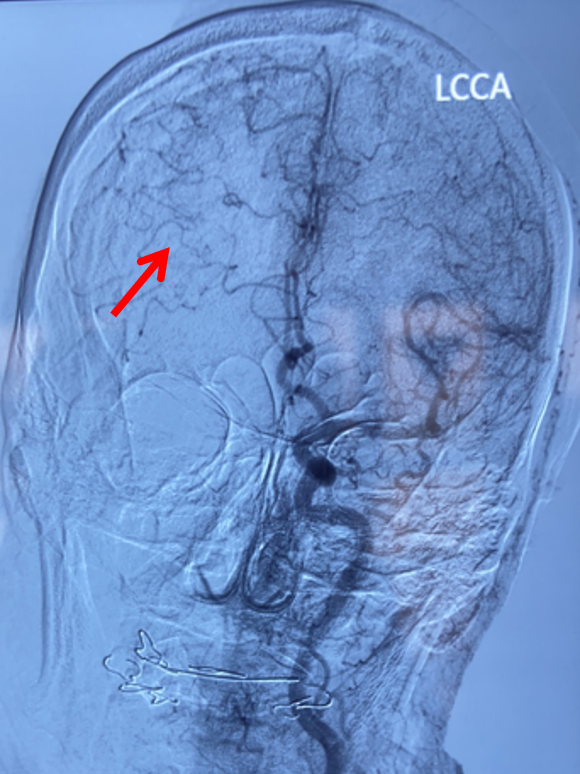
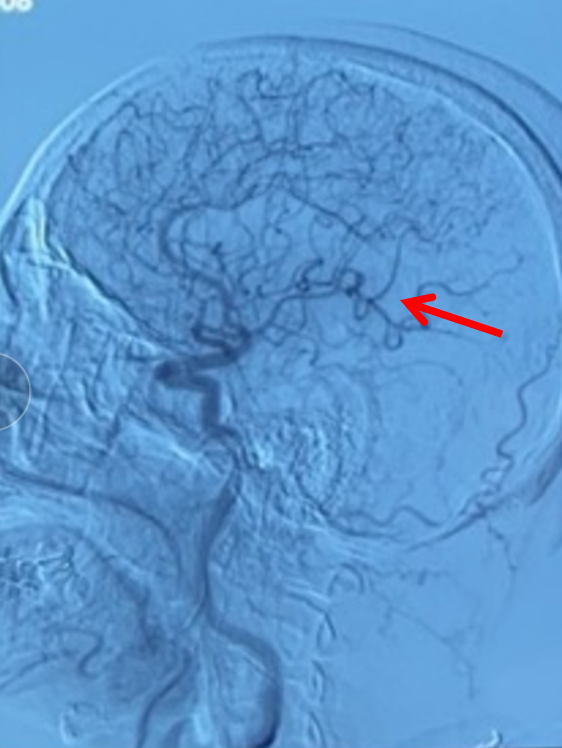
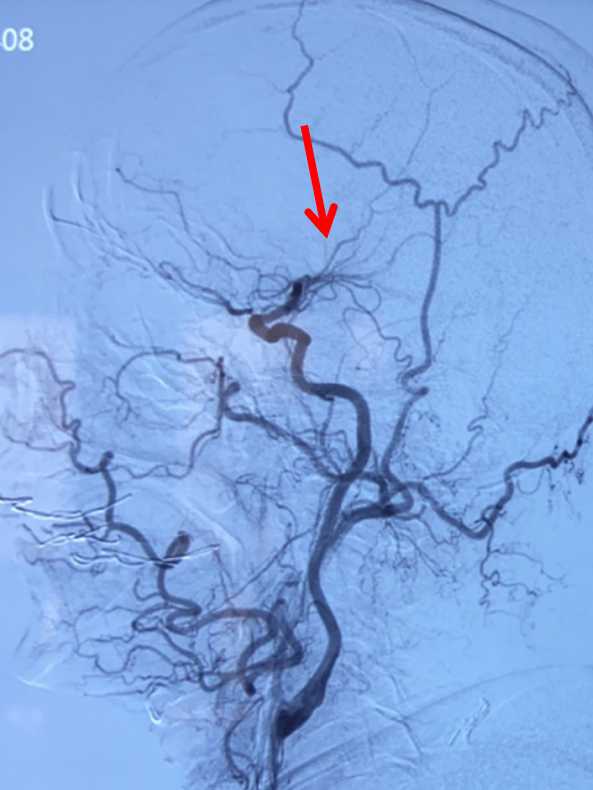
左侧颈总动脉正位造影:双侧大脑前动脉显影,且右侧大脑前动脉通过软膜吻合向右侧大脑中动脉支配区域供血(箭头示)。
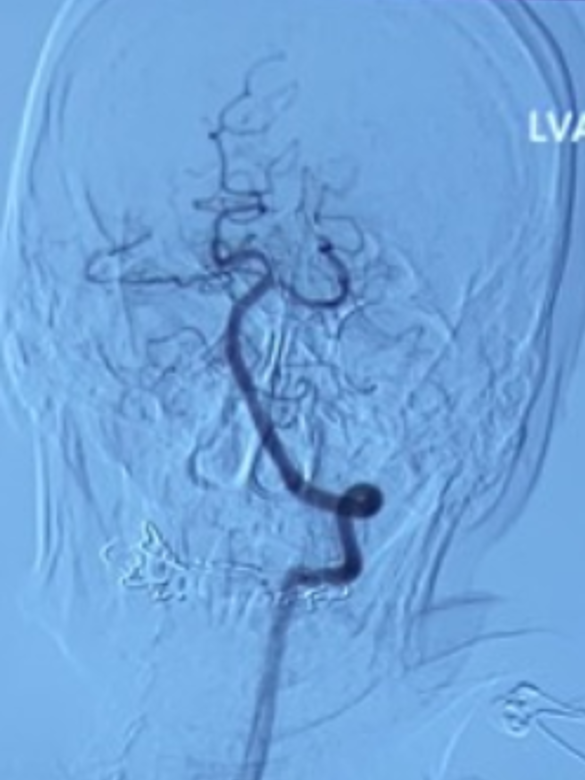
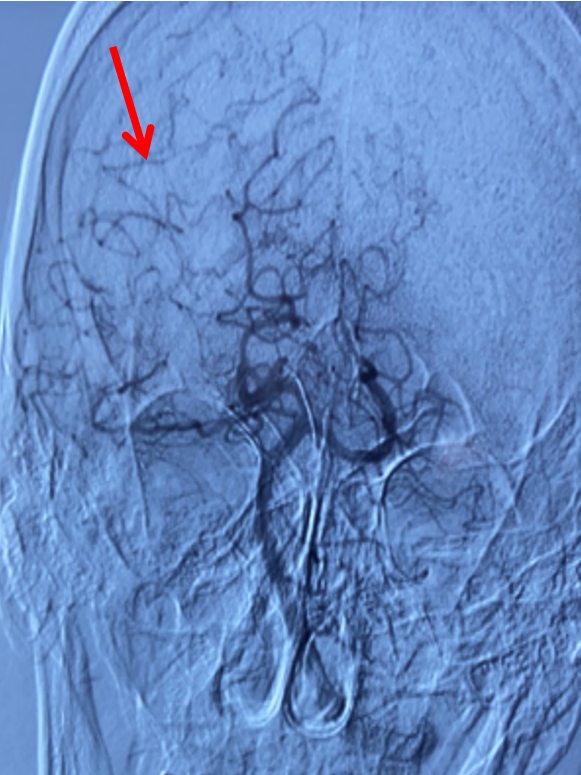
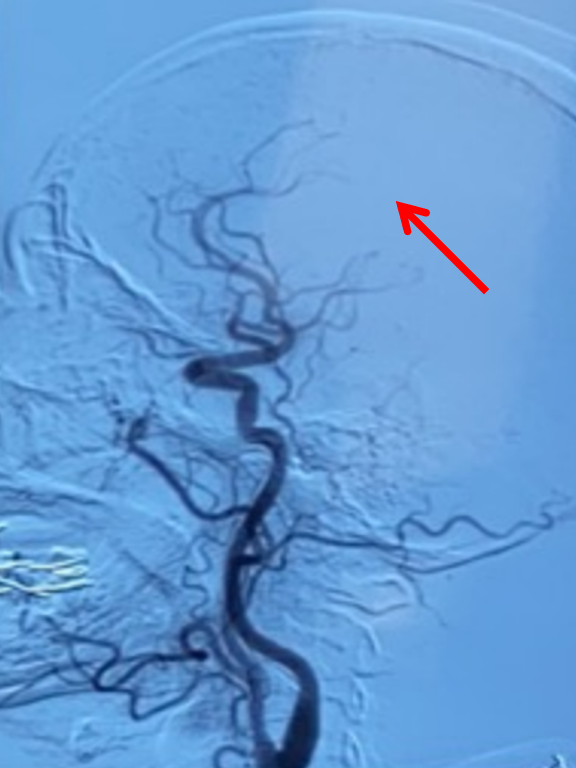
左侧椎动脉正位造影:可见双侧大脑后动脉显影良好,且右侧大脑后动脉通过软膜吻合向右侧大脑中动脉支配区域供血(箭头示)。
诊断:
1. 右侧大脑中动脉非急性闭塞。
2. 右侧基底节区、颞叶、侧脑室体旁多发脑梗死。
3. 高血压病2级(极高危险组)。
术前讨论
此患者临床症状为右侧大脑中动脉闭塞导致的缺血表现,左侧肢体偏瘫、语言不流利、反应迟钝,临床症状很重,mRs评分5分,生活不能自理。但是头颅CT表现却不是整个右侧半球的大面积梗死,脑血管造影提示右侧大脑中动脉的额干和颞干均闭塞,虽然通过大脑前动脉和大脑后动脉的软膜吻合有一定代偿,但代偿不足,脑灌注提示右侧半球明显低灌注。提示虽然右侧大脑中动脉闭塞,但是其支配区域仍然有一定体积的处于低灌注目前尚未完全坏死的脑组织,符合《2018症状性动脉粥样硬化性非急性颅内大动脉闭塞血管内治疗中国专家共识》推荐意见,适合血管内再通治疗。当然也可以选择颅内外血管搭桥治疗,经过和家属充分沟通后,决定选择血管内再通治疗。拟于2021-4-28在全麻下进行血管内再通手术。
血管内再通手术策略的选择:
此患者为右侧大脑中动脉M2的上干、下干均闭塞,下干较细,且迂曲,上干较粗,且较平直,担心球囊扩张后,血管移位变形导致一些细小穿支牵拉断裂引起出血,所以此次手术拟仅对上干进行血管内再通治疗。
治疗策略:计划采用国产赛诺Neuro LPS™低压球囊进行扩张,如果前行血流能够维持,没有夹层,不准备支架置入。
拟行手术方案:
单纯球囊扩张成形术,必要时支架补救。
预估可能性的手术并发症:
1. 微导丝不能通过闭塞处,导致开通失败。
2. 球囊扩张后出现夹层,需要支架补救。
3. 导丝穿破血管或球囊扩张导致血管破裂出血,需要球囊持续扩张止血或用弹簧圈闭塞血管。
治疗过程
术中涉及介入器械选择
8F的股动脉穿刺鞘
5F的单弯造影管
6F*90cm的长鞘
5F*115cm的Navien中间导管
3m的Synchro-14神经导丝
Headway17微导管
赛诺Neuro LPS™——颅内低压球囊扩张导管(1.5mmX10mm,2.0mmX15mm)
术前用药
术前3~5天口服拜阿司匹林肠溶片100mg+硫酸氢氯吡格雷75mg,瑞舒伐他汀10mg ,一日一次。
治疗中影像:
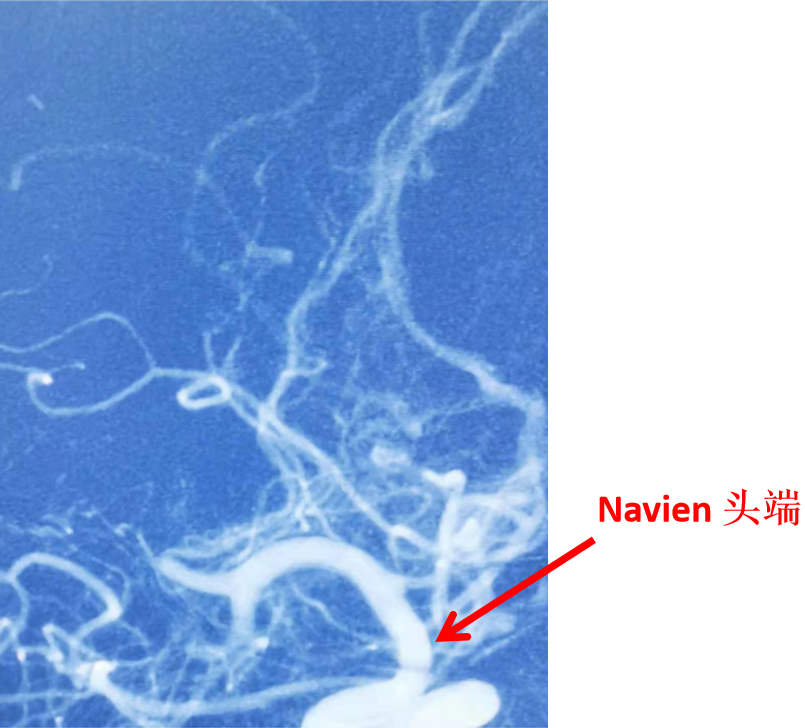
路途下,用5F的单弯造影管引导6F长鞘头端至右侧颈内动脉开口处,而后沿长鞘在泥鳅导丝的引导下将5F的115cm的Navien头端置于虹吸弯远端(下图箭头所示)。
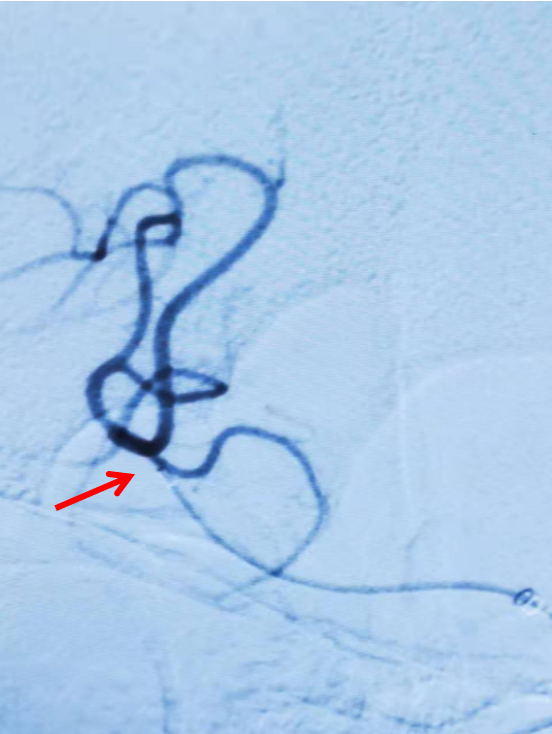
再次造影证实右侧大脑中动脉上干、下干均闭塞(箭头示)。
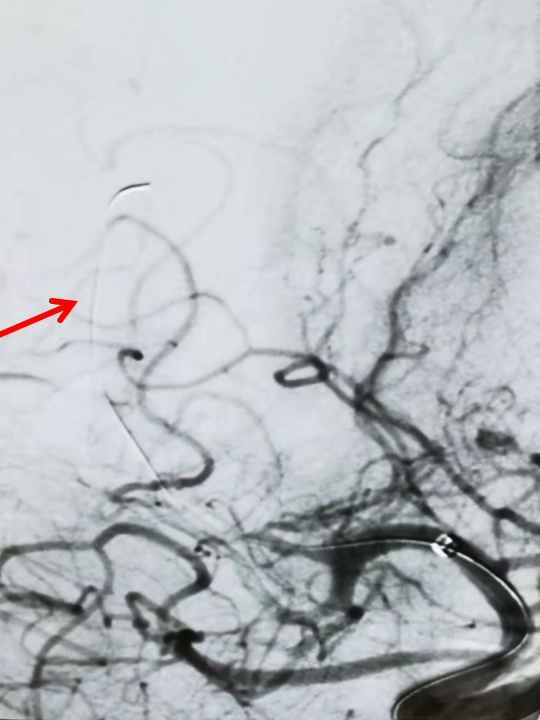
headway17微导管在3m的Synchro-14导丝辅助下,谨慎通过闭塞处,撤出微导丝,微导管造影证实在真腔(左图),而后将微导丝置于闭塞血管远端后撤出微导管(右图)。
将1.5mmX10mm赛诺Neuro LPS™球囊沿微导丝引导至闭塞血管处(左图),感觉球囊稍短,分段缓慢(40秒)扩张至3atm,持续30秒后缓慢泄压后造影,可见血管部分再通(右图),但撤出球囊后前向血流不能维持。
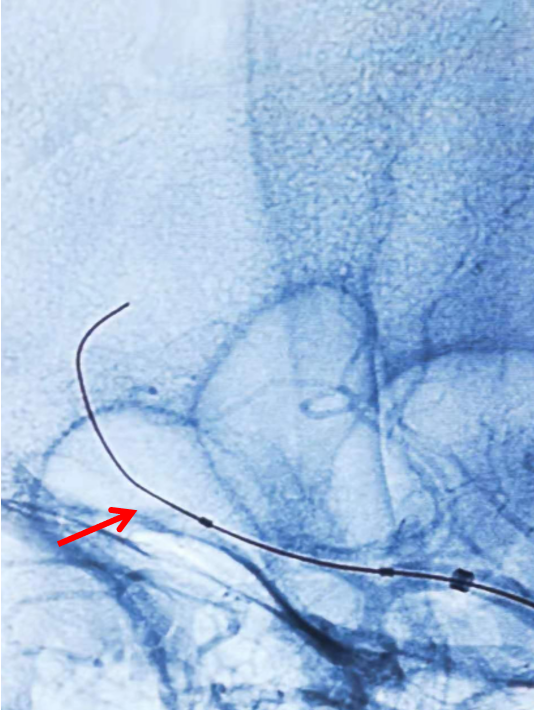
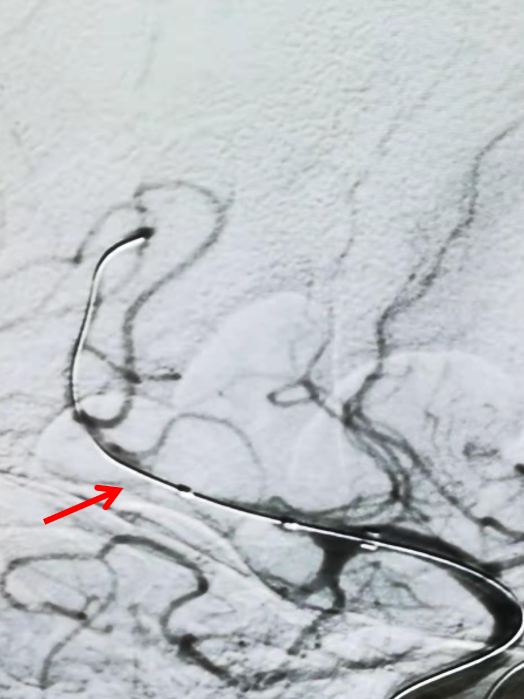
将2.0mmX15mm的赛诺Neuro LPS™球囊沿微导丝引导至闭塞血管两端(左图),40秒缓慢扩张至3atm,持续40秒后缓慢泄压后造影,可见血管部分再通良好(右图)。
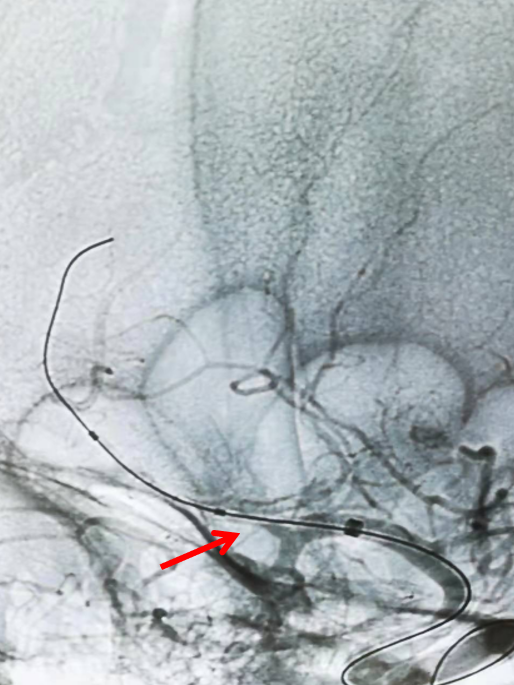

观察20分钟前向血流维持良好且右侧大脑前动脉显影。
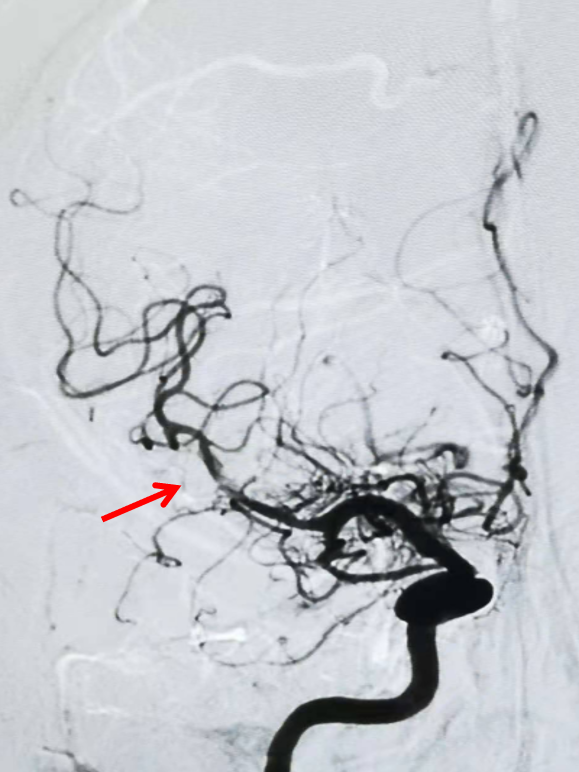

左侧颈内动脉造影双侧大脑前动脉显影良好。结束手术。
手术总结
围手术期处理要点:
1. 严密观察生命体征变化,麻醉清醒后出现意识障碍加重,随时复查头颅CT。
2. 严格控制血压,将患者血压控制在比再通术前的基础血压低10~20mmHg。
3. TCD监测脑血流,出现过度灌注表现时给予镇静等对症处理。
4. 继续口服拜阿司匹林肠溶片100mg+硫酸氢氯吡格雷75mg,瑞舒伐他汀10mg,一日一次 。目前正在持续临床随访中,拟术后3个月复查脑血管造影。
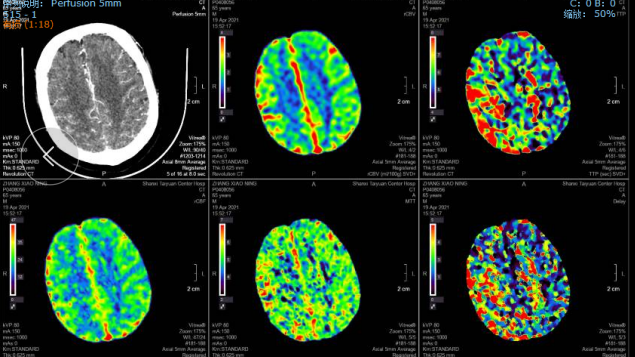
术后影像:
术后8天头颅CT及CTP影像:无出血,右侧半球脑灌注较术前明显改善。
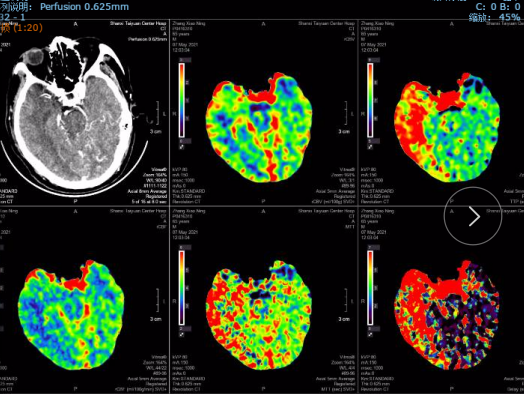
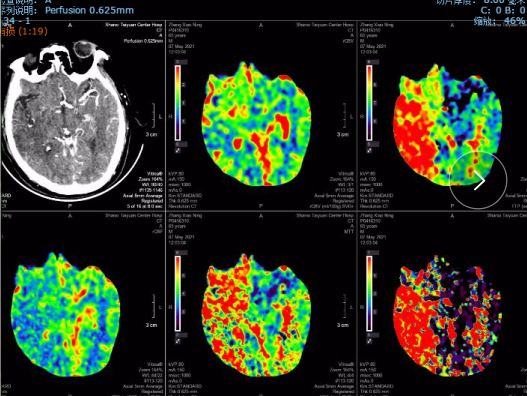
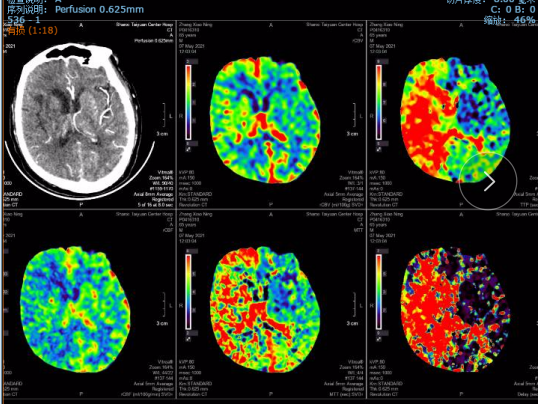
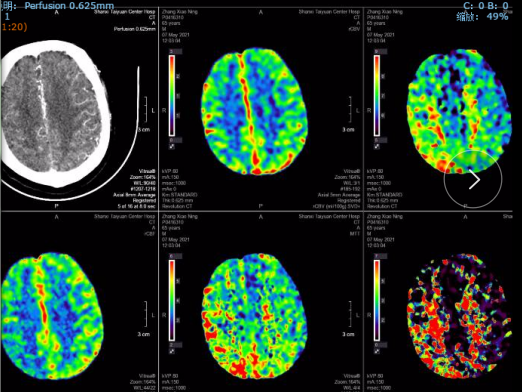
术后1个月,电话随访,患者已经下地扶拐杖行走。mRs评分由术前的5分降低至2-3分。
病例2简介
患者信息
既往史:糖尿病病史8年余,血糖控制结果不详。
入院检查
入院查体:T:36.5℃,P:69次/分,R:19次/分,BP:140/85mmHg。意识模糊,言语不清楚,双侧瞳孔等大等圆,直径约2.5mm,对光反射灵敏,双侧额纹、眼裂对称,示齿口角右偏,左侧鼻唇沟变浅,伸舌不配合,颈软无抵抗,腹壁反射可引出,双侧膝腱反射存在,左侧肢体肌力2级,左侧巴氏征阳性,右侧肢体肌力5级,肌张力正常。心肺腹未见异常。NIHSS评分15分(意识提问2+凝视2+构音障碍1+面瘫1+偏瘫8+感觉障碍1),mRs评分4分。
辅助检查:心电图示窦性心律,大致正常心电图。血常规、凝血功能、血糖、血脂、肝肾功能、电解质未见明显异常。
入院影像检查
头部CT:
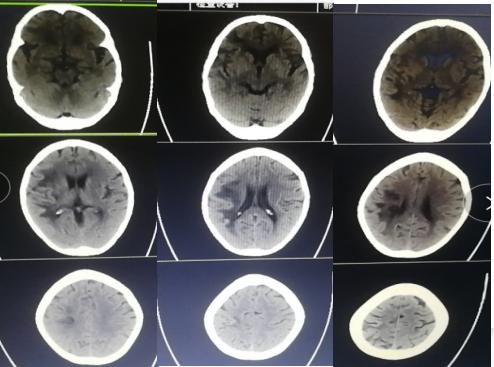
未见脑出血征象,右侧基底节区、顶叶、侧脑室体旁多发点片状低密度阴影。
头部CTA:
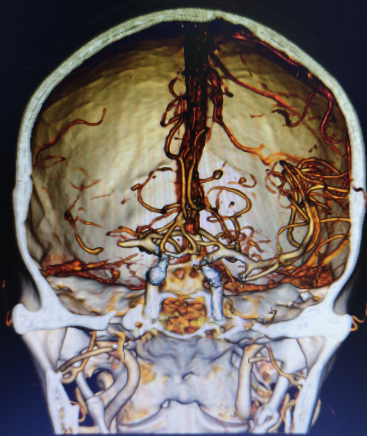
右侧大脑中动脉M1段闭塞,M2-M5血管部显影。
头颅MRI:
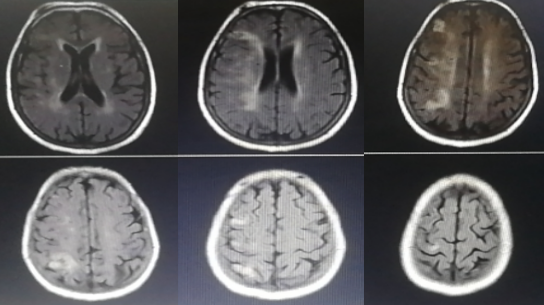
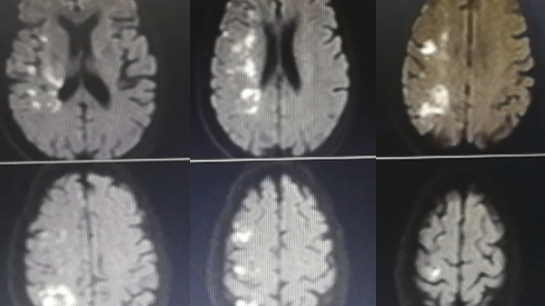
未见脑出血征象,右侧基底节区、侧脑室体旁多发点片状异常信号影。
头颅MRA:
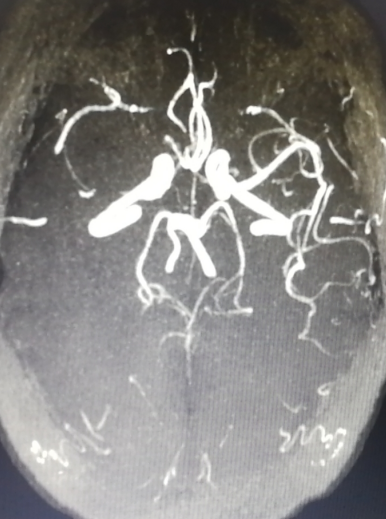
右侧大脑中动脉显影差。
CTP:
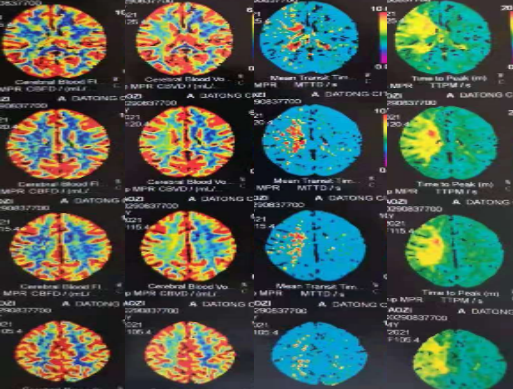
右侧大脑半球均存在不同程度的低灌注区域。
诊断
1. 右侧大脑中动脉非急性闭塞。
2. 右侧基底节区、颞叶、侧脑室体旁多发脑梗死。
3. 高血压病2级(极高危险组)。
术前讨论
此患者临床症状非急性右侧大脑中动脉闭塞患者,有左侧肢体偏瘫、语言不流利等较重的临床症状,NIHSS评分15分(意识提问2+凝视2+构音障碍1+面瘫1+偏瘫8+感觉障碍1),mRs评分4分,生活不能自理。但是头颅CT表现却不是整个右侧半球的大面积梗死,MRA和CTA均提示右侧大脑中动脉M1段闭塞,脑灌注提示右侧半球明显低灌注。提示虽然右侧大脑中动脉闭塞,但是其支配区域仍然有一定体积的处于低灌注目前尚未完全坏死的脑组织,符合血管内再通手术指征。
血管内再通手术策略的选择:
计划采用国产赛诺Neuro LPS™低压球囊进行扩张,如果前行血流能够维持,没有夹层,不准备支架置入。
拟行手术方案:
单纯球囊扩张成形术,必要时支架补救。
预估可能性的手术并发症:
微导丝不能通过闭塞处,导致开通失败;
球囊扩张后出现夹层,需要支架补救;
导丝穿破血管或球囊扩张导致血管破裂出血,需要球囊持续扩张止血或用弹簧圈闭塞血管。
治疗过程
术中涉及介入器械选择
8F的股动脉穿刺鞘
5F的单弯造影管
6F*90cm的长鞘
5F*115c的Navien中间导管
3m的Synchro-14神经导丝
Headway17微导管
赛诺Neuro LPS™——颅内低压球囊扩张导管(1.5mmX10mm,2.0X15mm)
术前用药
术前3~5天口服拜阿司匹林肠溶片100mg+硫酸氢氯吡格雷75mg,瑞舒伐他汀10mg ,一日一次。
治疗中影像:
中间导管到位后造影,提示右侧大脑中动脉M1段闭塞,右侧大脑中动脉供血区域通过右侧大脑前动脉软膜支部分代偿。
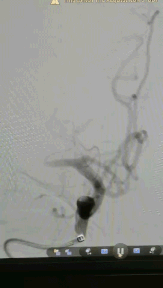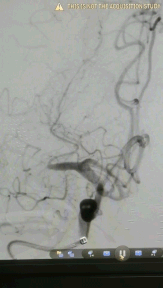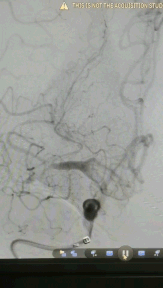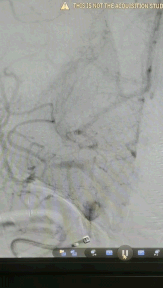
Headway17微导管在3m的Synchro-14导丝辅助下,谨慎通过闭塞处(左图箭头示),撤出微导丝,微导管造影证实在在闭塞远端血管真腔(右图箭头示)。
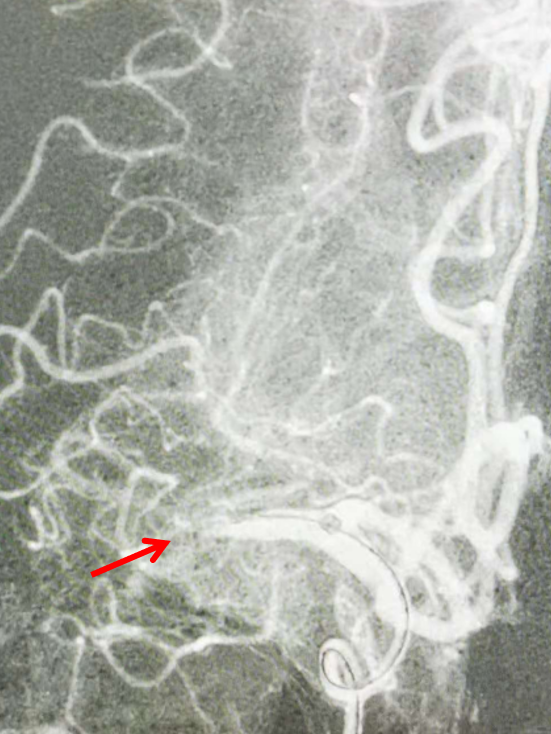
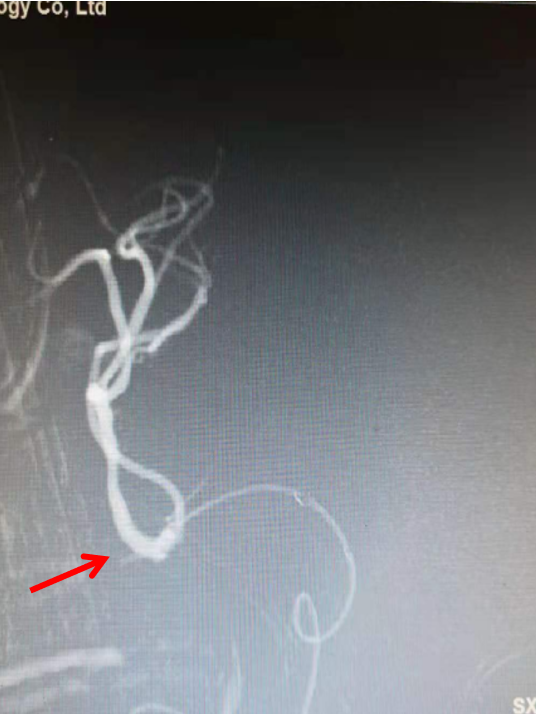
通过微导管给予路径图,而后将微导丝置于闭塞血管远端后撤出微导管(图箭头示)。
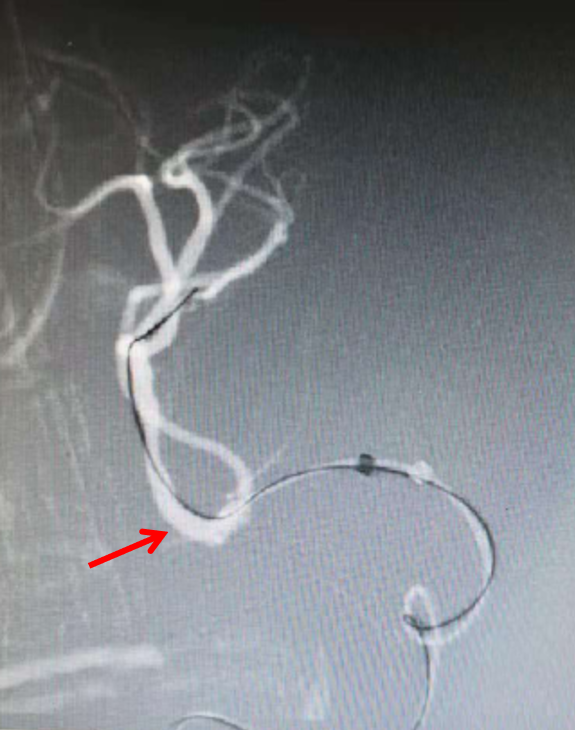
将1.5mmX10mm赛诺Neuro LPS™低压球囊沿微导丝引导至闭塞血管处,扩张至3atm,持续30秒后缓慢泄压后造影,可见血管部分再通(右图)。1
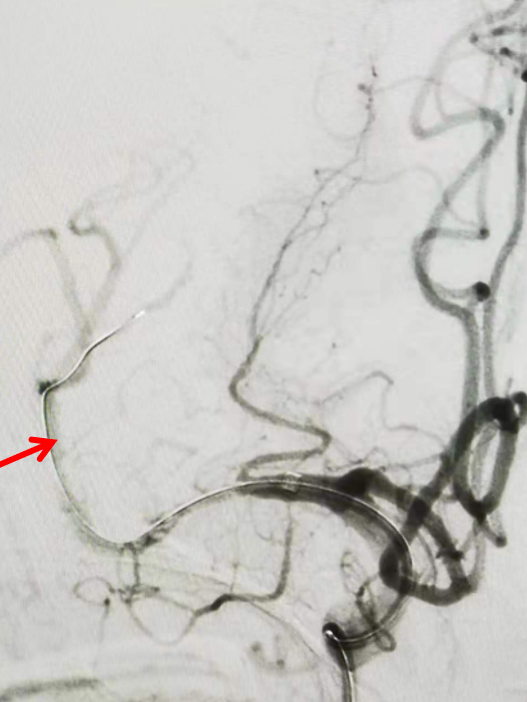
将2.0mmX15mm的赛诺Neuro LPS™低压球囊沿微导丝引导至闭塞血管两端,40秒缓慢扩张至3atm,持续40秒后缓慢泄压后造影,可见血管部分再通良好。
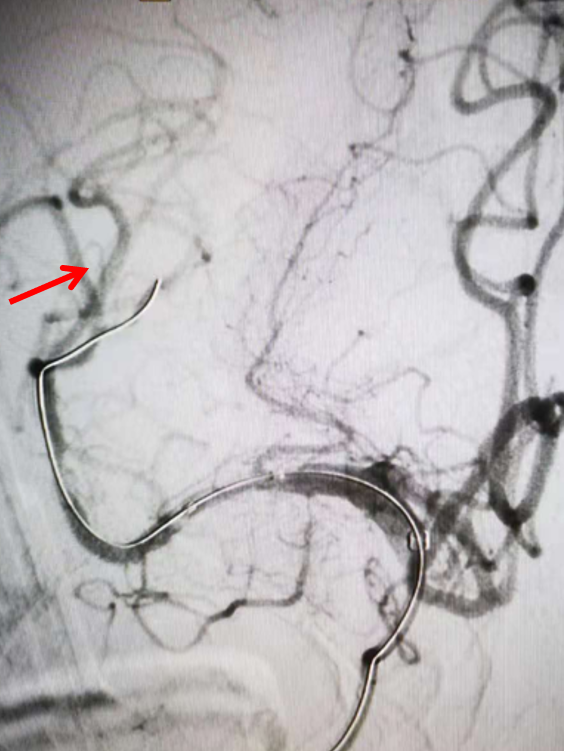

观察20分钟前向血流维持良好且右侧大脑前动脉显影。
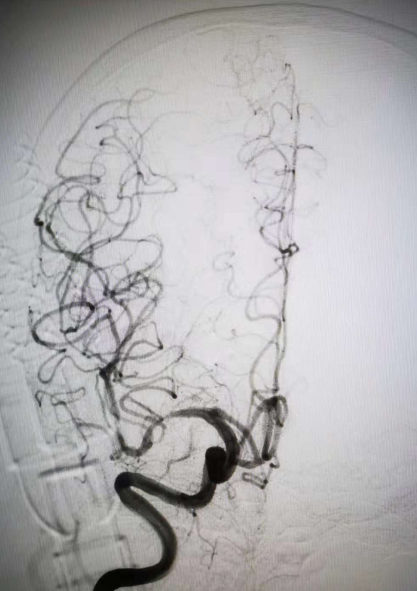
手术总结
术后1个月,电话随访,患者病情明显好转。mRs评分由术前的5分降低至2分,督促患者来源复查。
病例总结
1
症状性非急性颅内大动脉闭塞治疗的现状
《2018症状性动脉粥样硬化性非急性颅内大动脉闭塞血管内治疗中国专家共识》,将超过24h的动脉粥样硬化性颅内大动脉闭塞,统一称之为非急性颅内大动脉闭塞。
对于标准药物治疗无效的获临床症状进一步加重的症状性动脉粥样硬化性非急性颅内大动脉闭塞患者的治疗,有颅内外动脉搭桥治疗和血管内再通治疗两种方法,只要进行科学的术前评估,选择适合的患者进行干预治疗,两种治疗方法都有较好的效果,各有优缺点。《2018症状性动脉粥样硬化性非急性颅内大动脉闭塞血管内治疗中国专家共识》推荐意见:症状性非急性颅内大动脉闭塞的患者,过强化内科治疗仍然有症状恶化或者症状反复发作,灌注评估及侧支循环评估发现患者有失代偿,在有经验的中心开展颅内外动脉搭桥治疗可能是有益的。对症状性非急性颅内大动脉闭塞病变行颅内外动脉搭桥手术仍然是一种有较高围手术期风险的有创治疗,手术应该在有经验的中心开展。
此专家共识对血管内再通治疗的推荐意见:
症状性非急性颅内大动脉闭塞的患者,经过强化内科治疗仍然有症状恶化或症状反复发作,灌注评估及侧支循环评估发现患者有失代偿,采取血管内开通治疗可能是安全、有效的方法,但建议在有经验的中心开展。
专家共识对接受再通治疗的患者选择的推荐意见:
1. 症状性颅内大血管闭塞,闭塞最好在3个月以内。
2. 最佳药物治疗(强化降脂、抗血小板治疗及危险因素控制等)无效。
3. 影像学评估在靶血管区域有低灌注。
4. 无明显神经功能障碍。
5. 预估血管闭塞长度不超过15mm,闭塞远端血管管径>2mm。
2
本病例特点
采用血管内再通手术适应症明确:
本例患者为进展性脑卒中,此患者临床症状为右侧大脑中动脉闭塞导致的缺血表现,左侧肢体偏瘫、语言不流利、反应迟钝,临床症状很重,mRs评分5分,生活不能自理。脑血管造影提示右侧大脑中动脉闭塞,虽有一定的侧枝循环代偿,但代偿不足,脑灌注提示右侧半球明显低灌注。提示虽然右侧大脑中动脉闭塞,但是其支配区域仍然有一定体积的处于低灌注目前尚未完全坏死的脑组织,有进一步干预的手术指征。采用血管内再通手术策略选择正确。结合患者病史,预估此患者右侧大脑中动脉闭塞时间1个月左右,闭塞血管远端毛细血管床存在,闭塞节段不长,和患者充分沟通后,家属最终选择血管内再通治疗。此患者右侧大脑中动脉闭塞残端,下干较细,且迂曲,上干较粗,且较平直,担心球囊扩张后,血管移位变形导致一些细小穿支牵拉断裂引起出血,所以拟仅对上干进行血管内再通治疗。
血管内再通治疗的难点:
微导丝、微导管顺利通过闭塞部位,到达闭塞远端血管真腔,防止夹层、导丝穿破血管壁,穿支血管牵拉移位出血等并发症是手术的难点。
3
手术技巧
1. 建立良好的通路,使中间导管的头端尽量接近病变部位,以便使球囊能够顺利到达病变部位,且能有效预防球囊导管推送时微导丝头端后退和撤球囊时微导丝前窜,提高手术效率,降低微导丝前窜时刺破远端血管等并发症。本例手术建立通路具有以下特点:①选择8F的股动脉鞘穿刺,应用5F的单弯造影管引导90cm*6F长鞘,将长鞘的头端引导至右侧颈内动脉开口处,简化了操作过程;②8F的动脉鞘+6F的长鞘+5F*115cm的Navien中间导管,形成“塔形”支撑技术,为后续治疗提供了良好的支撑力。
2. 全程操作过程中,要保证微导丝头端在比较粗直的血管内,且微导丝的头端在术者视野之内,防止误入较细的穿支血管。
3. 微导管、微导丝通过闭塞部位后,一定要先撤出微导丝,用微导管造影,证实微导管在闭塞血管远端的血管真腔没,然后沿微导管上微导丝,撤出微导管才可以用球囊扩张,否则可能发生灾难性后果;
4. 球囊扩张时一定要缓慢打起,缓慢泄压(40~60秒),泄压后,球囊不要移动,通过中间导管低压、低量造影,如果发现血管破裂,造影剂外渗,快速打起球囊。
5. 球囊泻压时保持导引导管负压吸引,以防止小的斑块脱落逃逸。另外球囊泻压后先通过导引导管低压造影,如果有血管撕裂,造影剂外渗,则立即打起球囊;
6. 允许血管内治疗后一定程度的残余狭窄,不要过度追求影像图像的完美。
4
得失思考
1. 本例手术将球囊血管成形是血管内治疗的主要手段,支架作为补救措施的手术策略是正确的。使用赛诺Neuro LPS™低压球囊体会如下:一是赛诺Neuro LPS™低压球囊,和第一代产品比较,由于Marker点变小,材质的改善,顺应性明显提高。但同时Marker可视性依然很好,提高了球囊到位率,增加了手术安全性;二是它是一款颅内快速交换型球囊,大大缩短手术操作时间,提高手术安全性;三是选择球囊大小时注意,球囊直径的选择不应超过病变血管的直径,甚至略小一些。球囊长度的选择与病变长度一致:如果血管直,则选择较长的球囊,如果血管弯曲,则选择较短的球囊,分段扩张;四是赛诺Neuro LPS™低压球囊使用3atm命名压低压扩张,降低对血管壁的损伤,可降低“雪犁效应”和穿支动脉闭塞几率。
2. 虽然现在很多优秀的中间导管上市,是中间导管的头端尽量靠近病变部位,提高了球囊的到位率,但球囊本身的顺应性提高,对手术的安全性依然很重要。
3. 术前对患者临床症状,闭塞血管供血区域灌注(CTP),闭塞的长度、闭塞处血管是否有钙化、闭塞处的近端、远端血管是否有成角、病变处是否有重要分支等评估很重要,评估的目的是选择可能获益的患者进行再通,并且最大限度低降低术中风险。
4. 再通术后要个体化控制血压,我们的经验是将收缩压控制在比患者术前的基础血压低20mmHg左右,降低再灌注损伤;
5. 围手术期管理很重要:术前氯吡格雷75mg/d,阿司匹林100~300mg/d,联合应用≥5d。术后根据个体化决定是否继续抗血小板治疗。
术者介绍
朱青峰
山西医科大学第二医院
神经外科,主任医师,教授,硕士研究生导师。
中国研究型医院学会微侵袭神经外科专业委员会常委,山西省专家与学者协神经介入专业委员会首任主任委员,山西省卒中学会常务理事,太原市神经介入专业委员会主任委员。
以第一主研人承担山西省科技攻关课题3项,参与国家“十三五”课题2项,获军队科技进步及医疗成果奖12项。出版医学专著5部,发表学术论文180余篇,擅长脑血管病综合治疗。
李楠
太原市中心医院
副主任医师、博士研究生在读,美国巴罗神经疾病研究所访问学者。
山西省学者与专家委员会神经介入分会常委,曾在解放军总医院,北京天坛医院进修学习。
擅长脑血管疾病的手术及介入治疗,急诊重症神经外科的手术及抢救治疗。
李艳军
大同市第五人民医院
神经内科副主任,副主任医师。
山西省学者与专家委员会神经介入分会常委。
擅长脑血管病介入治疗。
参考文献
[1]朱青峰,朱义霞,孙奇,王国芳. 急性缺血性卒中血管内治疗技术研究进展[J]. 中国综合临床,2020,01:87-88-89-90-91
[2]朱青峰,孙奇,白永文. 非急性期颅内大动脉闭塞血管内治疗现状与展望[J]. 中国综合临床,2021,37(7):370-373.
[3]Teo KAC, Chou N, Sein L,et al. Long-term outcome inextracranial-intracranial bypass surgery for severe steno-occlusive disease of intracranial internal carotid or middle cerebral artery[J]. Clin Neurol Neurosurg,2018,169(6):149-153. DOI. org/10.1016/j.clineuro.2018.04.003
[4]Steinberg JA, Rennert RC, Ravina K, et al. Rescue Cerebral Revascularization in Patients with Progressive Steno-Occlusive Ischemia of the Anterior Intracranial Circulation[J].World Neurosurg,2020,133(1):e609–e618.
DOI:10.1016/j.wneu.2019. 09.102









