2020年12月接诊一例来自河北邯郸的14岁女性患儿(157cm,52kg),主诉:椎管内占位术后4年,左足踝部疼痛10天进行性加重。患儿4年前于我院行“L2椎管内皮样囊肿切除术”,术后恢复好,近10天来,患儿自觉左足踝部疼痛,呈针刺样,并进行性加重,不伴下肢运动及感觉障碍,不伴大小便失禁。遂于我院门诊,复查腰椎MRI显示:L2椎管内占位术后改变,L2水平异常信号范围较前增大。结合患儿症状,考虑肿瘤复发。
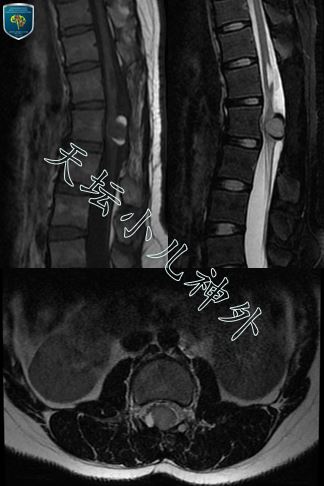
图1.术前腰椎MRI显示:L2水平椎管内可见结节状等T1等T2信号影,边缘可见弧形短T1短T2信号影,边界清,大小约16x17x15mm,未见明显强化,考虑肿瘤复发。
患儿L2水平椎管内肿瘤复发,症状与部位相关联,手术指征明确,依据天坛小儿神外诊疗规范,完善术前检查,于2020年12月22日在神经电生理监测下,行后正中原切口入路病变切除术,术中见肿瘤位于L2水平椎管内,包膜完整,色淡黄、血供中等,切开包膜,见内容物为黄褐色泥膏状物,内含毛发,将内容物刮除干净,地塞米松盐水反复冲洗清亮。瘤体上下极囊壁厚韧,呈弧形脂肪样变,与圆锥及马尾神经粘连紧密、界面难以分辨,稍作锐性游离,电生理即提示脊髓与神经功能损伤,遂留取病理后,未强行切除。瘤腔充分减压,瘤壁部分残留,脊髓圆锥、马尾神经保护好,术中出血约50ml,未输血。术后病理显示:送检大部分为角化物,含有少量鳞状上皮细胞,可见皮脂腺,符合皮样囊肿。
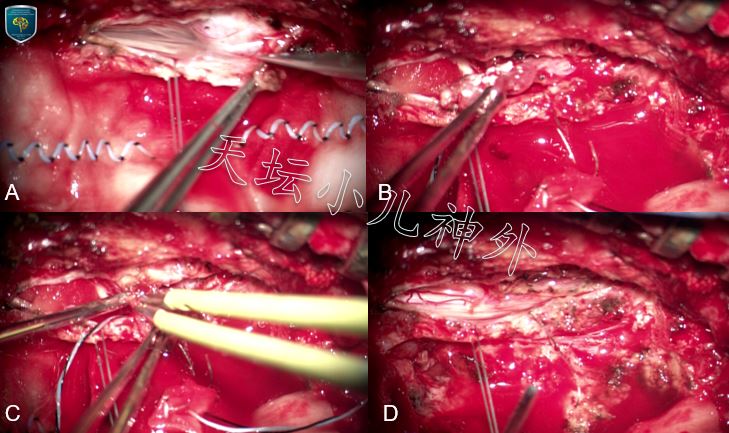
图2. 术中所见:A.肿瘤囊壁脂肪样变,与马尾神经紧密粘连;B.肿瘤上极与圆锥粘连紧密,未强行剥离;C.囊内充分减压;D.脊髓圆锥及马尾神经保护完好。
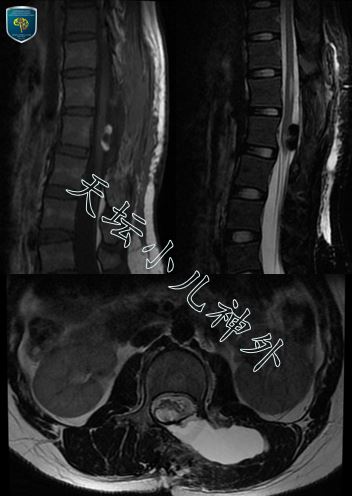
图3.术后MRI显示:肿瘤囊内减压满意,瘤壁上下极脂肪样改变,未强行切除。术后脊髓圆锥功能保护好。
术后患儿恢复良好,左踝疼痛较术前改善明显,诉局部伤口钝痛,余未见新发神经功能障碍,术后10天顺利出院,回当地医院继续康复治疗。
治
疗
体
会
儿童椎管内占位,90%为星形细胞瘤或室管膜瘤等髓内肿瘤,先天性表皮样囊肿、皮样囊肿、畸胎瘤的发生率<1%1,2,多起源于胸段或上腰段3,常伴皮肤窦道及先天性脊柱裂1。表皮样囊肿与皮样囊肿最大的区别在于内容物:表皮样囊肿的内容物主要为脱落的上皮细胞碎片、角蛋白、胆固醇;皮样囊肿除此之外,还包含毛囊毛发、皮脂腺、汗腺4,因此,本例属于后者。
理论上,皮样囊肿应尽可能手术全切。但是,若靠近重要神经、血管、脑干等关键结构,部分囊壁当予以保留,近全切除也可获得满意的疗效4。本例系肿瘤复发,位于脊髓L2水平,肿瘤囊壁与脊髓圆锥及马尾神经紧密粘连,影像学提示囊壁呈弧形厚韧脂肪样变性,这是由于囊壁内的汗腺和皮脂腺分泌油性液体,在磁共振T1WI加权像上呈特征性高信号5。若强行剥离,势必影响患儿大小便功能及双下肢活动,严重者,造成终身残疾。因此,本例手术重点在于保护好脊髓圆锥及马尾神经、充分囊内减压缓解压迫症状,术中神经电生理监测则成为关键,它可以实时监测术中圆锥及马尾神经功能,指导术者肿瘤的切除程度,在保障正常神经功能的前提下,最大范围切除肿瘤。
尽管现代神经外科手术技术发展迅速,但脊髓占位术后神经功能损伤的发生率仍高达3.7%-7.5%6。术中神经生理监测与功能定位(Intraoperative neurophysiological monitoring and mapping,IONM)是实时监测脊髓与神经根功能最有效的技术,特别是多模态IONM对于脊髓术中神经功能损伤具有高度的敏感性和特异性,是保留脊髓最佳功能状态的重要手段7,值得深入探索。
参
考
文
献
1. Mark SG. Handbook of neurosurgery, 8/e. 2016 of the original English language edition by Theme Medical Publisher, Inc.
2. Sîrbu OM, Chirteş AV, Mitricã M, Sîrbu CA. Spinal Intramedullary Epidermoid Cyst: Case Report and Updated Literature Review. World Neurosurg. 2020 Jul;139:39-50.
3. Gutin PH, Boehm J, Bank WO, Edwards MS, Rosegay H. Cerebral convexity epidermoid tumor subsequent to multiple percutaneous subdural aspirations. J Neurosurg. 1980 Apr;52(4):574-7.
4. Caldarelli M, Massimi L, Kondageski C, Di Rocco C. Intracranial midline dermoid and epidermoid cysts in children. J Neurosurg. 2004 May;100(5 Suppl Pediatrics):473-80.
5. Balasundaram P, Garg A, Prabhakar A, Joseph Devarajan LS, Gaikwad SB, Khanna G. Evolution of epidermoid cyst into dermoid cyst: Embryological explanation and radiological-pathological correlation. Neuroradiol J. 2019 Apr;32(2):92-97.
6. Forster MT, Marquardt G, Seifert V, Szelényi A. Spinal cord tumor surgery--importance of continuous intraoperative neurophysiological monitoring after tumor resection. Spine (Phila Pa 1976). 2012 Jul 15;37(16):E1001-8.
7. Scibilia A, Terranova C, Rizzo V, Raffa G, Morelli A, Esposito F, Mallamace R, Buda G, Conti A, Quartarone A, Germanò A. Intraoperative neurophysiological mapping and monitoring in spinal tumor surgery: sirens or indispensable tools? Neurosurg Focus. 2016 Aug;41(2):E18.





