To Summarize Always...
导读:前交通动脉瘤发病机制未明,其形成是遗传学、对侧A1缺如的血流动力学以及后天退行性改变等多种因素综合作用的结果。Atlas支架适合在较细的动脉内释放,通过更为柔软细小的导管释放,可以降低入路扭曲的小血管前交通宽颈动脉瘤支架辅助弹簧圈栓塞的治疗风险
病例简介
主诉:
现病史:
既往史:
体格检查:
个人史:
辅助检查:
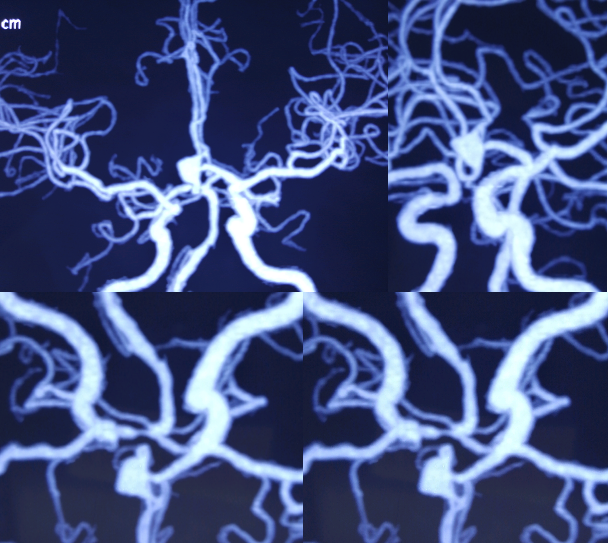
CTA示前交通动脉瘤 (2021.01.31天坛医院)

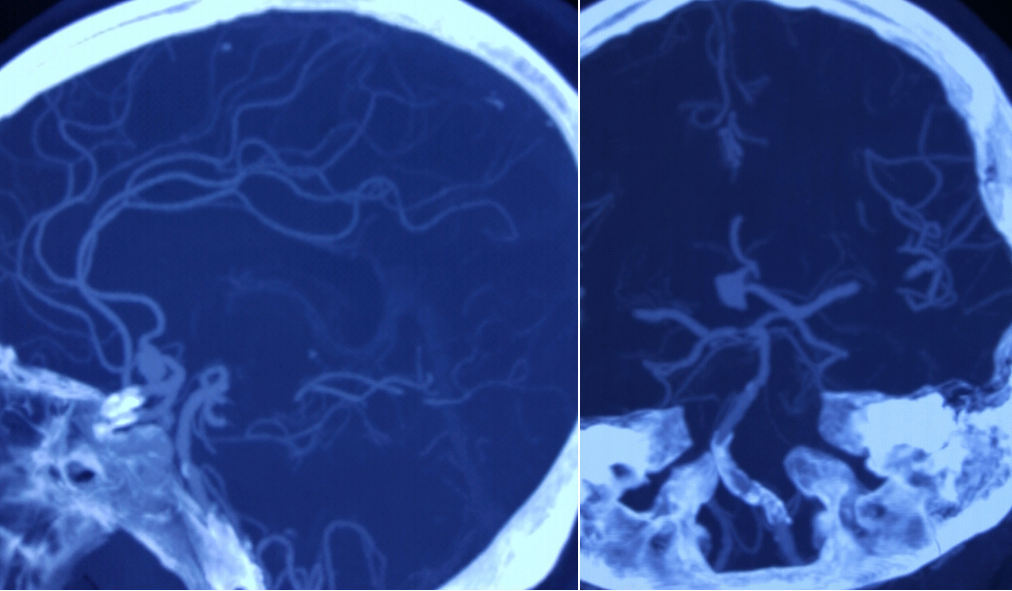
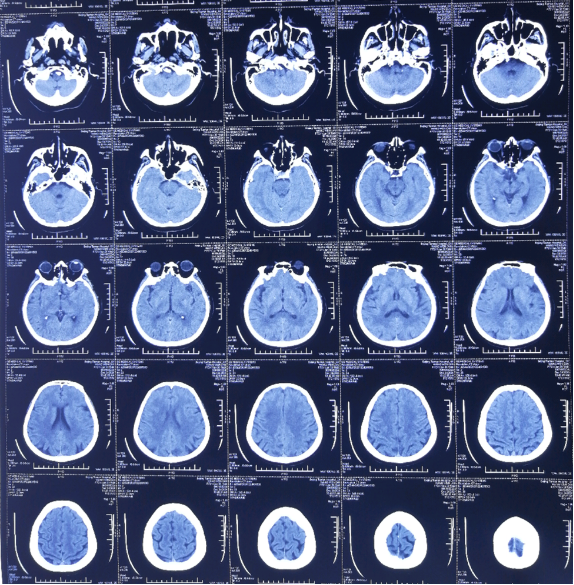
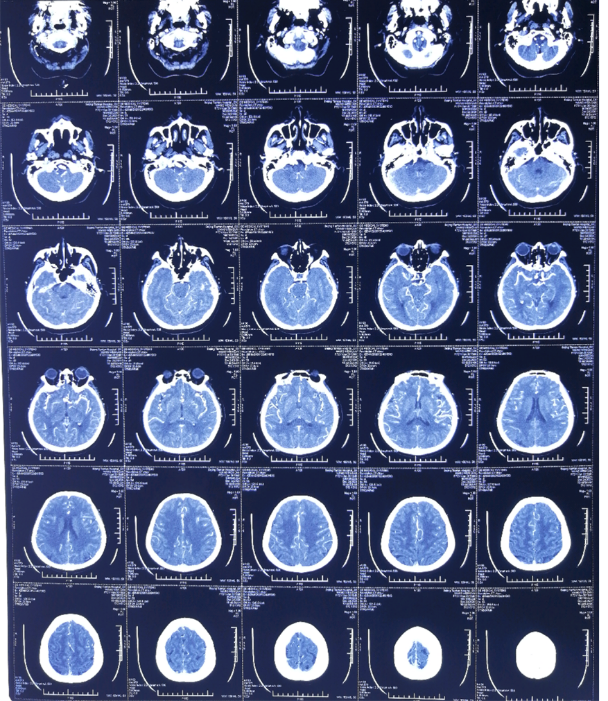
1. 前交通动脉瘤
2.高血压病
阿司匹林肠溶片 100 mg qd(1月)
氯吡咯雷片 75 mg qd(1月)
阿托伐他汀钙片 20 mg qd (1月)
造影明确诊断及解剖关系,准备行前交通动脉瘤支架辅助栓塞
动脉瘤破裂风险较大
动脉瘤破裂、出血
动脉夹层、血管闭塞,穿支闭塞
斑块脱落导致栓塞事件
急性、亚急性支架内血栓形成
术后动脉瘤残留,复发
术中造影:
DSA(天坛医院-2020.02.08)左侧颈内动脉
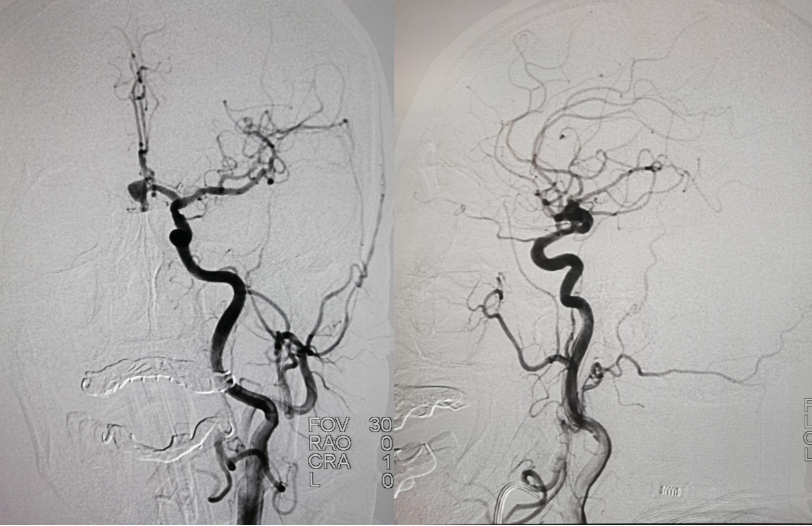
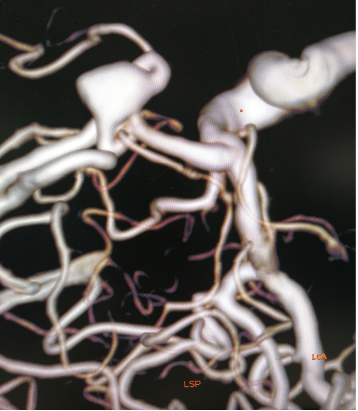
治疗,微导丝( Synchro 0.014 in*200 cm)配合 Excelsior SL-10(150 cm×6 cm)带领 Navien(6F-115 )到达左侧颈内动脉海绵窦段,微导丝配合微导管,将SL-10置于左侧A2-A3转弯处
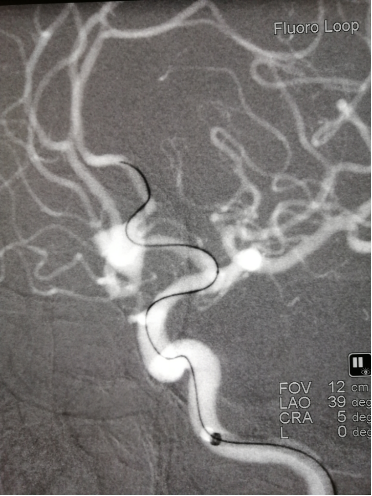
微导丝0.014 in*200配合微导管1(Echelon-10 ev3)到达前交通动脉瘤内
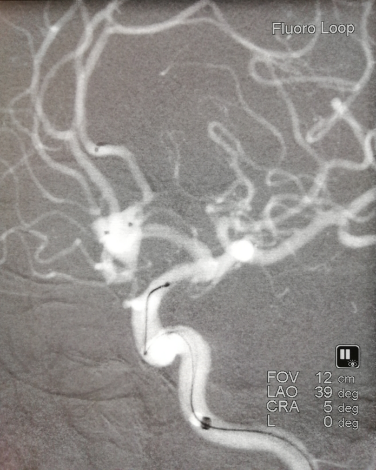
送入弹簧圈成篮,送入支架
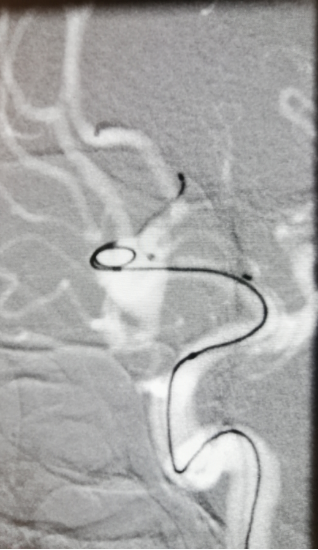
释放支架
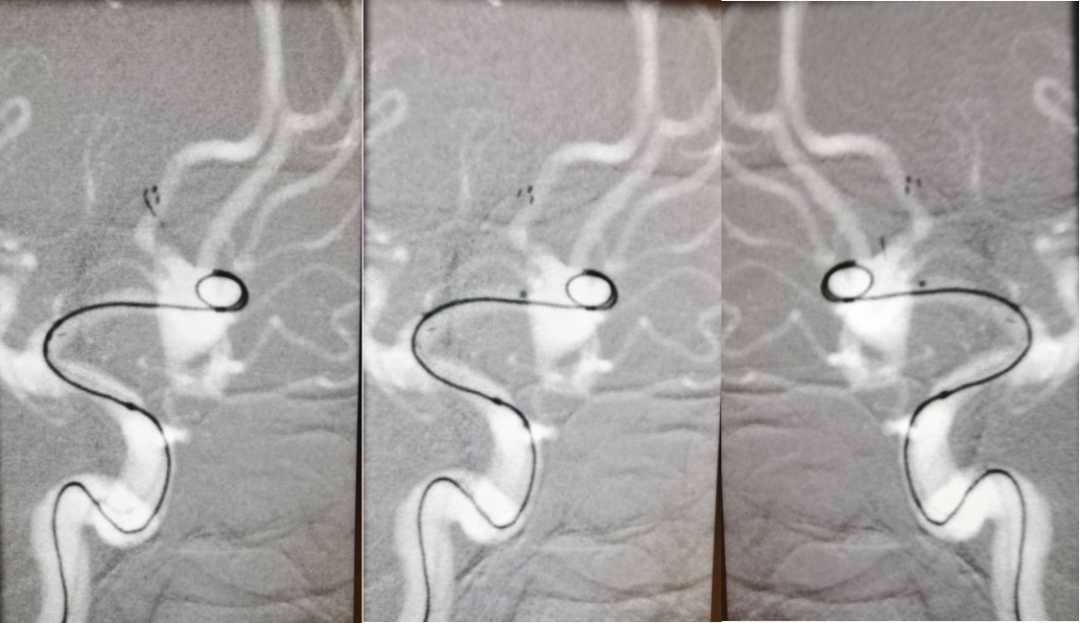
微导管至右侧A2
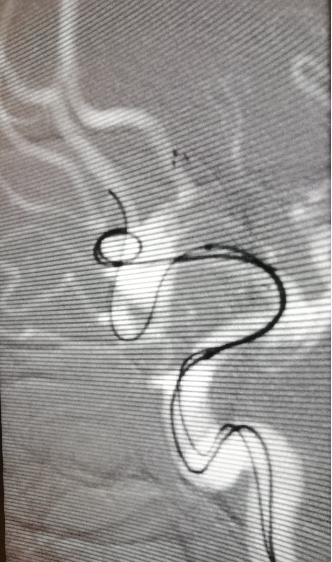
继续送入动脉瘤内弹簧圈
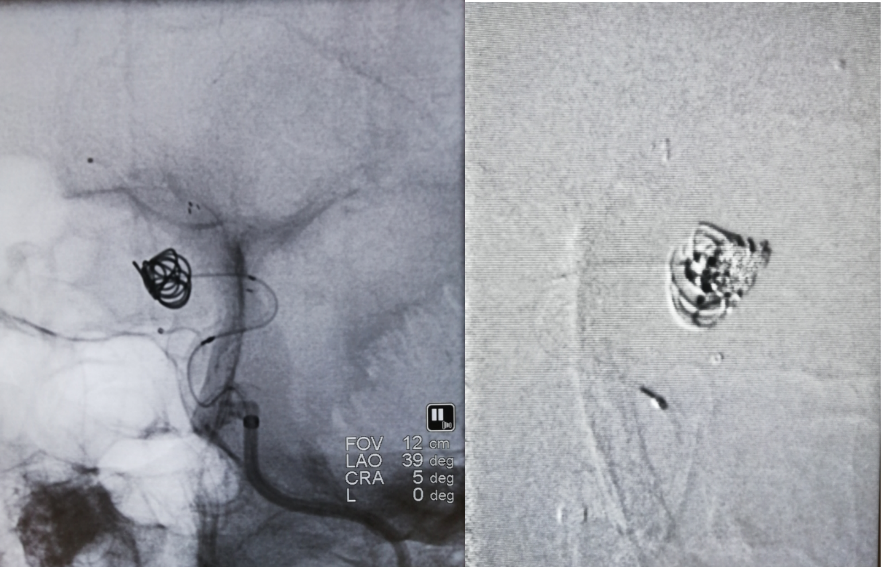
动脉瘤下部未栓塞
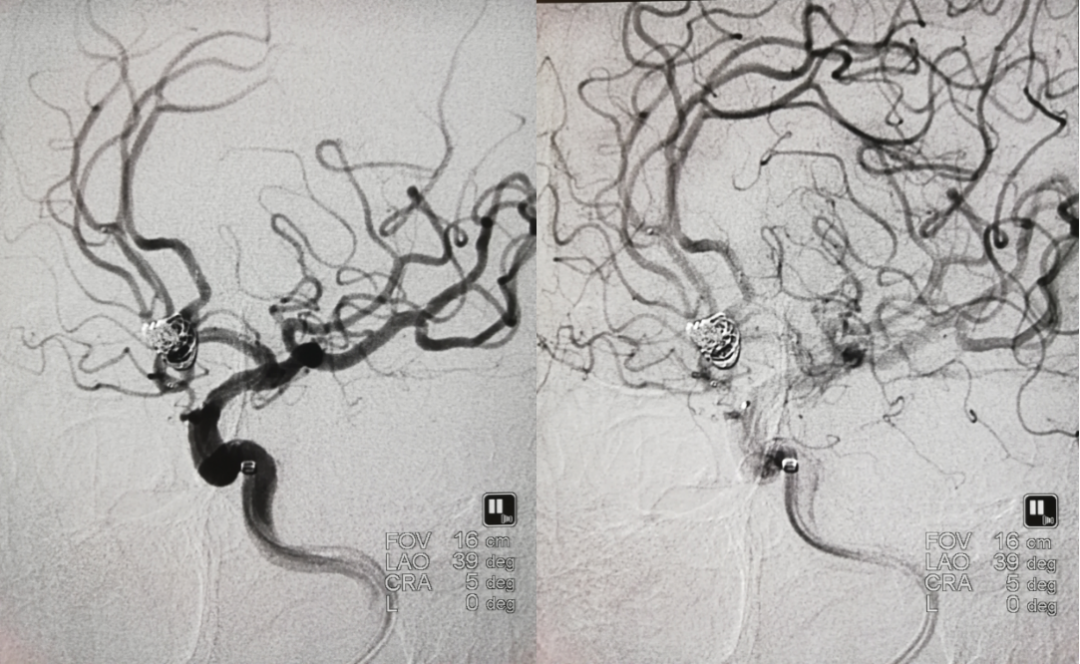
继续送入弹簧圈
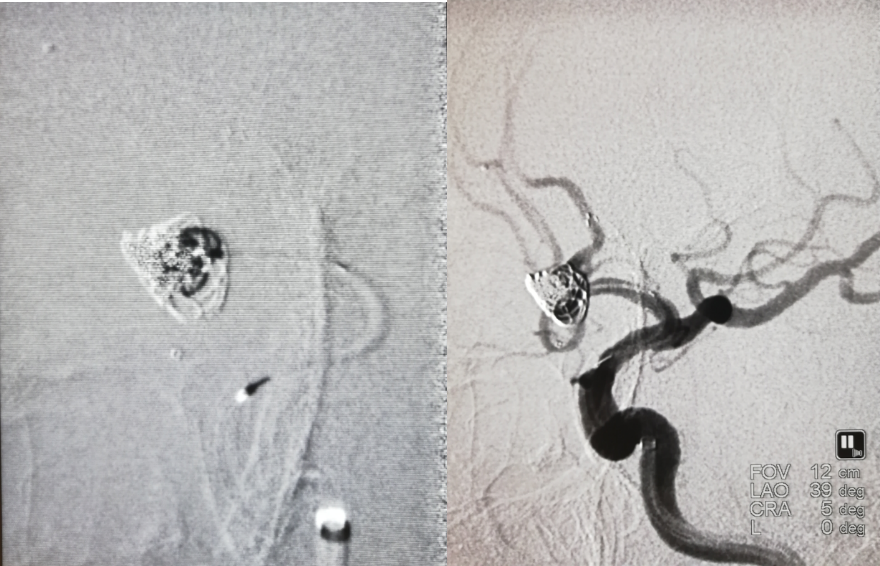
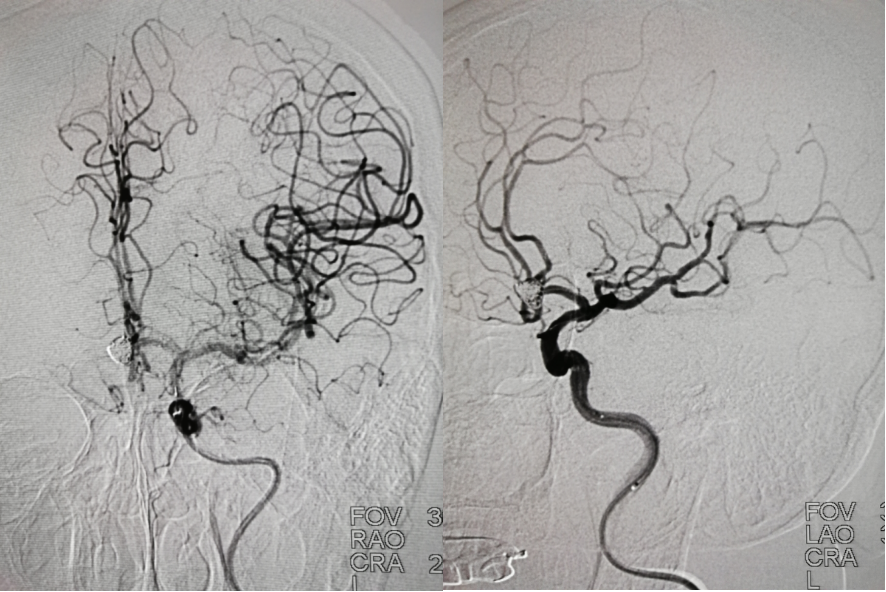
继续送入弹簧圈,造影示动脉瘤下部仍未栓塞,双侧大脑前动脉及分支血流通畅
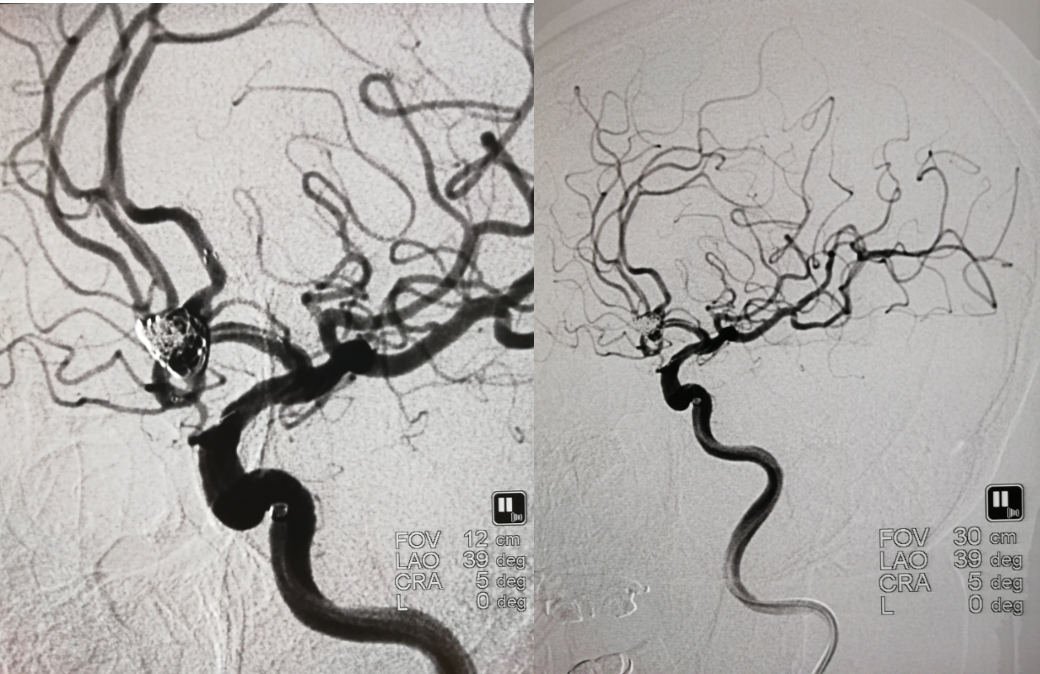
弹簧圈进入动脉瘤腔下部
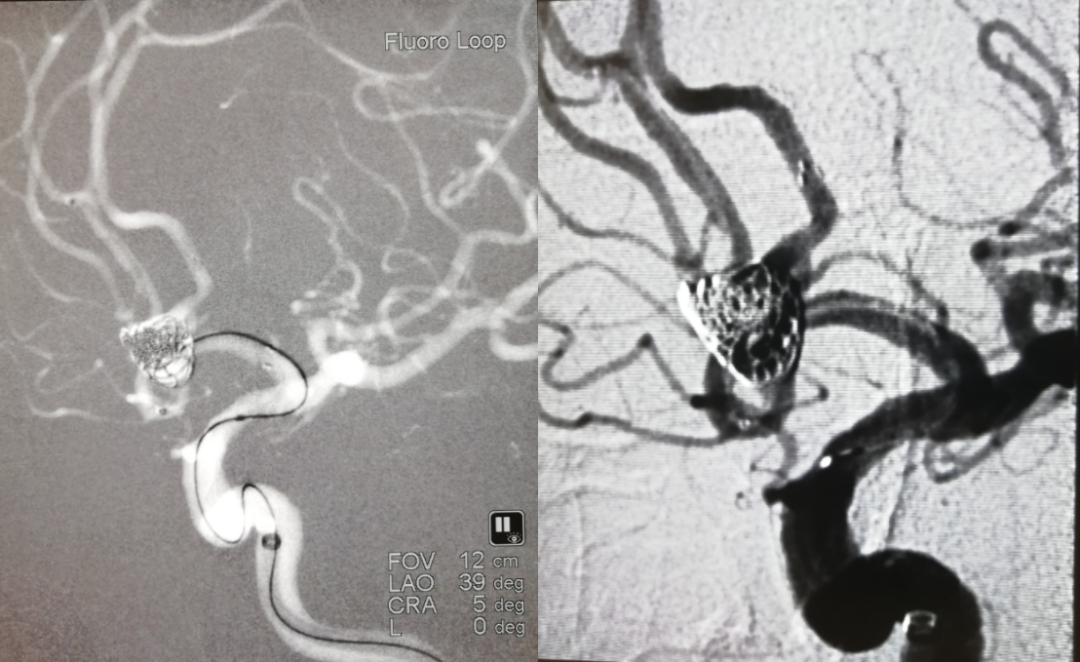
继续填充小型号弹簧圈
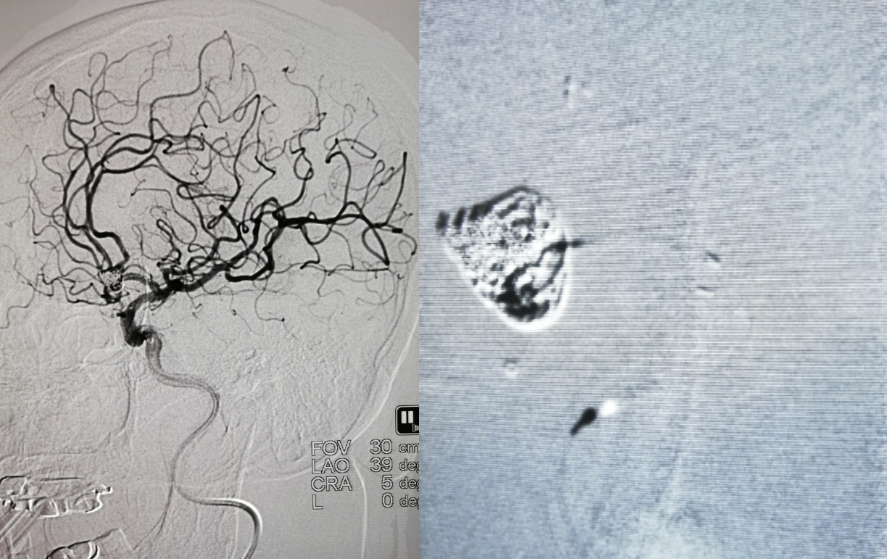
造影示动脉瘤致密栓塞,双侧大脑前动脉及分支血流通畅
放大造影
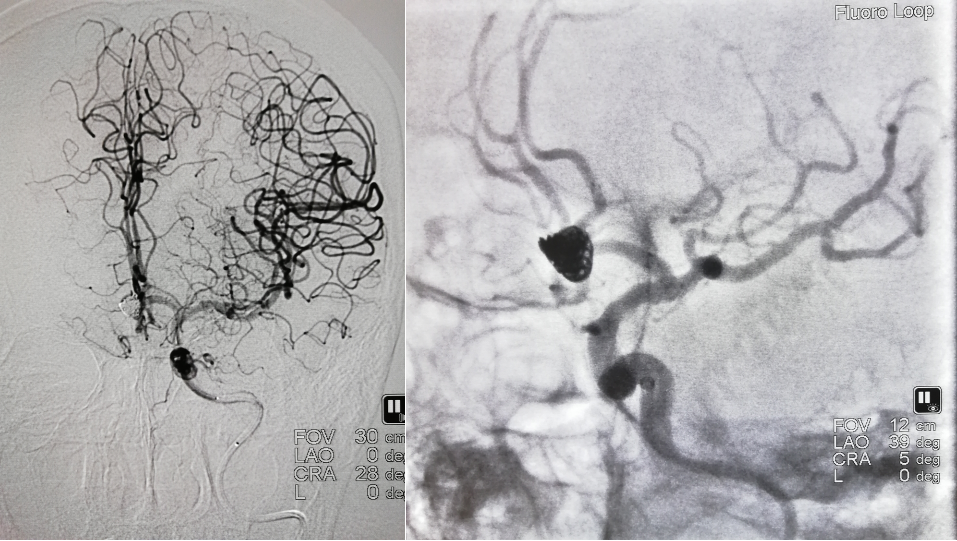
三分钟后颈内动脉造影确认:前交通动脉瘤致密填塞,双侧大脑前动脉血流通畅,支架内血流通畅,未见支架内血栓,穿支通畅,未见动脉瘤破裂迹象。
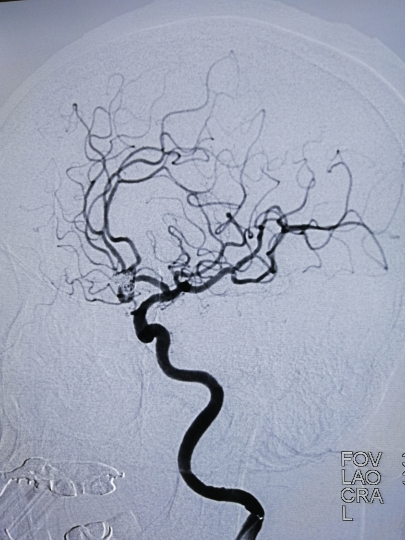
黑泥鳅导丝带领多功能导管及 NEURO MAX 6F Sheath到达左侧颈内动脉岩段,撤出黑泥鳅导丝及多功能导管,泥鳅导丝带领 Navier(6F,115)到达海绵窦段,撤出泥鳅导丝,微导丝(Synchro 0.014 in×200 cm)带领SL-10到达左侧A2-A3转弯处,退出微导丝。微导丝带领微导管1至动脉瘤内,填入弹簧圈(栓塞用弹簧系统泰杰业6 mm×15 cm,3D成篮满意,经sL-10导管 送入Atlas(3.0 mm*21 mm)到位后,释放支架,支架位置准确,贴壁良好,张开满意,支架内血流通畅,微导丝 ( Synchro 0.014 in*200 cm)带领微导管( Echelon10 ev3)到达右侧A2-A3转弯处,退出微导丝。
经微导管1依次送入ev3数枚弹簧圈,过程中间断造影确保双侧大脑前动脉血流通畅。左侧颈内动脉造影确认:前交通动脉瘤致密填塞,双侧大脑前动脉血流通畅。手术结束。股动脉穿刺处用缝合器缝合,并压迫器持续压迫。术后患者麻醉清醒,拔除气管插管,呼唤应答,对答切题,言语清楚,四肢肌力肌张力正常。






