病史简介
患者基本信息
男性,70岁,
主诉:言语不清、右侧肢体乏力1.5小时。
术前查体情况
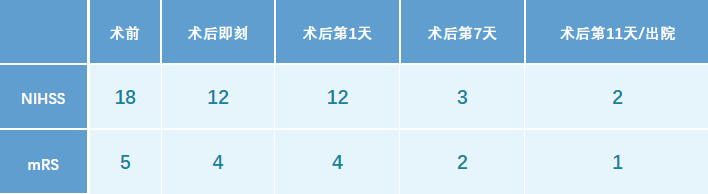
NIHSS评分:18分;mRS评分:5分。
既往史
高血压病史,最高血压达240/110mmHg,自行服用降压药后血压可降至140/100mmHg左右;有房颤病史,未抗栓治疗。
术前检查
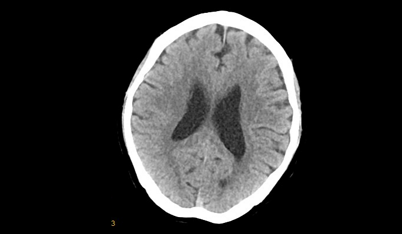
头颅CT平扫显示LMCA-M1段可见高密度征,CTA-MIP可见闭塞段两端血管腔显影清晰,LM1段中远端、LM2段管腔充盈不足,LACA、LPCA通过软膜动脉部分代偿LMCA供血区。
1. 左侧大脑中动脉M1段闭塞
2. 心律失常,心房颤动
3. 高血压3级(很高危)
治疗过程
右侧腹股沟韧带下置入8F股动脉鞘。
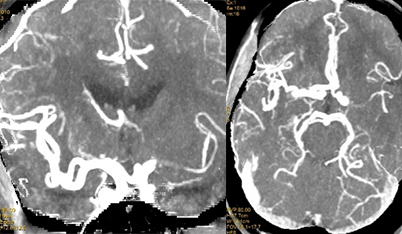
主动脉弓造影提示:I型弓,LICA-C1段以下路径尚可。
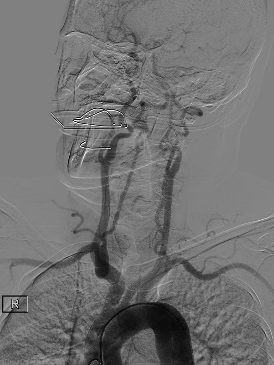
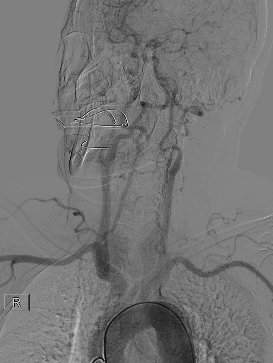
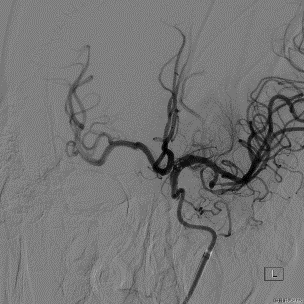
利用同轴技术将8F导引导管置于LC1远端。LMCA-M1起始部即已闭塞,闭塞处可见“杯口征”,支持发病机制为心源性栓塞。
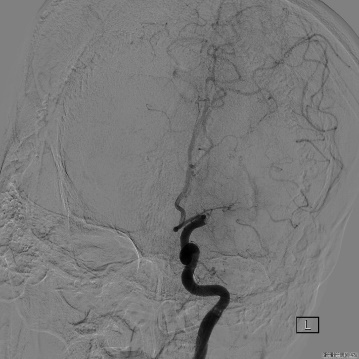
不是所有的病人、导管都适合裸奔。经过对病人血管条件的评估,和对React️™71导管到位性的把握,沿导引导管送入React™71导管,进行 “裸奔”, React™71不负众望,快速穿越LICA虹吸部的弯道并到达闭塞处。紧接着通过React™71导管负压抽吸1分钟左右后,负压消失,回血良好,间接提示LM1血管再通。
视频
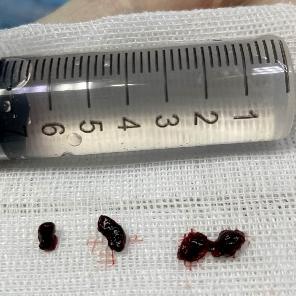
ADAPT技术取栓1次后,通过React™71导管于LICA远段造影,提示LMCA完全再通,前向血流mTICI分级3级,无血栓向左侧大脑前动脉或经前交通动脉向右侧前循环逃逸。
术后即刻头颅CT:左侧尾状核头、壳核、苍白球、内囊后肢等处高密度影,提示上述区域血脑屏障不完整;通过能谱CT去碘重建后高密度影完全消失,提示暂无术后高灌注出血等。但血脑屏障破坏容易发生出血转化。
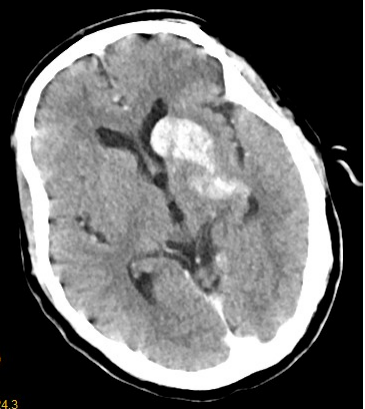
平扫
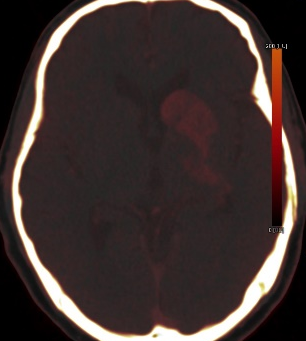
碘图
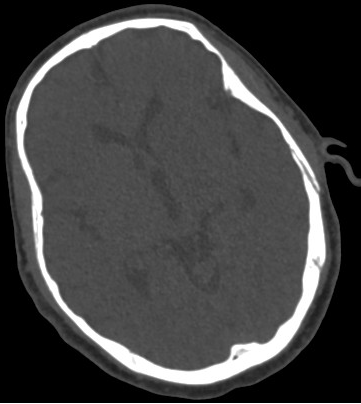
去碘
术后第一天头颅CT:左侧基底节区稍高密度影,考虑为脑梗死灶内出血。
术后第五天头颅MR:左侧基底节区混杂信号影,考虑为脑梗死灶内有渗血。
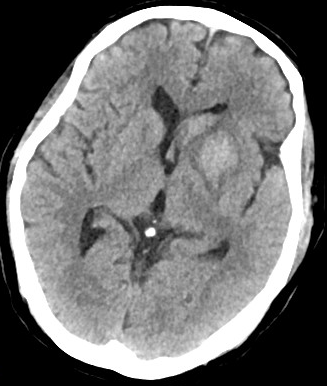
术后一天
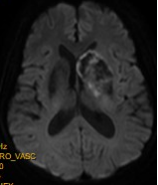
术后五天
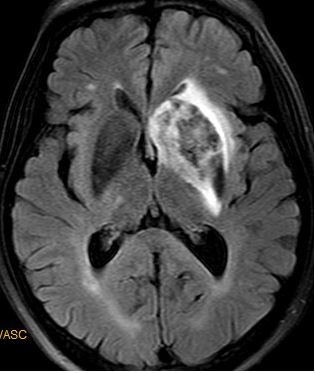
术后五天
术后思考
中国ICAS高发,使用抽吸疗法,需有充足预判为非ICAS病变。本病例结合病史、CT平扫所示高密度征、造影所示闭塞处“杯口征”,支持本病例为心源性栓塞。
不是所有的血管情况、导管都适合“裸奔”,盲目“裸奔”可能导致动脉夹层,给病人造成极大伤害。React️™71采用线圈缠绕➕编织丝编织的镍钛合金结构,推送力传导非常顺滑;同时导管远端的外护套设计的很柔软,保障了在血管条件允许时,“裸奔”的安全性。
术者简介
关海涛
广州医科大学附属第三医院
神经内科
副主任医师。
中国研究型医院学会神经介入专委会委员,广东省卒中学会理事,广东省卒中学会缺血神经介入分会常委,广东省中西医结合学会卒中专委会常委,广东省医师协会神经介入分会委员,广东省医师协会脑血管病分会委员,广东省医学会神经病学分会介入学组委员,广州市医学会神经病学分会介入组副组长,广医三院高级卒中中心缺血介入组组长。
长期从事脑血管病急诊绿色通道及急诊取栓工作,在绿色通道流程建设、复杂取栓技术及急性缺血性卒中早期综合救治方面积累了丰富的经验。擅长缺血性卒中急性期血管内治疗、动脉取栓、血管再通,及择期颈动脉支架、颅内动脉支架、慢性闭塞血管复通等。专业方向:神经介入,神经心理。
邹卿
广州医科大学附属第三医院
神经内科
神经病学硕士,副主任医师。
广东省康复医学会脑卒中防治与康复分会理事,广东省卒中学会医疗质量管理与促进分会第一届委员会委员,广东省医学会脑血管病学分会重症学组成员,广东省中西医结合学会卒中专业委员会委员。
主要从事缺血性脑血管病的诊治及血管内介入治疗。
团队介绍
INTRODUCE
广州医科大学附属第三医院卒中中心,是以神经内科为主导,整合神经外科、急诊科、放射科、导管中心、康复科等相关学科骨干力量组成,建立区域内卒中联动救治、院前急救、住院治疗、神经康复、健康管理等一站式立体诊疗模式,为区域内危重症卒中患者提供优质诊疗服务。
卒中中心总体概况:为脑防委认证“国家高级卒中中心”,中国卒中协会授牌“综合卒中中心”, 广州西部(荔湾区)卒中专科联盟组长单位,荔湾区脑防委和卒中质控中心组长单位,首批广州市卒中急救地图医院。团队致力于大力推广急性缺血性卒中早期综合治疗技术,为有效降低卒中致残、致死及复发率,造福患者及家人,减低社会负担,履行社会职责贡献力量。