女,27岁。
2017-12-5 MRI
△颅脑MRI之T2WI:未见明确异常。
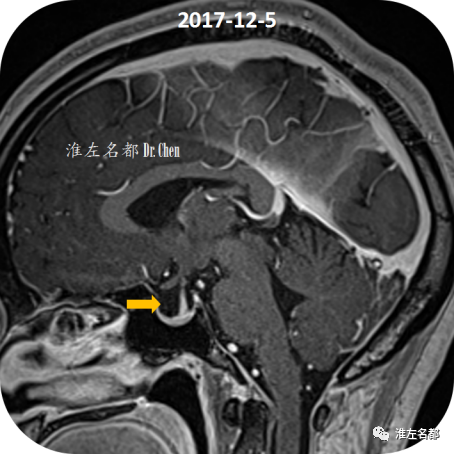
△颅脑T1-MPRAGE矢状位扫描:部分空蝶鞍(橙箭,颅高压相关)。
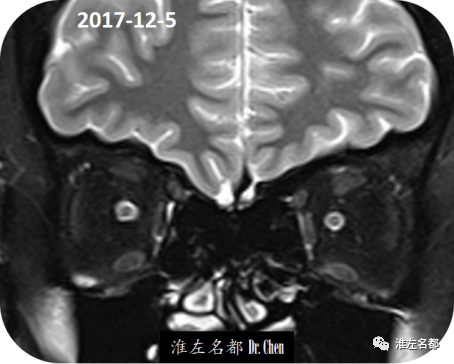
△T2WI冠状位扫描:双侧视神经周围蛛网膜下腔间隙增大,提示颅内压增高。
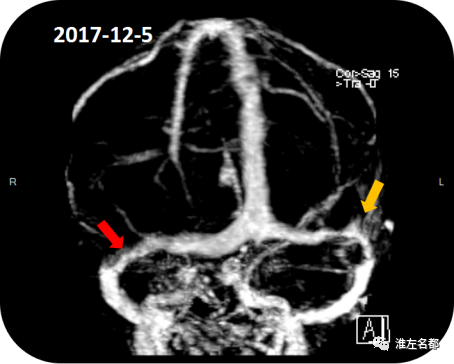
△颅脑增强MRV:双侧横窦狭窄(红箭:右侧;橙箭:左侧)。
入院后腰穿脑脊液压力:350mmHg。
眼科检查:左眼视力4.7,右眼视力4.8。
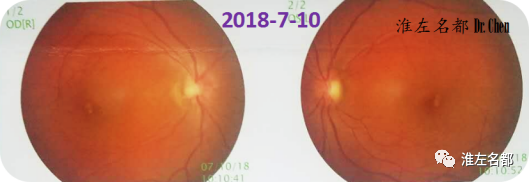
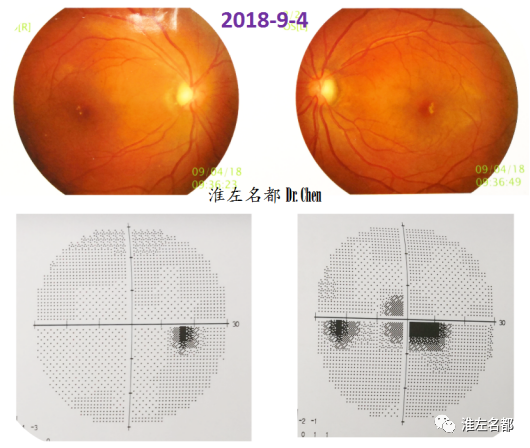
△眼底照相:双侧视乳头水肿,边界模糊;双眼底静脉增粗。
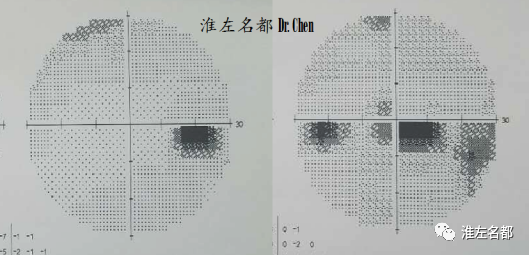
△视野检测:双眼视野损害。
2018-7-13 MRI
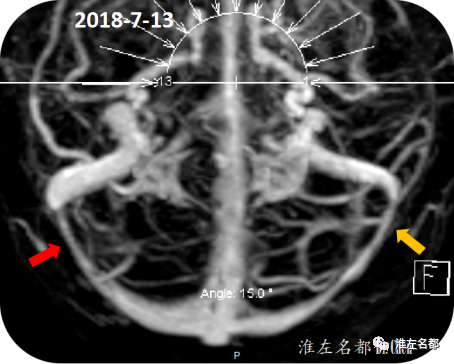
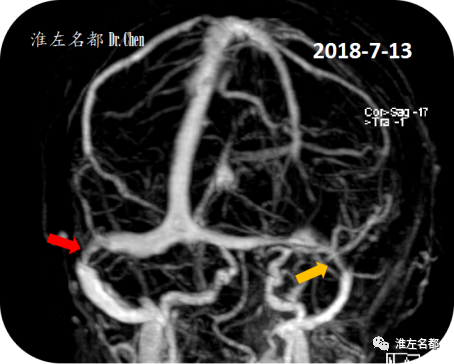
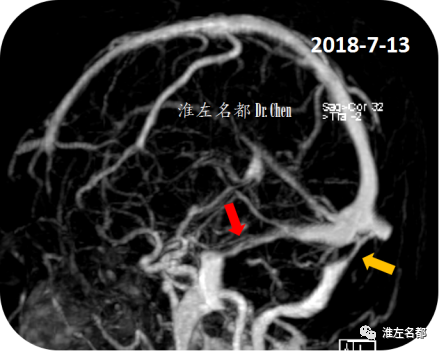
△颅脑增强MRV:双侧横窦严重狭窄(红箭:右侧;橙箭:左侧),狭窄范围较大,考虑外源性狭窄。
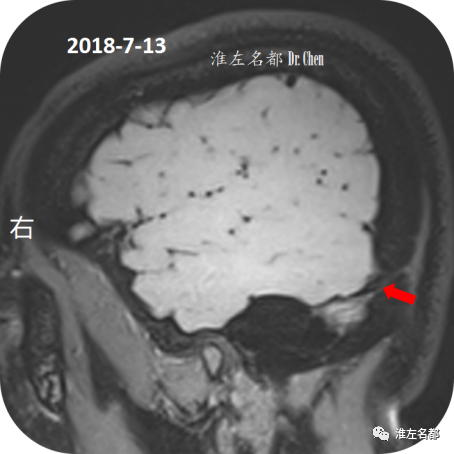
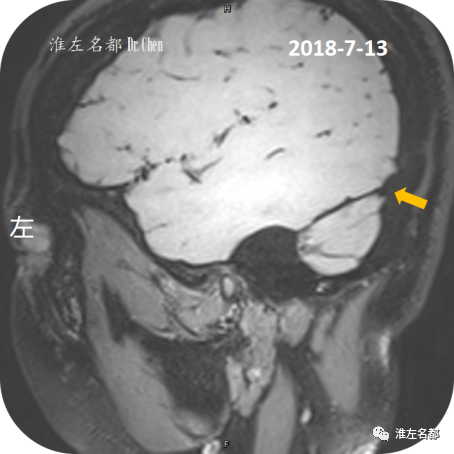
△三维黑血高分辨T1-SAPCE(矢状位扫描):双侧横窦(红箭:右侧;橙箭:左侧)局部管腔狭小,管腔内未见异常信号。
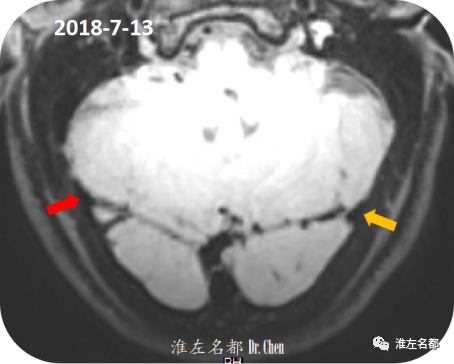
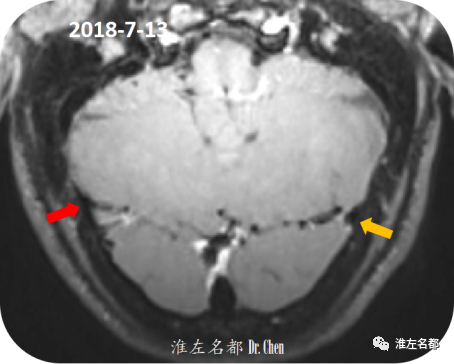
△三维黑血高分辨T1-SAPCE平扫+增强(断面重建):双侧横窦(红箭:右侧;橙箭:左侧)局部管腔狭小,管腔内未见异常信号。
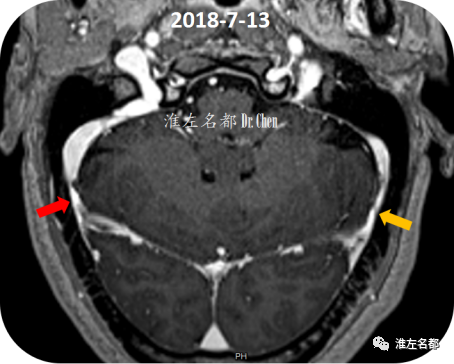
△颅脑增强T1-MPRAGE断面重建:双侧横窦(红箭:右侧;橙箭:左侧)局部管腔狭小,管腔内未见异常充盈缺损。
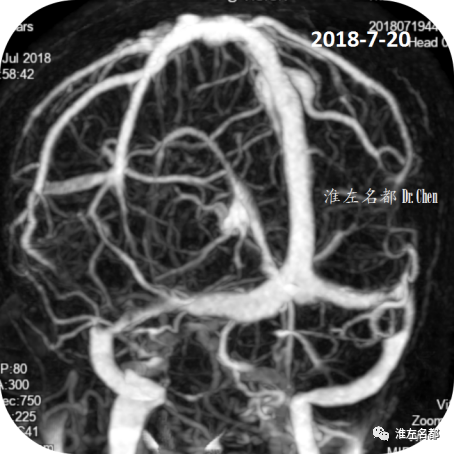
△颅脑CTV:双侧横窦狭窄同增强MRV所见。
1、特发性颅高压
患者2017年诊断为“特发性颅高压”,合并双侧横窦狭窄;后辗转多家医院诊治,经降低颅压保守治疗效果不佳。
本次入院后经脱水、抑制脑脊液生成药物治疗,以及治疗性腰穿后,复查脑脊液压力仍然较高(325mmH2O);影像学检查提示双侧横窦严重狭窄,右侧横窦优势。患者持续头痛,以及视力损害,建议行逆行脑静脉窦测压术,如果右侧横窦狭窄两侧压力差大于10mmHg,则行狭窄处支架植入术。
经和患者家属沟通后,家属态度积极,同意介入治疗,并签署手术知情同意书。
1、术前48小时停用脱水、抑制脑脊液生成药物;
2018-7-24
右侧腹股沟穿刺处利多卡因局麻,先穿刺右侧股动脉置入6F鞘,右侧股动脉造影路图下穿刺右侧股静脉,置入6F鞘;普通肝素4000单位。
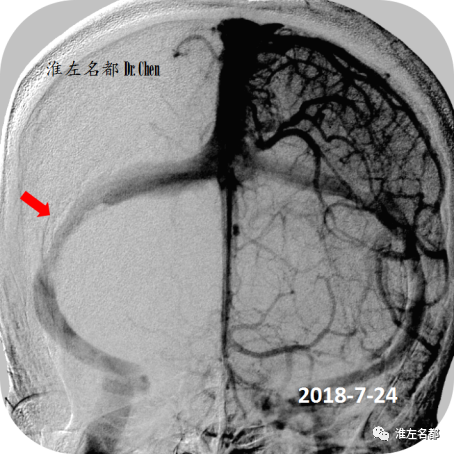
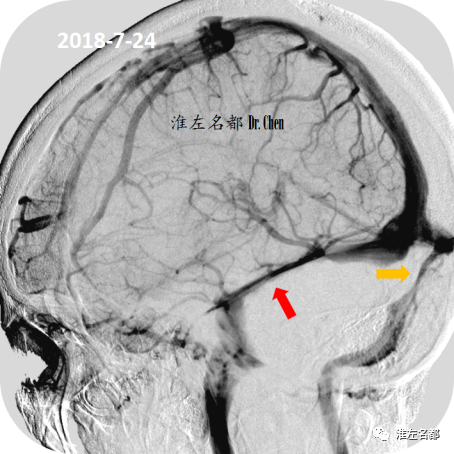
△经颈动脉造影静脉相:双侧横窦狭窄(红箭:右侧;橙箭:左侧),右侧横窦优势。
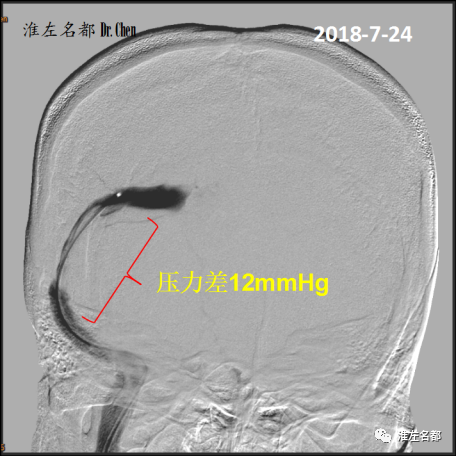
△采用同轴技术将6F指引导管(Envoy)头端送至右侧颈静脉球部,经.014”微导丝(HI-Torque Command,300cm,雅培 )将微导管(Renegade HI FLO 2.7-3.0F,135cm,波科)送至上矢状窦中前部,逐步回撤造影和测压;造影见右侧局部横窦狭窄,狭窄两侧压力差12mmHg。
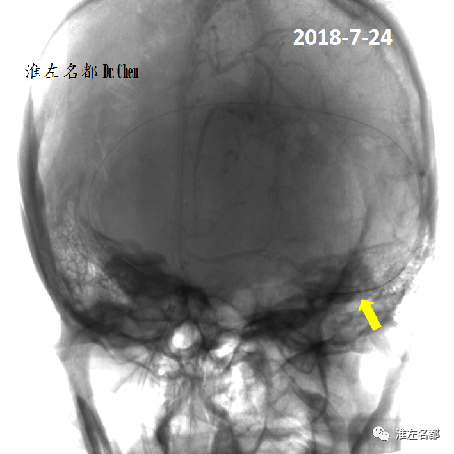
△微导管配合下,将微导丝头端(黄箭)送至左侧乙状窦近端(黄箭)。
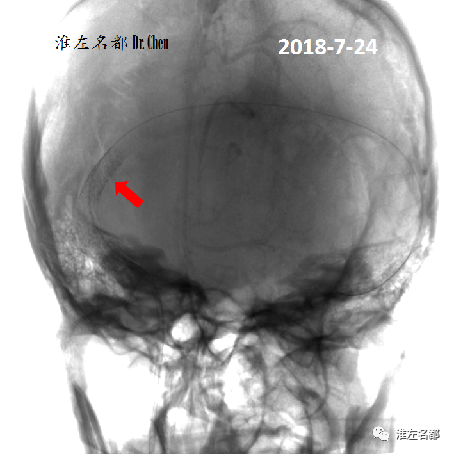
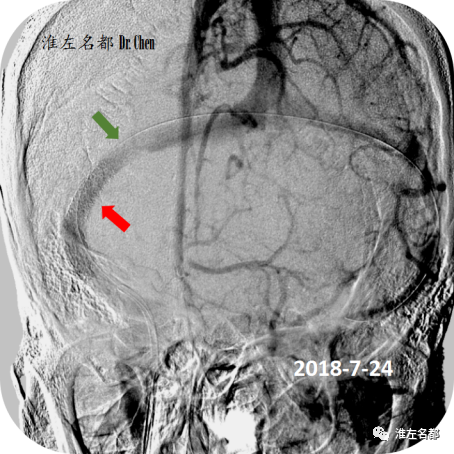
△经微导丝将球囊扩张支架(6.0*20mm,海马支架,美敦力)送至右侧横窦狭窄处,左侧颈动脉造影静脉相显示定位准确后,以6atm压力释放支架(红箭);造影显示支架远侧仍有小段狭窄未被支架覆盖(绿箭)。
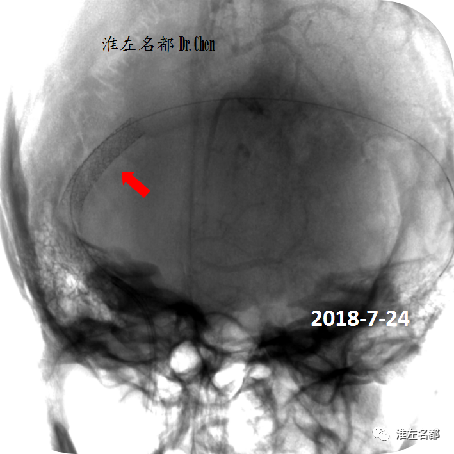
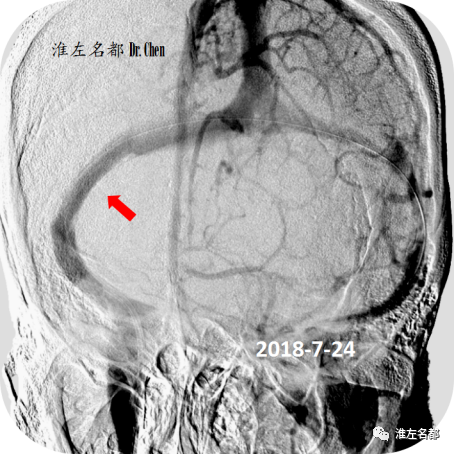
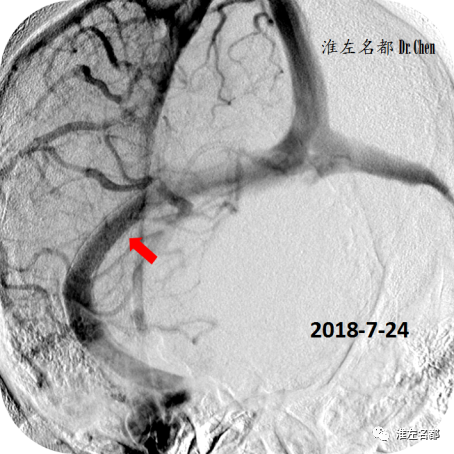
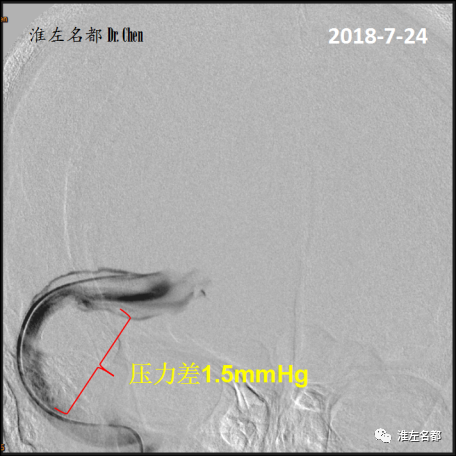
△再次微导管测压:右侧横窦支架植入处两侧压力差1.5mmHg。
术后第2日,2018-7-25
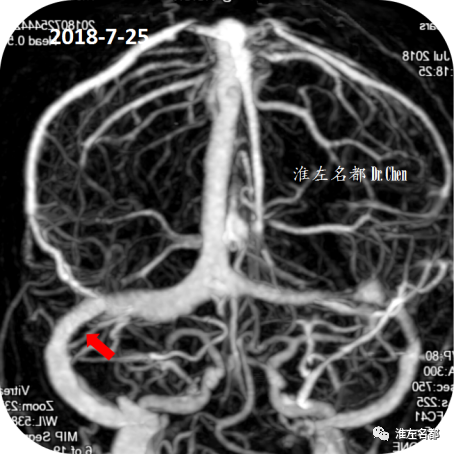
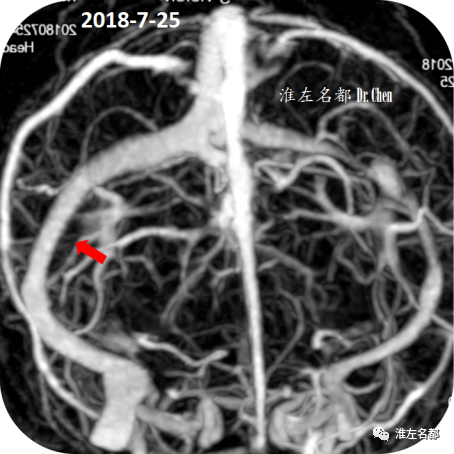
△术后第2日,复查颅脑CTV示:右侧横窦狭窄支架植入处管腔通畅(红箭)。
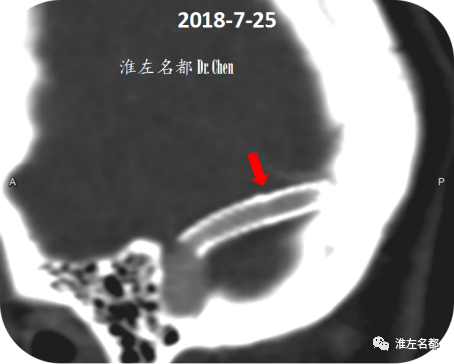
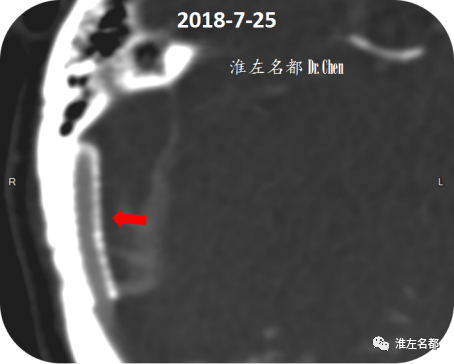
△术后第2日,颅脑CTV多平面MIP重建图像示:右侧横窦内支架展开形态良好(红箭),管腔通畅。
术后第2日,患者头痛明显改善;腰穿脑脊液压力:210mmH2O。
术后治疗:
1、双抗3个月(阿司匹林0.1 QD + 氯吡格雷75mg QD),3个月后长期服用阿司匹林0.1 QD。
2、减轻体重。
术后第40日,2018-9-4
腰穿脑脊液压力:195mmH2O。
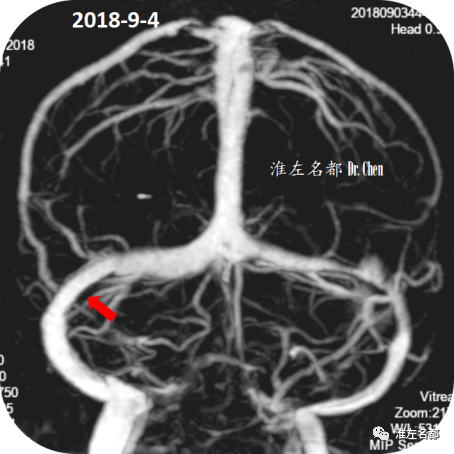
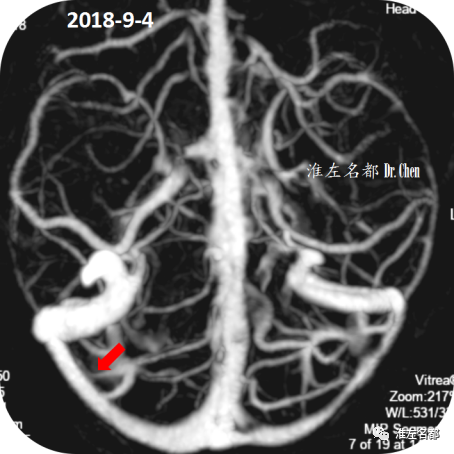
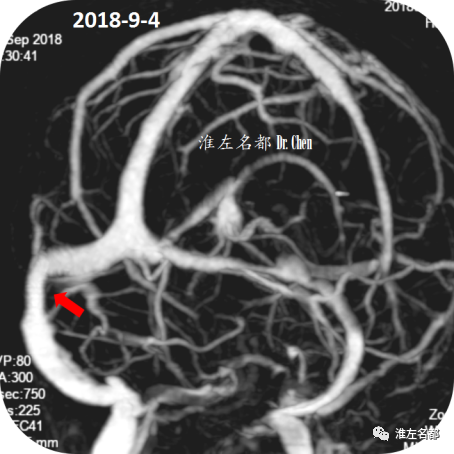
△术后第40天,复查CTV示:右侧横窦狭窄支架植入处管腔通畅(红箭)。
1、特发性颅高压是指:经充分评估后,仍然不能明确具体原因的颅内压增高。好发于育龄期肥胖女性,尤其是近期体重急剧增加者。普通人群发病率:0.9/100000/年;育龄期肥胖女性发病率:19.3/100000/年。临床表现有:头痛、视力障碍、搏动性耳鸣、视乳头水肿等(Lancet Neurol 2016; 15: 78–91)。特发性颅高压患者预后差,25%患者有永久视力丧失和致残性头痛。在美国,特发性颅高压对社会和个人造成了沉重负担,每年花费4.4亿美元以上,57%患者收入明显下降,31%患者无法胜任以前的工作。
2、诊断标准(Neurology 2013; 81: 1159–1165):视乳头水肿;除颅神经检查异常外,其它神经科查体正常;神经影像上脑实质正常,无脑积水、占位或结构性病变,MRI或MRV无脑膜强化或静脉窦血栓形成;侧卧位腰穿脑脊液压力大于250mmHg;脑脊液成分正常。
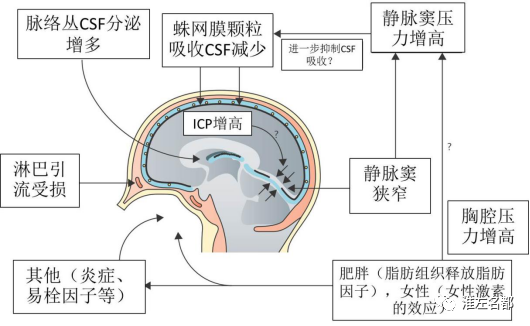
3、特发性颅高压患者颅内压增高的三个主要可能机制:脑静脉窦压力增高、蛛网膜颗粒和淋巴组织引流脑脊液的功能受损、脉络丛分泌脑脊液增多。女性和肥胖是特发性颅高压的两个显著危险因素,女性激素和脂肪组织释放的脂肪因子可能通过影响脑脊液动力学而造成颅内压增高(见下图)。炎性和易栓因子等其他因素也可能是颅内压增高的潜在机制。另外,静脉窦狭窄和肥胖所致胸腔压力增高也可造成脑静脉窦内压力升高。
4、当前特发性颅高压的最佳治疗策略还未完全明确,具体治疗包括:(1)减轻体重;(2)药物治疗:乙酰唑胺(减少脑脊液分泌)、托吡酯等;(3)非药物干预:降低颅内压操作或手术(治疗性腰穿和脑脊液分流术)、视神经鞘减压术(挽救视力)、脑静脉窦狭窄部位支架植入(降低脑静脉窦内压力)等。
5、近十年来,随着静脉成像技术的进步和认识的加深,发现大多数特发性颅高压患者脑静脉窦系统存在解剖形态学异常;其中最引人关注的是优势侧或双侧横窦狭窄。但目前对于特发性颅高压患者横窦狭窄的具体病因所知甚少;对横窦狭窄和颅内压增高关系的理解也存在较大争议:有学者认为横窦狭窄可能是特发性颅高压患者颅内压增高的可能机制,也是潜在的治疗靶点(证据:横窦狭窄处支架植入后,大部分患者症状改善);而另一部分学者认为横窦狭窄可能是特发性颅高压患者颅内压增高的结果,横窦狭窄由压力增高的脑脊液压迫静脉窦壁所致(证据:降低颅内压治疗可使部分患者的横窦狭窄获得缓解)。
6、当保守治疗失败时,采用血管内介入方法于横窦狭窄处植入支架是一治疗选择,约80%患者在支架植入后症状能得到缓解;但在支架植入前必须行静脉窦压力测定,当横窦狭窄两侧压力差大于10mmHg时,方可考虑支架植入。
7、文献报道的特发性颅高压横窦狭窄支架植入治疗,绝大多数运用8F指引导管或6F长鞘作为治疗通路,植入自膨式外周支架(以颈动脉支架为主);因静脉窦属痛敏结构,较长的相对粗大外周自膨式支架输送系统柔顺性差,通过迂曲的乙状窦进入横窦时,会强烈刺激静脉窦壁,产生剧烈疼痛;同时较粗大治疗通路导管亦会刺激静脉窦痛敏结构,因此会采用全身麻醉。
8、较长的相对粗大外周自膨式支架柔顺性差,通过迂曲乙状窦输送到横窦过程中存在损伤静脉窦壁的可能;而全身麻醉本身也具有一定的并发症风险。
9、有个别文献案例报道了应用球囊扩张支架成功治疗特发性颅高压横窦狭窄患者。受此启发,近两年来,笔者团队经过积极探索,于局麻下采用球囊扩张支架成功治疗了十多例特发性颅高压横窦狭窄患者,取得了良好效果。仅有1例患者出现静脉出血并发症,且出血数日内快速吸收,恢复良好,术后复查脑脊液压力降至正常(以后的公众号文章将会报道此病例)。
10、以下是笔者的一些介入治疗体会:
(1)选用外周.014”微导丝(HI-Torque Command,300cm,雅培 )以增强支撑力,便于支架输送到位。
(2)选用管径相对粗的微导管(Renegade HI FLO 2.7-3.0F,135cm,波科),便于经微导管进行清晰的造影,以及使得压力测定更为准确可靠。
(3)采用的外周球扩支架(海马支架,美敦力),长度15/20/24mm,均可通过6F Envoy指引导管(球囊铆钉下,6F Envoy可进入乙状窦)或中间导管Navien 072(配合6F长鞘使用,Navien可用.035”泥鳅导丝导引进入乙状窦)顺利输送到位,过程中不会引起剧烈疼痛,患者都能很好耐受。
(4)释放支架前运用经动脉造影静脉相进行定位;释放支架时,缓慢逐渐增加球囊压力,在较小压力下释放支架(6atm)。笔者实践发现,球囊扩张支架在静脉窦缓慢释放时很少发生移位。.
(5)一般情况下,两枚支架即可完全覆盖横窦狭窄病变,个别情况下需要三枚支架。两枚支架之间的重叠尽量短,笔者一般将支架重叠控制在5mm以内;尤其是支架重叠处附近有粗大静脉汇入时,尽量避免在此粗大静脉汇入处有支架重叠,以防影响皮质静脉回流。
(6)因静脉窦管腔不规则,很难运用无创影像学进行术前测量来指导支架直径的选择。笔者会在横窦狭窄部位首先采用直径6mm球囊进行扩张,在球囊充盈时经颈动脉造影,绝大多数患者局部造影剂通过明显受阻,且患者无明显不适;因此大多数患者使用直径6mm的球扩支架,极个别情况下使用直径7mm的球扩支架。
(7)部分患者术后会自诉支架植入部位不适感,一般经数日适应后消失。
(8)笔者团队近两年来于局麻下采用球囊扩张支架成功治疗了十多例特发性颅高压横窦狭窄患者,术后复查腰穿,脑脊液压力都恢复正常或接近正常,头痛症状均明显改善或消失,视力损害都有明显恢复。
(9)笔者团队的上述实践表明,局麻下运用球囊扩张支架治疗特发性颅高压横窦狭窄是同样安全有效的,不失为特发性颅高压横窦狭窄介入治疗的另一种技术范式,关键是此方法大大降低了介入治疗的操作难度,避免了全身麻醉的并发症风险,更具有推广普及价值。
![]()




