
NEXUS是基于美国神经外科医师协会,CNS (Congress of Neurological Surgeons),由Barrow Neurological Institute的Peter Nakaji医生和克利夫兰诊所的Nicholas C. Bambakidis医生组织建立的网站(http://www.cns.org/nexus)。网站完全免费开放,无需任何注册,网站主体基于病例的收集与归类,完美适配移动设备,旨在帮助神经外科医生迅速找到类似病例,并且学习世界各地的神经外科医生如何处理该病例。同时,每一个神经外科医生都可以上传自己的病例,在全世界的神经外科医生面前展示自己的技巧。
神外资讯定期推送NEXUS的精选文章,与全中国的神经外科同道分享,共同学习进步。更多更新病例查看与投稿,欢迎登陆NEXUS官网。
内镜经鼻切除视神经管脑膜瘤
Monika E. Freiser
Paul A. Gardner
Eric W. Wang
Carl H. Snyderman
Juan C. Fernandez-Miranda
Debraj Mukherjee
Daniel L. Faden
编译:
王小峰 渭南市中心医院
审校:
衡立君 空军军医大学唐都医院
摘要
本病例介绍了如何通过经内镜经鼻入路切除视神经鞘脑膜瘤并行视神经管减压。
减压可即刻改善症状,还有助于防止放射相关性水肿引起神经压迫后带来的继发损伤。
病例介绍
55岁男性患者,右眼周边视野缺损、闪光2年。
视野缺损逐渐加重,他一次只能看到两行文字,除此之外上下其余部分模糊。
既往史:高血压、高脂血症。
查体:
视神经血管细小、视盘苍白;
右眼:所有象限视野几乎完全缺失,尤其是在颞侧;
最近情况明显恶化;
瞳孔反应良好;
没有其他神经功能缺损。
眼眶CT示右侧视神经管病变。
眼眶/颅底MRI示右侧视神经鞘脑膜瘤。
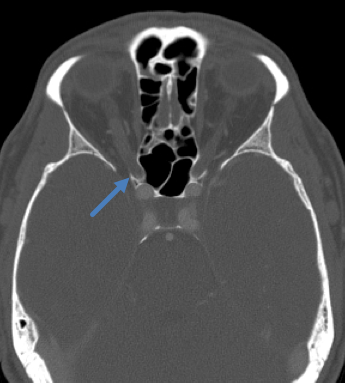
眼眶CT
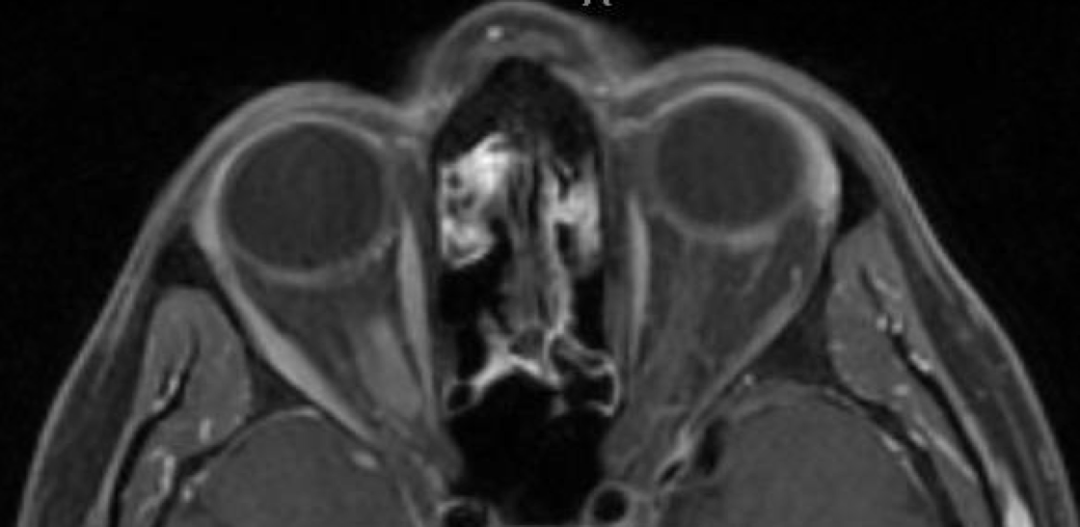
眼眶/颅底MRI示右侧视神经鞘脑膜瘤
手术入路
视神经管减压手术(对症治疗),后续分割放疗(控制肿瘤)。
经右鼻孔内镜下双人3-4手入路。
使视神经管内侧具有良好的显露和到达。
替代方案
动态随访。
活检存在视觉丧失风险,没必要。
放射治疗。
解剖结构
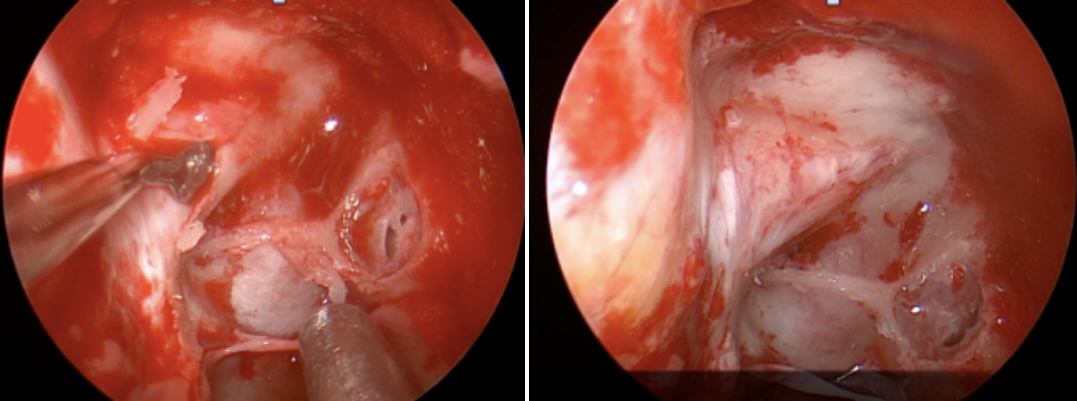
打开到达右侧肿瘤的通路,是通过行钩突切除、局限上颌窦开窗、全组筛窦切除和扩大蝶窦开放共同完成。
视神经管一旦清晰显露,就沿内侧壁进行180°减压,并到达视神经颈动脉内侧和外侧隐窝并包括视神经管顶壁的一部分。
手术体位
仰卧/上身抬高。
体位旋转。
头部向右转30°。
术后情况
主观上视力好转,并行视野检查。
计划放射治疗。
结果
患者术后视力有所改善,目前正在接受放射治疗。
无并发症。
等待放射治疗后影像检查。
经验和教训
切除中鼻甲可打开进入蝶窦外侧和眶尖的通路。
目标是围绕视神经管至少进行180°减压,仅对内侧壁减压可能不够。
讨论
经鼻内镜入路提供了到达视神经管的极佳通路。
两位外科医生的双人手术操作实现了良好的可视性和高效的手术技术。
参考文献
Anatomy of the optic canal: a computed tomography study of endoscopic nerve decompression. PMID: 20112517
Optic Canal Decompression: Comparison of 2 Surgical Techniques. PMID: 28527685





