美国德克萨斯大学Anderson癌症中心Shaan M. Raza等介绍处理颅底ORN的手术治疗和颅底重建方法,确定术后ORN复发的预测因素,结果发表于2020年9月《Operative Neurosurgery》杂志。
——摘自文章章节
【Ref: Habib A, et al. Oper Neurosurg (Hagerstown). 2020 Sep 15;19(4):364-374. doi: 10.1093/ons/opaa082.】
放射性骨坏死(osteoradionecrosis,ORN)是指放疗后3个月以上仍未能治愈的骨坏死或骨暴露,多见于头颈部癌症患者。其发病机制可能是放射线造成骨骼血管内皮细胞的损害,从而阻碍成骨细胞的活性并增加骨基质的吸收。对于非颅底部位ORN,一线治疗是保守疗法,包括高压氧(HBO)、抗生素以及己酮可可碱和生育酚等,8%-33%的患者可在1年内完全治愈。如果药物治疗失败,可以手术清除病变骨质。目前的研究大都局限于下颌骨ORN,有关颅底ORN治疗的文献多为个案和小宗病例系列报道。由于放射治疗和全身治疗技术的发展,恶性肿瘤患者大多接受多种治疗和再次放疗及同步化疗。因此,与ORN治疗相关的后遗症处理也成为人们关注的焦点。
颅底涉及多个解剖区和关键神经血管结构,该区组织坏死和感染可影响重要的神经血管结构,甚至导致颈内动脉破裂(图1)或顽固性脑脊液漏,因此颅底ORN的处理具有特别的挑战性。美国德克萨斯大学Anderson癌症中心Shaan M. Raza等介绍处理颅底ORN的手术治疗和颅底重建方法,确定术后ORN复发的预测因素,结果发表于2020年9月《Operative Neurosurgery》杂志。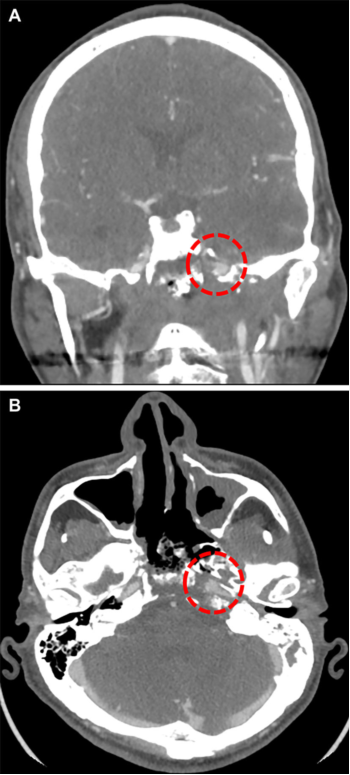
图1. 1例鼻咽癌患者放化疗后复发,随后出现大量鼻出血。CTA显示累及左颈内动脉岩部水平段的假性动脉瘤,与其相邻的颅底骨质发生破坏。
研究者对2003年至2017年期间颅底ORN手术治疗的患者资料,包括人口学数据、临床特征、MRI及CT诊断和颅底解剖等进行回顾性分析。手术治疗包括广泛切除和廓清被侵犯的颅底骨质和软组织,并进行重建。骨性切除的范围依据术前影像学以及术中所见进行;重建时选择游离组织移植或采用局部或区域皮瓣转移重建。研究的主要预后指标是无复发生存期(RFS),指从最初ORN手术到ORN复发的时间。ORN复发定义为先前ORN手术治疗失败后需要再次手术。该研究共纳入31例颅底ORN患者。诊断时的年龄32.8-84.9岁,中位61.1岁。原发肿瘤放射治疗至ORN发生的时间为1.1-305.8个月,中位52.0个月。原发性癌症中,7例(22.6%)为鳞状细胞癌、5例(16.1%)嗅神经母细胞瘤,其次基底细胞癌、非典型性脑膜瘤、星形细胞瘤和WHO Ⅰ级脑膜瘤各2例(6.5%)。原发肿瘤均行手术切除,经历肿瘤定向放疗(平均剂量60Gy);此外,18例(58.1%)接受肿瘤靶向治疗和辅助化疗、9例(29%)同步辅助放化疗和7例(22.6%)新辅助化疗。ORN手术后的中位总生存期(OS)为83.9个月。
作者通过Irish分类法评估颅底受累:Ⅰ区指颅底中心至瞳孔中线的眼眶区域,17例;Ⅱ区指从瞳孔中线至外耳道的区域,14例;Ⅲ区指从外耳道至枕髁的区域,7例。24例(77.4%)患者累及皮肤。手术入路基本上是多区域颅底入路。切除病变的颅底骨质,清除邻近软组织的坏死组织。整形外科医师进行颅底重建,包括23例(74.2%)游离血管皮瓣移植,8例(25.8%)采用局部组织转移或区域皮瓣覆盖缝合。设计游离皮瓣的目的是在覆盖骨缺损创面的同时,也为该区域结构的上皮或粘膜提供皮岛。游离皮瓣的受体血管,包括12例颞浅血管、9例颜面血管和2例颈部血管。2例患者采用颞肌瓣、1例颅骨膜瓣和1例帽状腱膜瓣。此外,4例患者在骨清创术后,通过局部头皮转移进行一期缝合。组织标本微生物检测发现,19例(61.3%)微生物检测呈阳性;最常见的感染细菌是金黄色葡萄球菌、对甲氧西林敏感的金黄色葡萄球菌以及β-溶血性链球菌、表皮葡萄球菌和铜绿假单胞菌。微生物学培养结果呈阳性的患者均延长抗生素疗程。
患者ORN术后的中位随访时间为16.3个月,平均ORN-RFS为89.3个月,中位OS为83.9个月,最终随访时,18例(58.1%)患者存活。4例(12.9%)术后30d内发生短期并发症,其中面部蜂窝织炎3例,多菌性皮肤炎1例。2例(6.5%)出现术后30天以上的长期并发症,包括1例脑脊液漏、1例额窦瘘和粘液囊肿。在21例游离皮瓣重建的患者中,3例(14.3%)感染复发;8例局部封闭患者中,4例(50.0%)复发。7例复发的患者均经再次手术清创和颅底重建,包括微血管游离皮瓣4例,其中3例结合聚醚醚酮植入颅骨成形术;中厚皮片移植术2例和一期缝合术1例;再次治疗后均无复发。
Kaplan-Meier和Cox回归分析发现,未同时接受活动性恶性肿瘤切除和ORN治疗患者的无复发间隔明显缩短(9.1月:102.0月;P=0.005),复发风险增高(危险比HR=10.3;95% CI,1.4-75.6;P=0.022)。评估重建的影响时发现,与游离血管皮瓣移植相比,局部转移皮瓣或一期闭合与预后不良显著相关(50.6月:80.3月;P=0.018),预后不良上升5倍。双尾Student’s t检验评估活动性癌症状态与重建类型之间没有相关性。在ORN诊断时,9例活动性癌症患者中,5例进行游离组织转移,4例局部闭合;两组之间未发现任何评估因素的显著差异。缩短颅底ORNRFS的危险因素,包括吸烟(44.0月:105月),慢性阻塞性肺疾病(18.7月:89.0月)和心脏病(76.8月:86.9月)。
作者认为,颅底ORN的表现与头颈部ORN相似;这两种类型的ORN都有骨质暴露和覆盖的软组织失活;而且合并软组织蜂窝织炎、骨髓炎或鼻窦炎感染。颅底ORN患者通过临床检查诊断骨质暴露部位很困难。因此,MRI和CT影像学检查评估颅底骨受累程度具有重要意义。
目前,对ORN治疗还没有共识发表。HBO治疗可以增加缺氧组织的氧合作用,促进血管生成,具有杀菌和抑菌作用。保守治疗包括抗生素、高压氧和局部伤口处理, 25%-44%的患者病情可得到改善。最近有人提出使用抗氧化剂和抗纤维化疗法如己酮可可碱、α-生育酚和氯膦酸盐等治疗颅底ORN。
对于保守治疗失败或病变广泛进展的患者适于手术治疗。手术时颅底广泛清创并结合软组织重建大面积无法愈合伤口是合理的。研究者采用坏死的颅底骨质清除术,并清除任何感染的软组织,然后覆盖硬脑膜并用带血管的软组织重建颅底。多区域颅底切除的ORN手术,可打通多个颅内与颅底下腔隙,如上呼吸消化道和副鼻窦的通路,必须充分重建颅底,将颅底下的腔隙与颅内腔分开。研究数据表明,采用游离血管皮瓣重建与ORN-RFS延长、改善愈合和组织活力显著相关。
作者指出,对于颅底ORN采用最大限度的坏死骨质和软组织清创及软组织重建是重要的干预措施。游离血管皮瓣的颅底重建与ORN复发风险较低显著相关;采用血供良好组织,包括转移皮瓣有助于伤口愈合。此外,正在进行活动性癌症治疗的ORN患者,应仔细进行手术干预,这类患者的复发风险更高。

声明:脑医汇旗下神外资讯、神介资讯、脑医咨询所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。









