最近,来自ASTER研究的数据表明,对于前循环的远端动脉闭塞,抽吸可能是应首选的,但这项研究的样本数太小,不足以提供可靠的依据。因此MR CLEAN注册研究团队利用研究的数据库,分析血栓清除术在不同闭塞节段的应用效果,即IC-ICA、MCA-M1或MCA-M2,从而来判断应该首选抽吸还是支架。此项研究结果发表在2021年1月《Stroke》上。
——摘自文章章节
研究背景
在急性缺血性卒中的血管内治疗中,支架取栓和血栓抽吸同样有效和安全。但是,对于不同闭塞节段,尚无研究对这两种方法的疗效和安全性进行比较。
有研究表明,对近端闭塞如颈内动脉或中动脉M1段闭塞的患者,用支架取栓更有效;因为对更远端的闭塞,支架取栓常常意味着需要更长的手术时间,同时会出现更高的手术并发症。同时,也有研究表明,直接抽吸对于M1段和M2段的闭塞,其再灌注率、并发症发生率和手术时间相同。最近,来自ASTER研究的数据表明,对于前循环的远端动脉闭塞,抽吸可能是应首选的,但这项研究的样本数太小,不足以提供可靠的依据。因此MR CLEAN注册研究团队利用研究的数据库,分析血栓清除术在不同闭塞节段的应用效果,即IC-ICA、MCA-M1或MCA-M2,从而来判断应该首选抽吸还是支架。此项研究结果发表在2021年1月《Stroke》上。
研究方法
MR CLEAN注册研究是一项来自于荷兰的多中心的前瞻性研究,所有的病人都进行了血管内治疗。按照DSA造影上的闭塞段为基础,将患者分为IC-ICA闭塞、MCA-M1闭塞和MCA-M2闭塞3组。由于预期的病例数量不足或缺乏数据的特异性,大脑前动脉以及其它节段闭塞的患者均被排除。支架取栓和血栓抽吸分别作为首次血管内治疗的方法,用逻辑回归分析来比较各类病人的临床转归和技术效果。
主要的评估指标是预后评估指标是90天改良Rankin量表(mRS)的神经功能评分,从0分(无症状)到6分(死亡)。次要的评估指标包括:介入手术结束时的eTICI评分、并发症发生率和再灌注时间。再灌注分级用(eTICI)评分,eTICI- 2C及以上定位为良好的再灌注。为了达到eTICI-2B(梗死区域至少50%的再灌注)或更高的eTICI评分,所有的DSA图像都是要评估的,包括血管内治疗前后的正侧位图像都必不可少。 如果缺少侧位图像,eTICI评分最多只评为2A。
研究结果
在MR CLEAN登记研究中,2014年3月16日至2017年11月1日期间,共有3637名患者,其中的1355名患者被排除在本研究之外。 这些(476)中的大多数病人只做了造影而没有做血管内治疗,要么是因为目标闭塞已经再通,要么是血凝块已经破碎向远端移动。因闭塞部位被排除的共80例,其中被大脑前动脉(n=7)、颈内动脉ICA颅外段(n=35)、MCA-M3、MCA-M4、多个节段,或其它节段(n=38)(研究流程表如图1所示)。 在2282例患者中,624例(27%)首选抽吸治疗,1658例(73%)首选支架取栓。 在MCA-M1段闭塞有1349例(59%),MCA-M2段闭塞是471例(2%),IC-ICA闭塞462例(20%)。
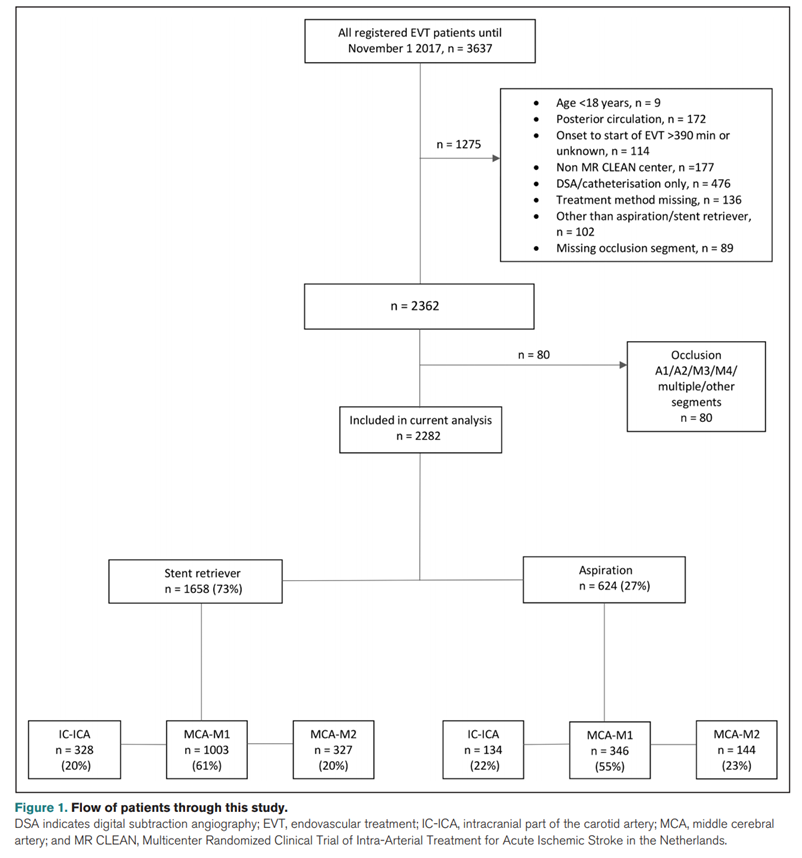
图1. 研究流程图
在年龄、性别、基线NIHSS和卒中前mRS上,抽吸组和支架回收组无显着性差异(见表1)。 高胆固醇血症在抽吸组患者中更常见,这组患者在做血管内治疗前也更多的做了静脉溶栓。抽吸组用球囊导引导管较少,更多应用全麻(41%对20%)。 此外,抽吸组从发病到动脉穿刺的持续时间较短(195分钟对185分钟)。 在两组患者之间,闭塞部位分布的差异较小,抽吸组的患者中IC-ICA闭塞占21%,MCA-M1闭塞占55%,MCA-M2闭塞占23%;而支架组分别为20%、60%和20%。
表1. 血栓抽吸和支架取栓的两组患者的基线特征

神经功能预后
抽吸或支架取栓两组患者的术后神经功能评估无显著性差异(P值=0.2;图2)。 与支架组相比,抽吸组3个月后的神经功能结果基本相同(1.0 [95%CI,0.9-1.2])。 经年龄、干预中心、侧支评分、动脉穿刺时间、IVT、NIHSS基线、全麻和中风前mRS校正后,结果无变化(调整后的比值比为1.1 [95%CI,0.9-1.3])。

图2. 不同闭塞节段2种治疗方式具有更好神经功能预后(以mRS评分的优势比显现)的森林图
技术成功率
抽吸组术后再灌注率明显高于支架组(比值比1.4 [95%CI,1.2-1.6])。 在调整年龄、干预中心、侧支评分、腹股沟时间、IVT、NIHSS基线、全麻和卒中前mRS(调整后的比值比为1.3 [95%CI,1.1-1.5]),这一差异仍存在])。 这个结果适用于所有亚组(交互作用的P值=0.6;图3,表2)。 同时,我们发现球囊引导导管使用附加校正后的结果相似(调整后的比值比1.3[95%CI,1.1-1.7])。

图3. 不同闭塞节段2种治疗方式具有更高的再通率的森林图
表2. 2种治疗方式全部以及各不同闭塞节段亚组治疗的时间以及手术并发症


一把再通率
在抽吸组首次成功再灌注334例(54%),支架组为794例(48%)(P=0.005)。 在M1和M2闭塞亚组中,抽吸和支架回收器之间的差异更为突出,但与主要效应之间没有统计学意义的交互作用。
补救治疗
在177名患者首次抽吸尝试失败后,神经介入医生决定继续进行手术。 在135例(76%)的患者中,71例(53%)成功地进行了再通。 在26例患者中,治疗方法没有改变,再次尝试直接抽吸,其中成功再通17例(65%)。其余16例采用其它方法治疗(比如动脉溶栓等)。 在支架回收组的初次治疗失败后,484例患者中有283例(58%)改为抽吸治疗,其中的166例(59%)患者中获得了成功的血管再通。 在118例患者中,继续采用同一种治疗方法,其中,40例(33%)在第二次尝试后成功再通。 其余83例患者采用了其它的治疗方法(见表3)。
表3. 第二次血管内治疗的情况(首次治疗失败后)

手术安全性和手术时间
症状性颅内血肿sICH、卒中进展、新的缺血性脑卒中导致神经恶化、以及死亡的发生率在3个亚组中没有差异,3个月后的死亡率也没有差异(见表2)。在所有闭塞段中均发现当第一次支架取栓失败后再次取栓时,ICH率最低(见表3)。 无论采用何种血栓清除术,IC-ICA段闭塞患者的死亡率最高。 相比支架取栓,抽吸组手术时间较短(50分钟对65分钟,P<0.0001)。
研究结论
在所有的前循环梗死患者中,在不同闭塞节段,我们观察到支架取栓和抽吸具有相同的神经功能预后。在所有闭塞节段中,首选抽吸时再灌注率更高,手术时间更短。