![]()
病例简介
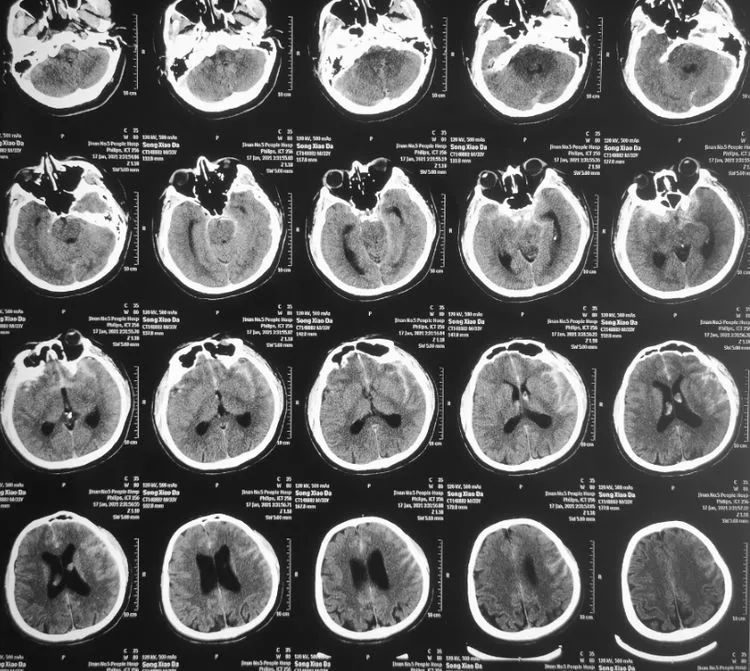
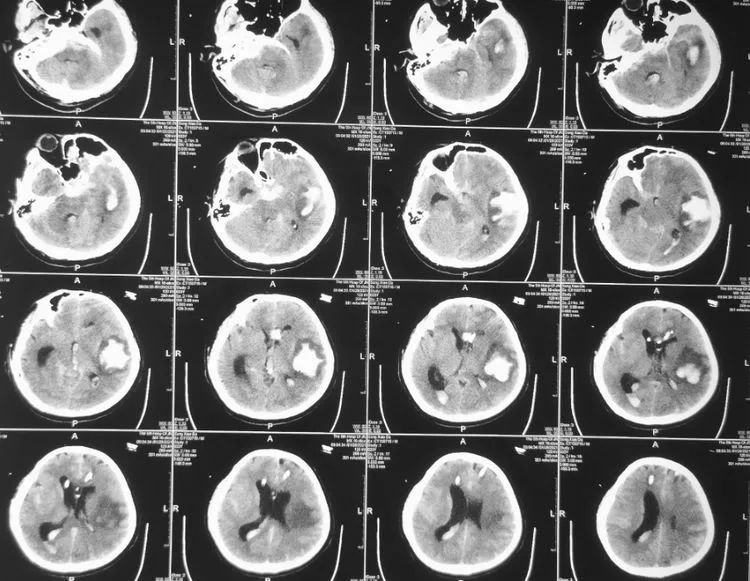
1月17日,病人突发头痛入当地医院,CT示SAH,左侧侧裂积血较多,考虑大脑中动瘤破裂可能性大。DSA未见明显异常。
![]()
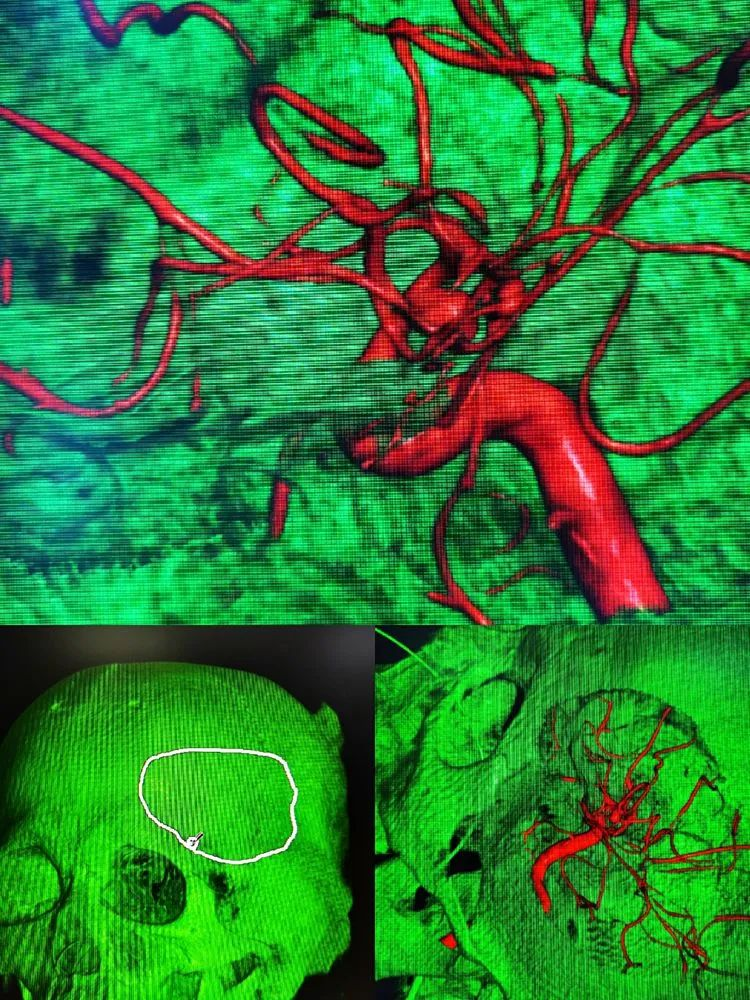
影像学资料
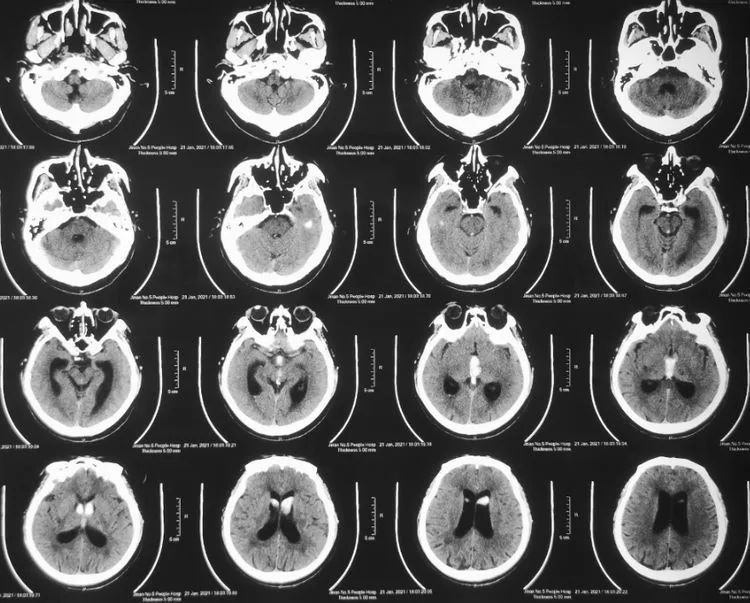
1月21日复查见积血吸收改变。
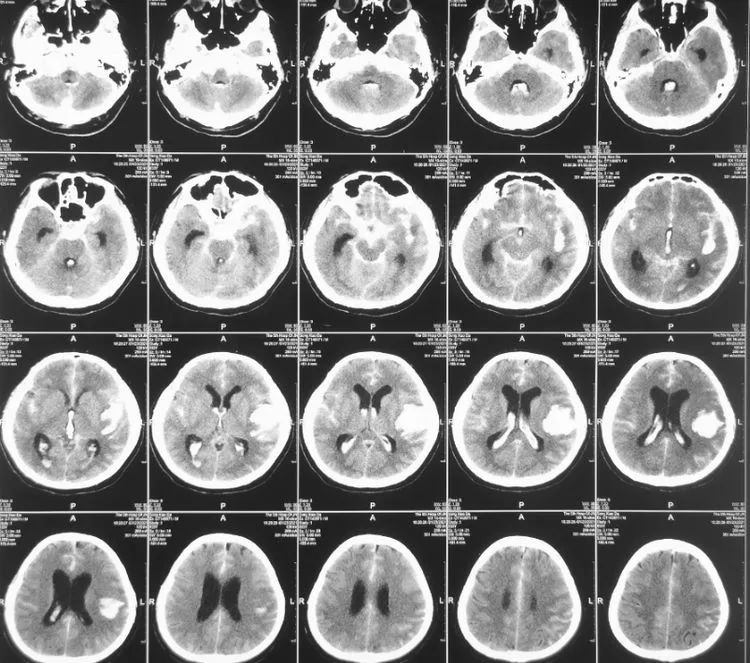
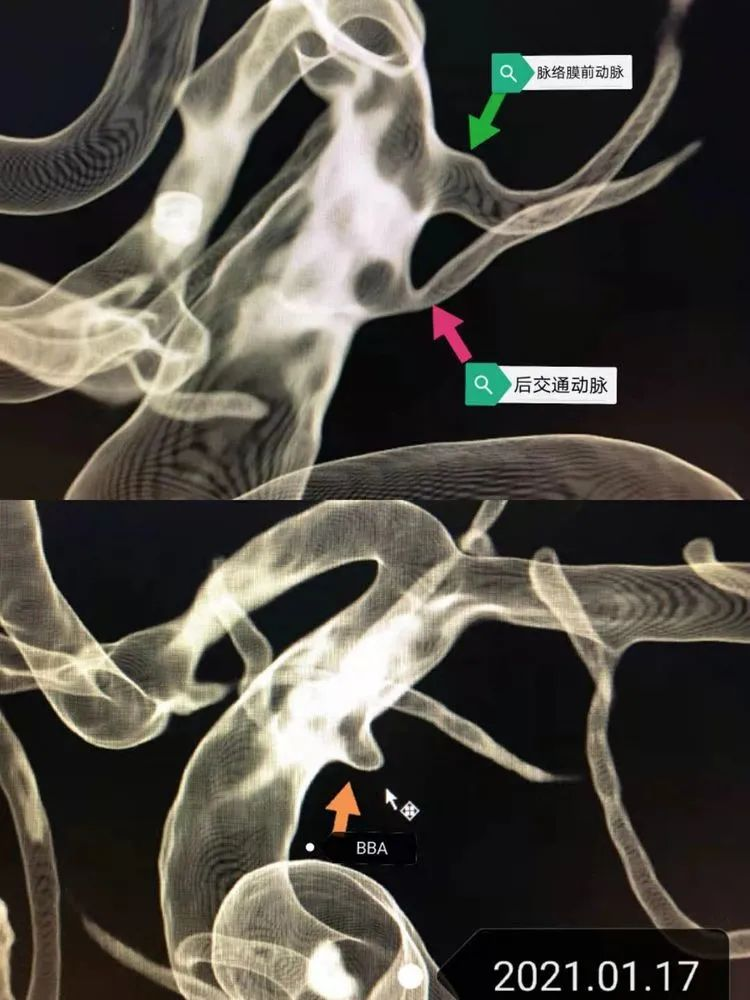
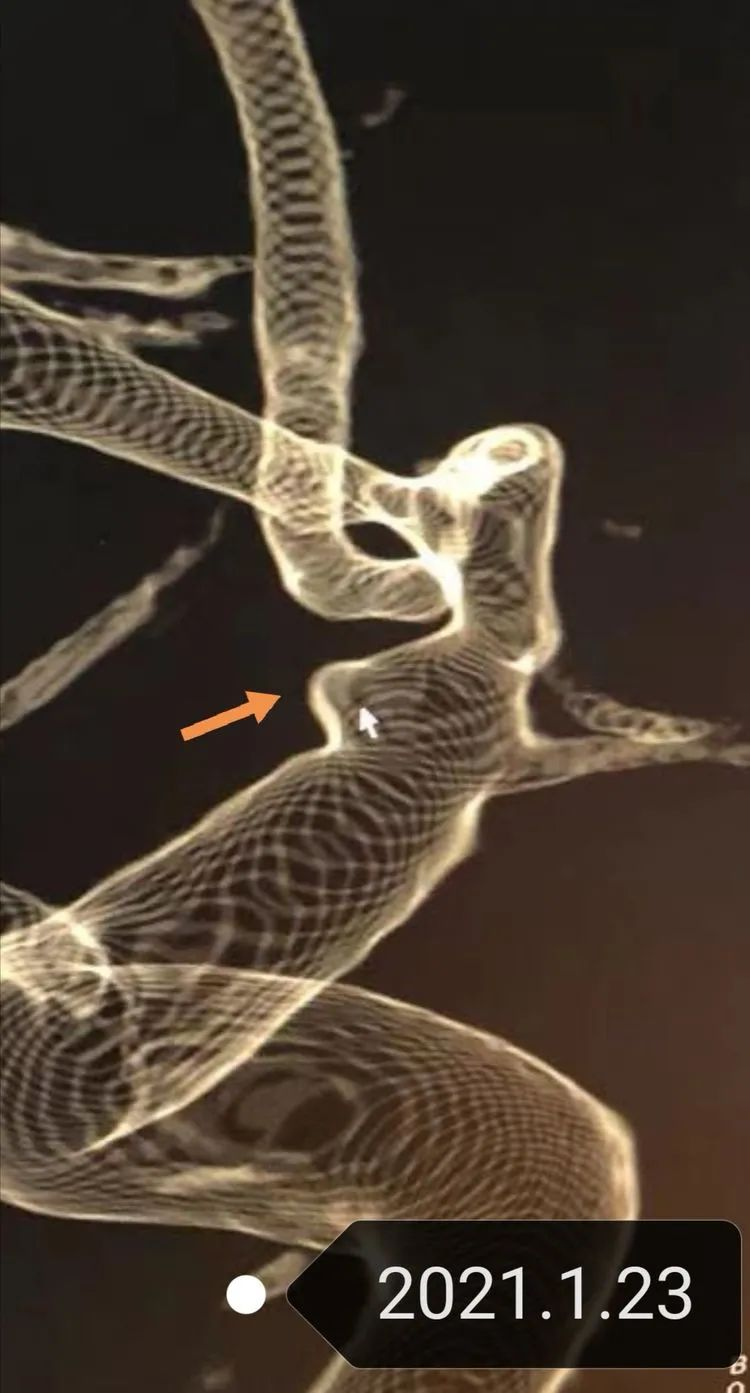
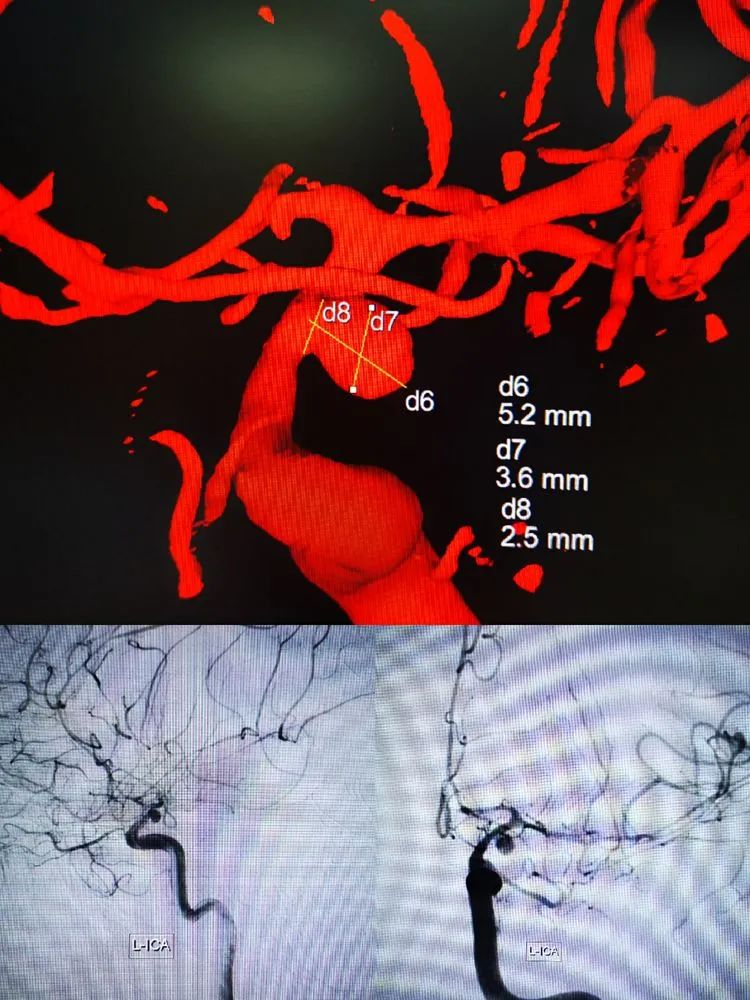
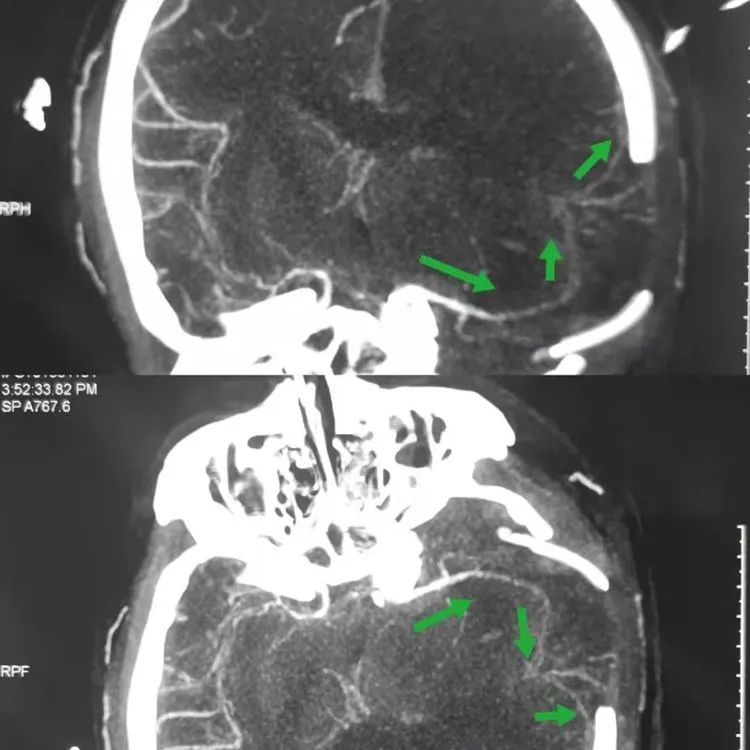
病人1月31日转院后造影,见血管痉挛明显,可见前两次造影处小囊泡明显增大,考虑出血BBA假囊向外侧生长,破裂口亦位于动脉瘤顶端,因而出血向左侧侧裂方向。
![]()
手术阶段
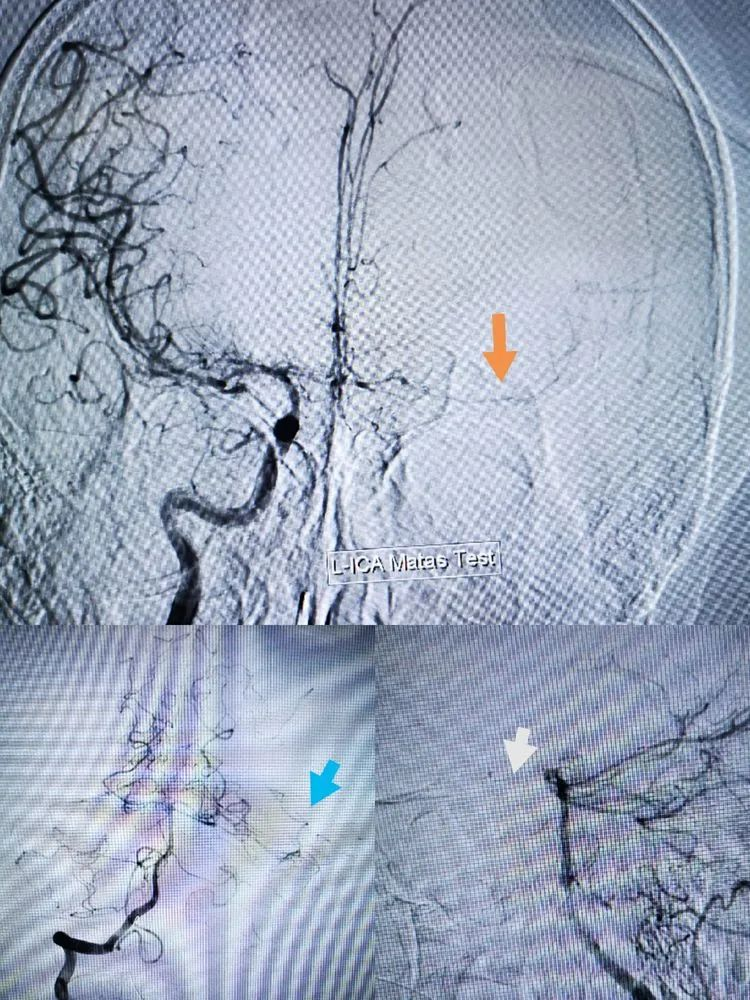
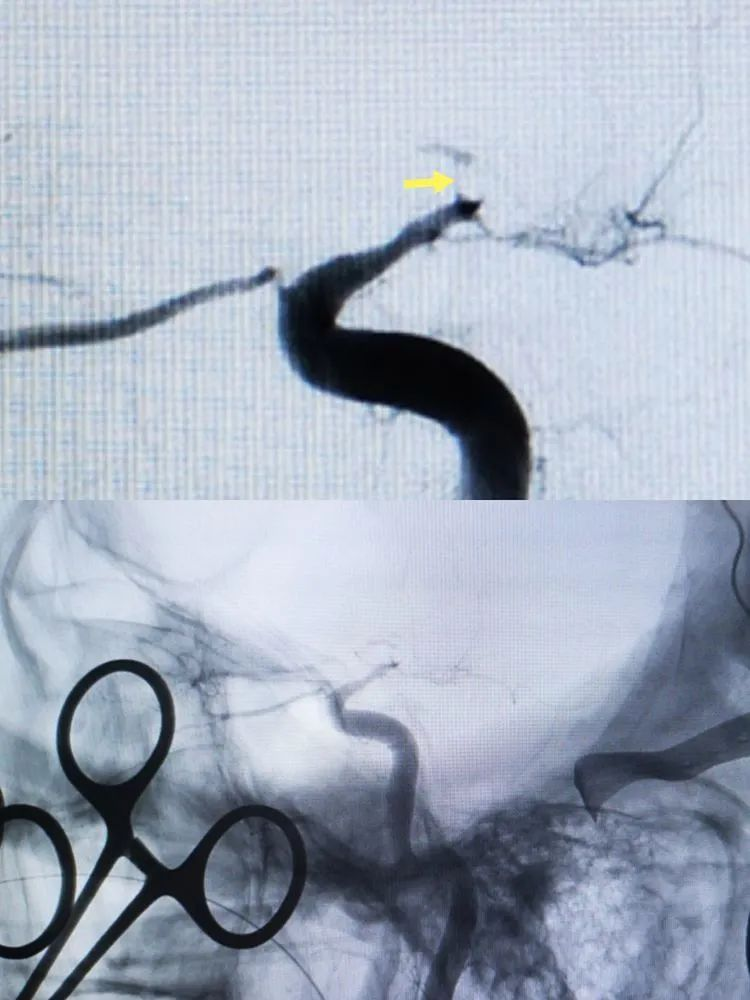
病人术中压颈可见前交通开放,后交通开放欠佳,有大脑动脉后软膜支向左颞枕供血。
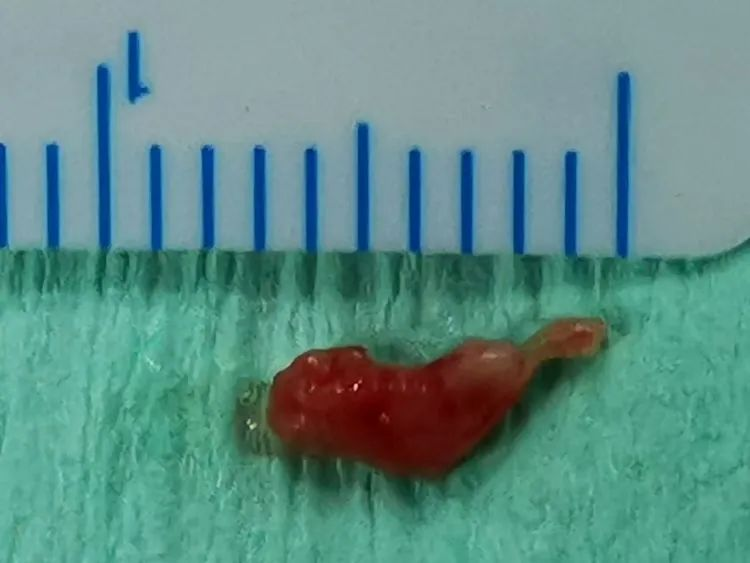
这是术中取出的栓子,具体为机化血栓或破损脱落的内膜栓子,还是看病理结果吧!
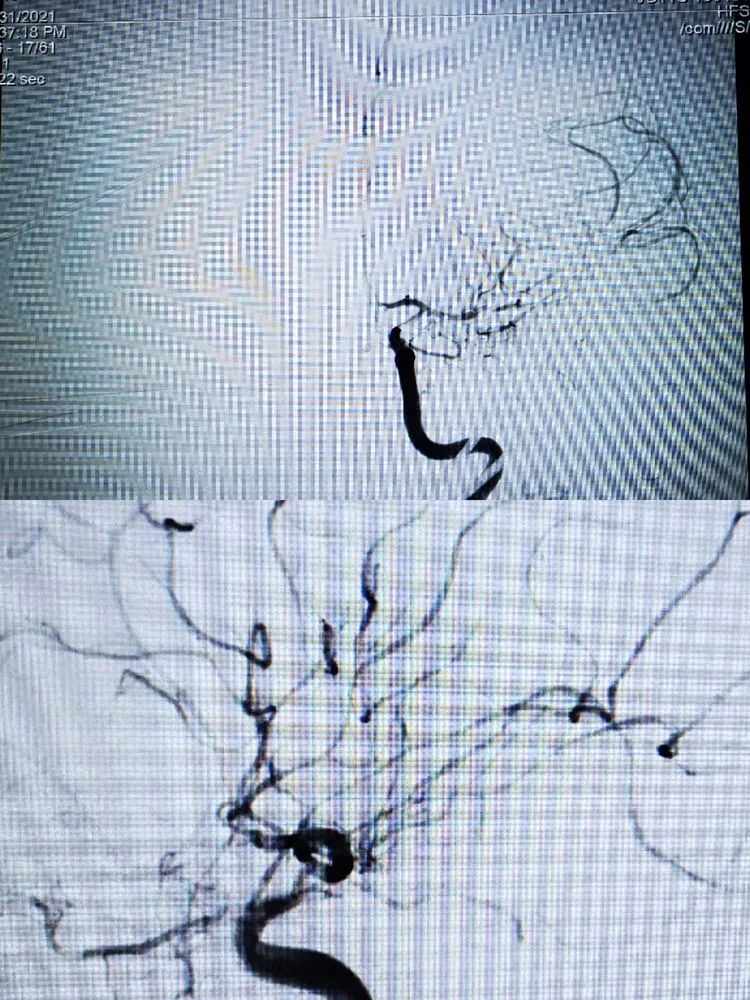
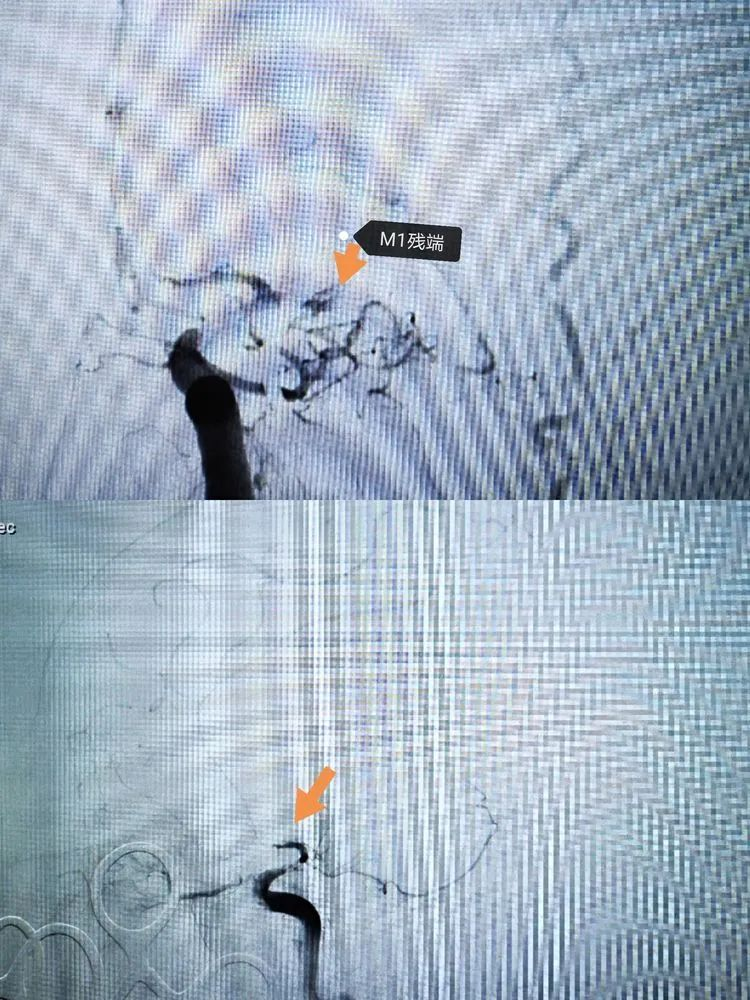
术中即刻造影见颈内动脉局限狭窄,远端血管通畅,但有明显的痉挛,术后继续抗血管痉挛还是要高度重视。
![]()
术后查体
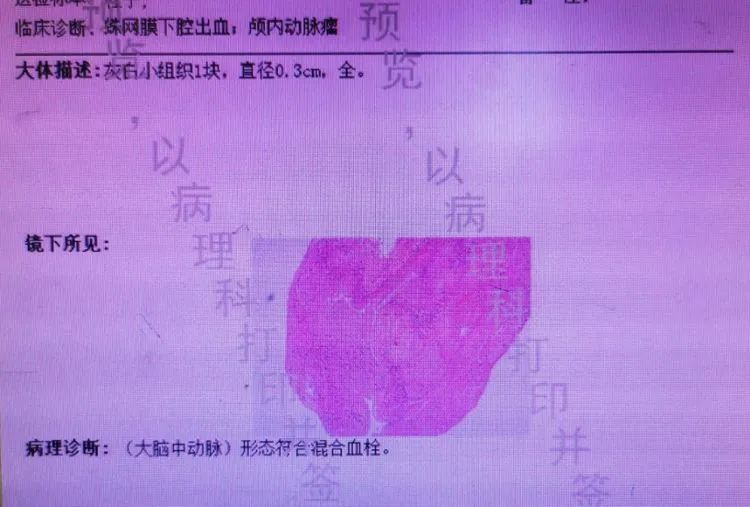
病理提示为混合血栓,应为动脉瘤内机化栓子,随造影脱落并冲入颈内动脉,继而逃逸到M1。
![]()
术后小结
01
BBA主要为发生于颈动脉前壁无分支部位的病变,约占全部颅内破裂AN的0.5-2%。40-89%的BBA与动脉夹层有关,本例大体病理与之相符!
02
Ishikawa报道一例BBA死后病理,見破裂点与正常血管壁区相较内弹力层、血管壁中层消失,外膜为撕裂破口散在的外膜成分,沒观察到夹层!本例动脉瘤瘤颈与颈内动脉间缺乏正常管壁结构,与国外学者报道相符合。
03
BBA高分核磁可观察到壁间血肿和局部强化,有助于诊断;DSA动态检查有助于明确诊断,为金标准!
04
介入治疗目前为主流治疗方式,目前多采用双LVS支架弹簧圈辅助栓塞,亦有采取密网支架+微弹簧圈栓塞,但易复发和再出血的为本病特点;开颅治疗如颈动脉壁破损范围大可能需包裹、孤立、搭桥,手术治疗亦需要严格评估!

自1957年首例MCA切开取栓,到介入取栓/吸栓普及,文限报道以个案为主,以介入取栓失败或一些介入手术并发症补救为主,尽管从切口设计到流程有诸多努力与改进,在介入血管开通的时代该方法只是一种有效的二线替代治疗手段!

文献中MCA取栓采取M1水平段切开,而本例仅分杈部切开,可以远近兼顾,取栓效果满意!

![]()
术者简介