提示
“浙二神外周刊”不定期接收外院投稿,审核后发表。欢迎各专业同道联系我们,分享精彩病例、研究热点或前沿资讯。投稿请联系:shishi74@163.com
前言
病例介绍
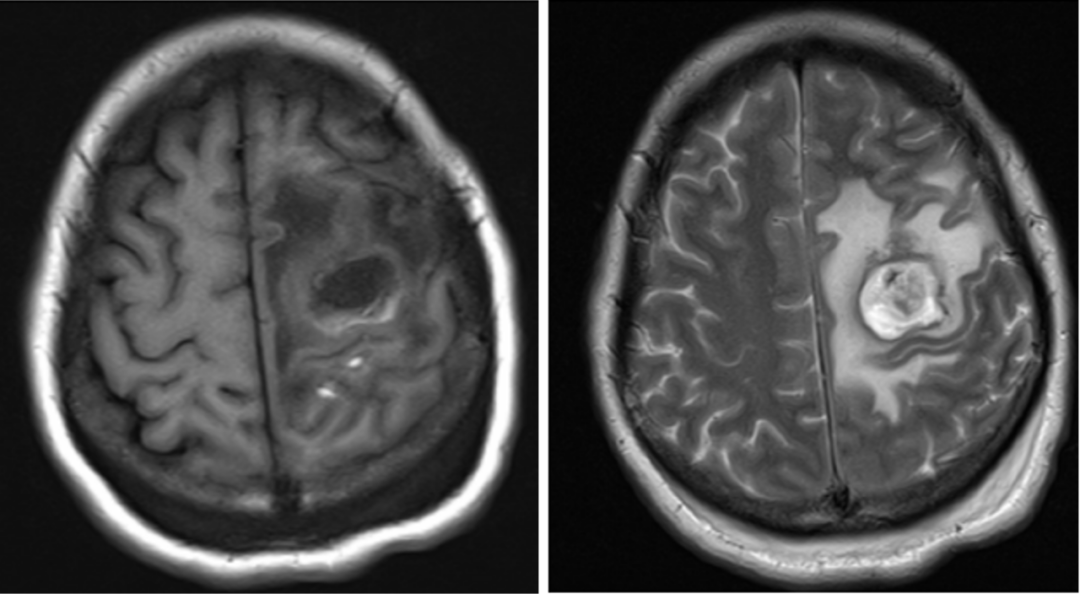
诊治经过

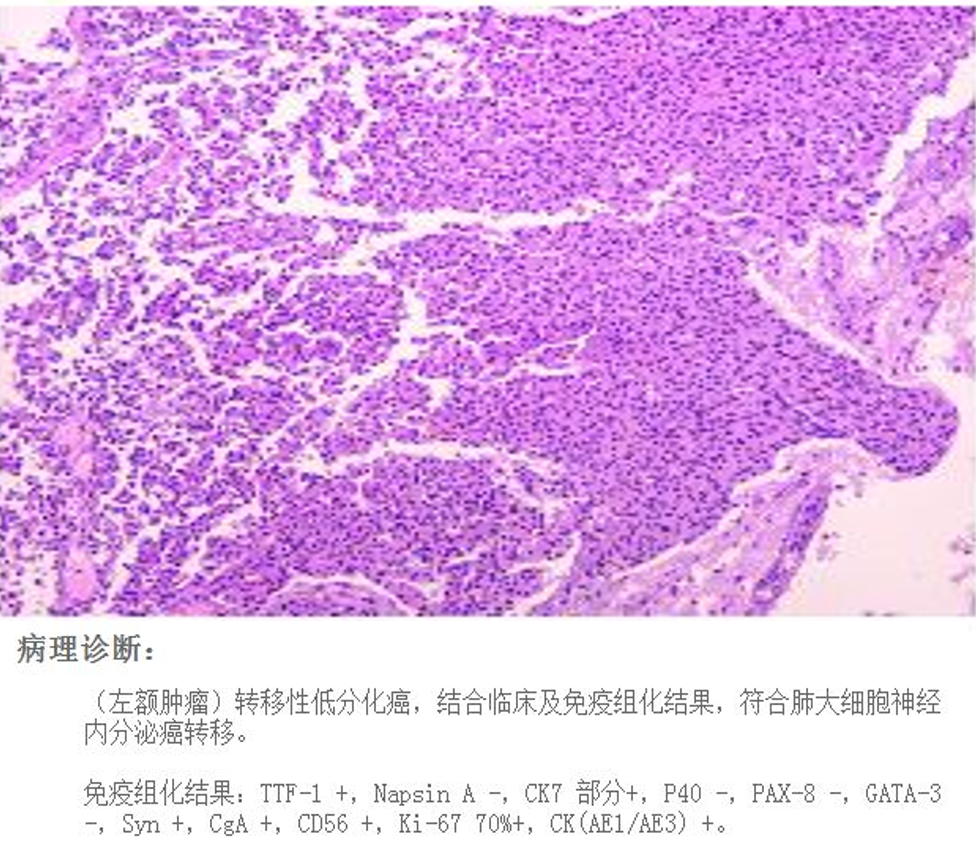
病理诊断
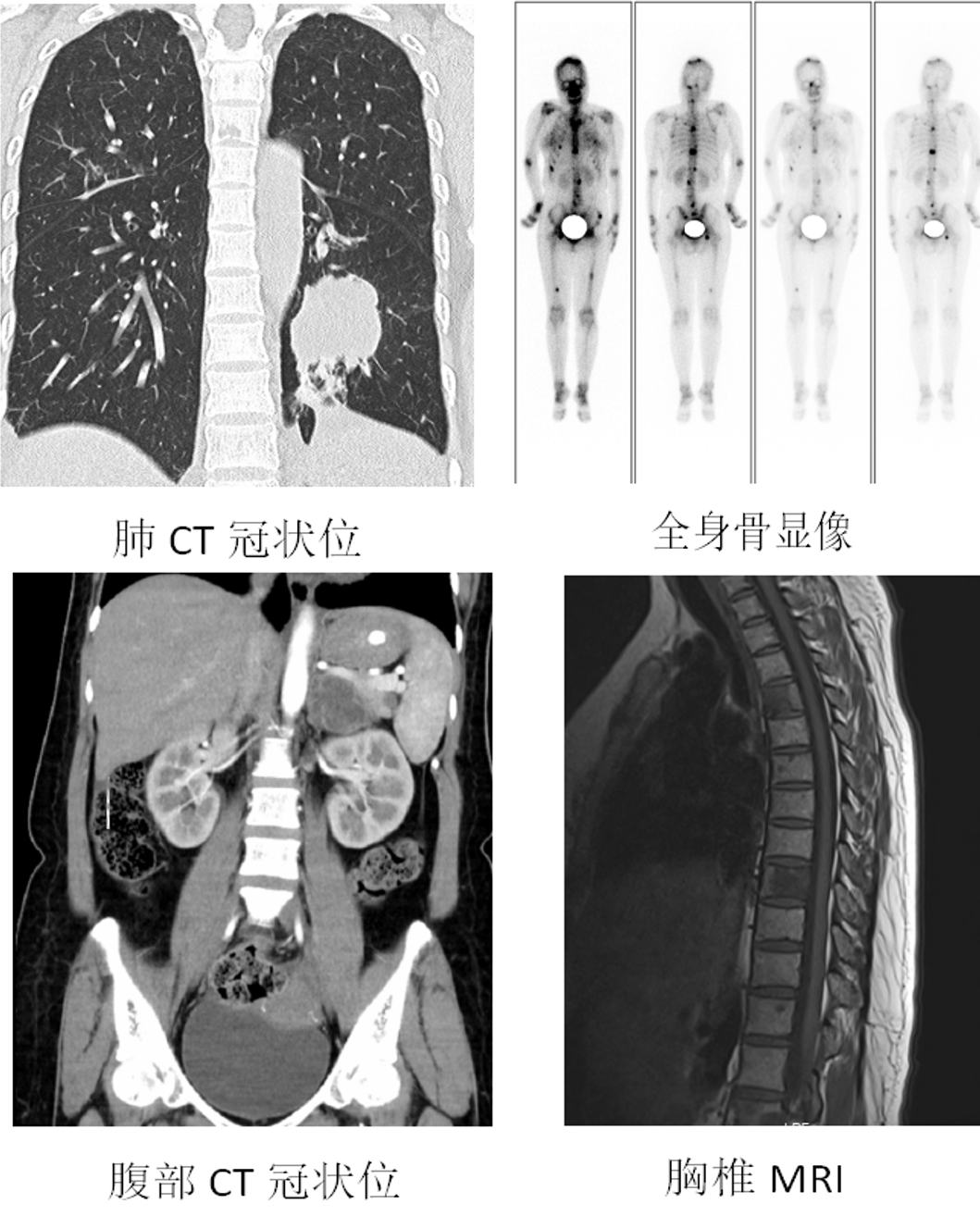
讨论
(三)ALK-EML4融合基因突变
参考文献
(本文由浙二神外周刊原创,浙江大学医学院附属第二医院神经外科研究生付再祥整理,柳夫义主任医师审校,张建民主任终审)
妊娠合并肺大细胞神经内分泌癌脑转移一例(神经肿瘤系神列八)---浙二神外周刊(第286期)
提示
“浙二神外周刊”不定期接收外院投稿,审核后发表。欢迎各专业同道联系我们,分享精彩病例、研究热点或前沿资讯。投稿请联系:shishi74@163.com
前言
病例介绍
诊治经过


病理诊断


讨论
(三)ALK-EML4融合基因突变
参考文献
(本文由浙二神外周刊原创,浙江大学医学院附属第二医院神经外科研究生付再祥整理,柳夫义主任医师审校,张建民主任终审)