
NEXUS是基于美国神经外科医师协会,CNS (Congress of Neurological Surgeons),由Barrow Neurological Institute的Peter Nakaji医生和克利夫兰诊所的Nicholas C. Bambakidis医生组织建立的网站(http://www.cns.org/nexus)。网站完全免费开放,无需任何注册,网站主体基于病例的收集与归类,完美适配移动设备,旨在帮助神经外科医生迅速找到类似病例,并且学习世界各地的神经外科医生如何处理该病例。同时,每一个神经外科医生都可以上传自己的病例,在全世界的神经外科医生面前展示自己的技巧。
额部开颅切除深部脑转移瘤一例
Ethan Carmichael
Kaitlyn Melnick,MD
Maryam Rahman,MD
Matthew Decker,MD MBA MPH
编译:
苏燕东 厦门大学附属翔安医院
审校:
王勇杰 浙江大学医学院附属第二医院
立体定向和微侵袭设备可用于切除深部脑肿瘤。
活检明确病变性质后有助于指导手术或非手术治疗。
患者为55岁男性,因“跌倒频率增加和左侧肢体无力1周余”就诊。 3年前患者曾于外院行肺癌切除术,但患者后来失访,且无法明确癌变性质和分期。 入院时神经系统查体无异常。 外院头颅CT见颅内出血灶,胸腹盆腔CT未见异常。 立体定向颅内病变活检提示肿瘤为低分化转移癌,细胞标志物检测考虑鳞状细胞癌。
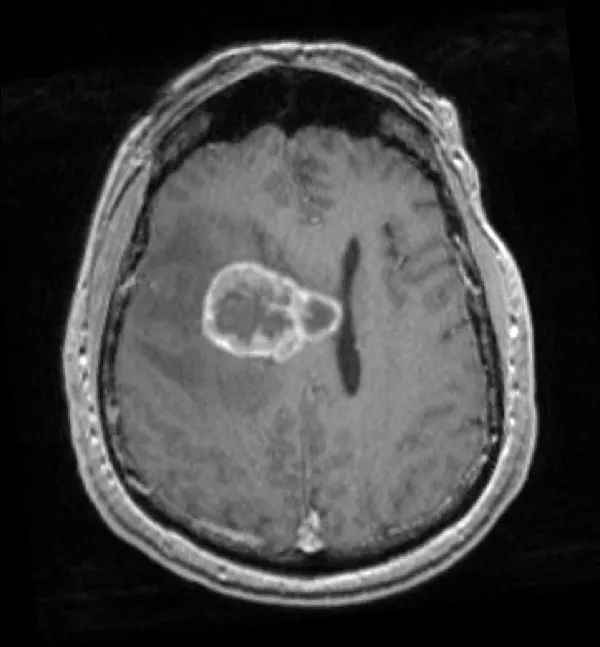
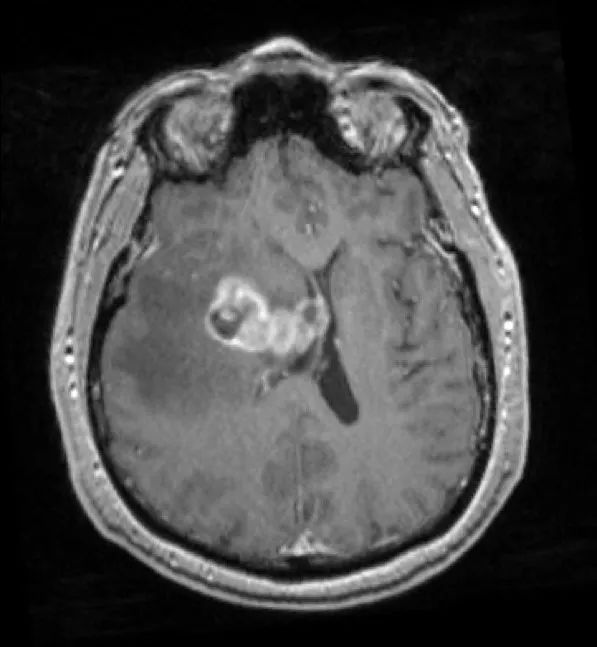
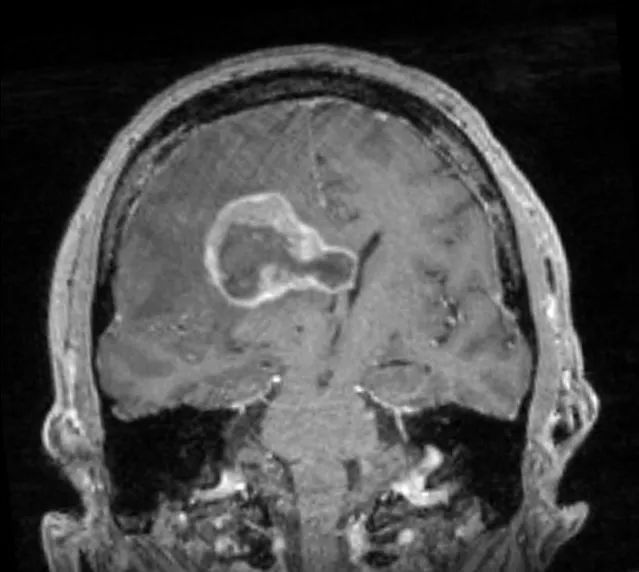
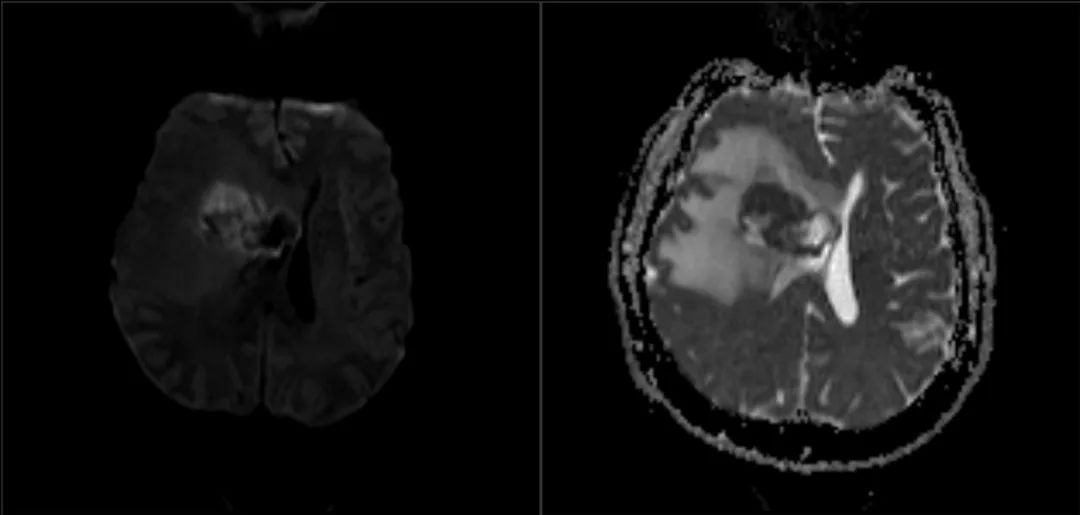
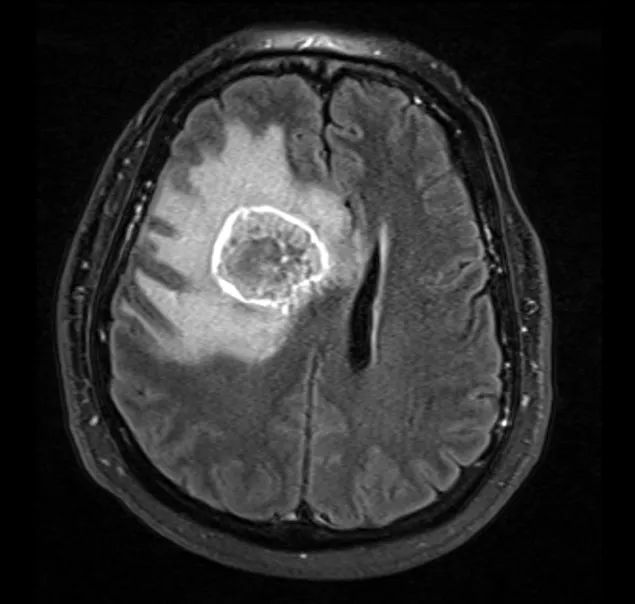
立体定向导航下行右额开颅。 鉴于肿瘤位置深,计划在60mm长BrainPath(厂家NICO)管型牵开器辅助下以微侵袭方式切除该肿瘤。 术前借助导航系统于右侧额叶寻找对应肿瘤长轴的脑沟并以此为进入点确定术中路径,手术通道与肿瘤长轴平行可以有效降低纤维传导束和基底节的损伤风险。

经皮层切除肿瘤。 肿瘤活检。 激光间质内热疗(LITT)(肿瘤体积较大、水肿严重,此方案风险高) 放疗。 系统治疗(systemic therapy)。
右额开颅最重要的注意事项就是骨瓣应该位于冠状缝前方以防误伤中央前回。 如果患者为左利手,应避开额下回,尤其三角部和盖部,以免损伤Broca区。 肿瘤尾端侵犯尾状核、内囊前肢和侧脑室额角,部分肿瘤已经毗邻室间孔,因此可能与穹窿、丘纹静脉和尾状核静脉关系密切。
患者仰卧于Jackson手术床,头偏一侧行右侧开颅。
右侧肩下垫胶垫。
头左偏以便通过预定手术通道获得舒适的工作角度。
Mayfield头架固定头部。
立体定向导航下设计手术切口,以中点作为脑实质进入点。
曲线形切口切开头皮。
头皮夹止血后自动牵开器牵开头皮暴露颅骨。

钻骨孔、剥离下方硬膜,使用带底座的B1铣刀开颅,随后“十字形”切开硬膜。
寻找辨认作为计划进入点的脑沟并导航确认。打开该处蛛网膜,13.5mm*60mm的BrainPath工作套件和导航探针连接匹配,随后将其沿计划路径穿刺进入肿瘤内部。套件外鞘借助Greenberg钳和Shepherd钩固定于Mayfield头架上。
显微镜下识别肿瘤,肿瘤切除看到白质后便是肿瘤的内侧界。逐步回退工作套管让肿瘤自动被挤入手术视野。吸引器、显微垂体抓钳和Myriad设备交替配合切除肿瘤直至镜下可见一层白质。保存肿瘤标本并取样送病理检查。
镜下和导航下确认肿瘤切除满意后术腔彻底止血,硬膜原位缝合。
回纳骨瓣并钛板固定,缝合帽状腱膜后头皮钉闭合切口。
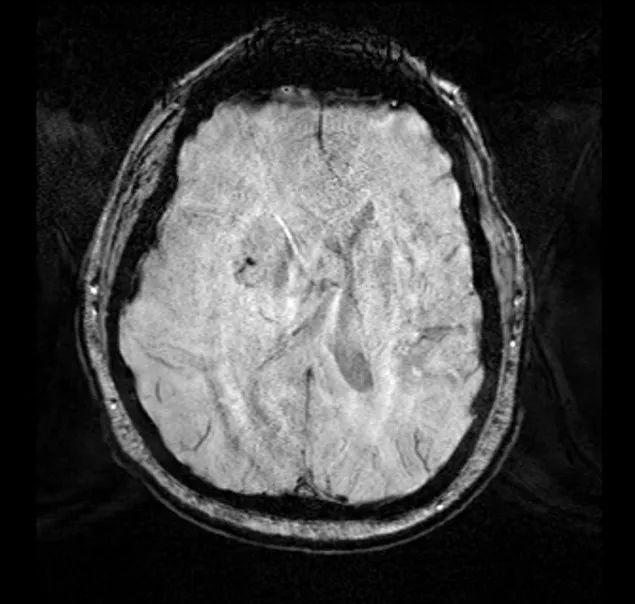
术后患者安返神经ICU。 术后使用地塞米松并于1周内迅速减量撤药。 使用左乙拉西坦500mg bid预防性抗癫痫。 术后第1天复查MRI见肿瘤近全切。
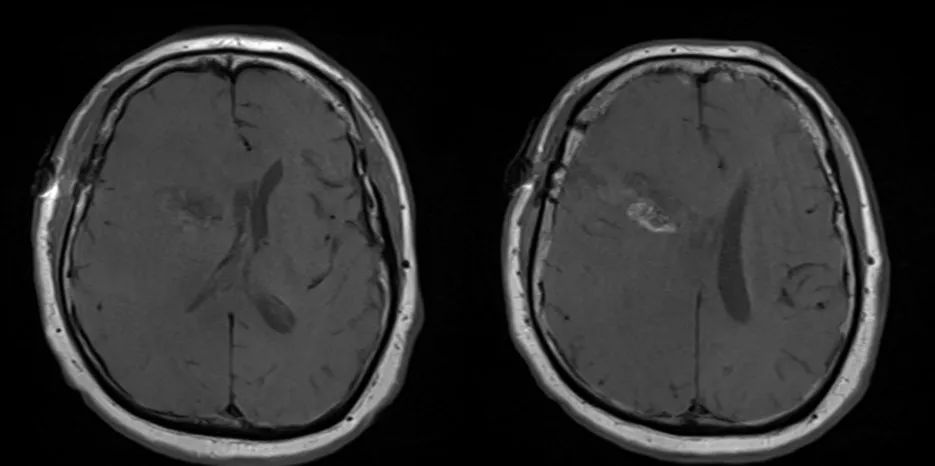
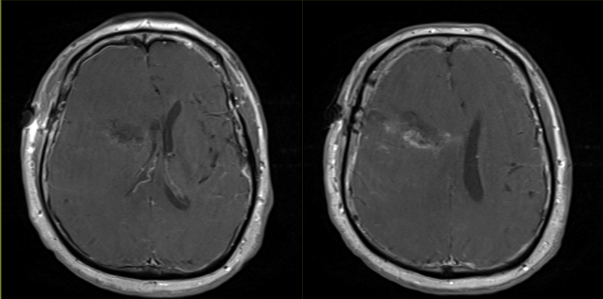
最终病理与活检结果一致,均为转移性低分化癌。 术后第5天患者出院回家,无神经功能障碍,残余肿瘤计划行立体定向放疗,同时建议患者肿瘤科随诊,以处理系统性病变。
BrainPath能够以微损伤额叶皮层和白质传导束的代价到达深部肿瘤。 将BrainPath置入瘤床深部,肿瘤减压后逐步回退套管可以使更多的肿瘤被挤入术腔。 对于微侵袭手术,如何以最安全的方式切除肿瘤需要详细的术前影像分析和计划构建确定相应的手术入路、体位、切口和骨窗。
手术切除单发、大型、症状性且手术可及的脑转移瘤能够提高患者的总体生存率。[1,2] NICO公司设计生产的BrainPath是一套经脑沟入路切除肿瘤和清除血肿的设备,具有皮层下结构无损伤的特点。[3] 激进切除位置深在的脑转移瘤往往造成严重并发症。因此传统上该类肿瘤采用姑息疗法:立体定向穿刺活检、放疗和药物治疗。[4] 本病例所采用的技术非常适用于侵犯基底节或者位于脑室旁的深部皮层下原发或继发性肿瘤。[4,5] 基于通道理念设计的牵开器(channel-base retractor)作用在于撑开而不是离断白质传导束,并为到达和切除肿瘤创造一个具有保护作用的手术通道,因此能够最大程度避免组织误伤,降低缺血事件和传导束损伤的风险。[4,6,7]
[1]Patchell, RA, Tibbs PA, Walsh JW, Dempsey RJ, Maruyama Y, KryscioRJ, MarkesberyWR, Macdonald JS, Young B A randomized trial of surgery in the treatment of single metastases to the brain. New England Journal of Medicine. 1990, Feb, 494-500.
[2]VechtCJ, Haaxma-ReicheH, NoordijkEM, PadbergGW, VoormolenJH, Hoekstra FH, Tans JT, LambooijN, MetsaarsJA, WattendorffAR, et al. Treatment of single brain metastasis: radiotherapy alone or combined with neurosurgery? Ann Neurol. 1993 Jun, 583-590.
[3]NICO Corporation. http://www.niconeuro.com/nico-product-line/
[4]GassieK, Alvarado-Estrada K, BechtleP, ChaichanaKL Surgical Management of Deep-Seated Metastatic Brain Tumors Using Minimally Invasive Approaches. JNS Part A Central European Neurosurgery. 2019 Mar, 90(03).
[5]Day JD TranssulcalParafascicularSurgery Using Brain Path for Subcortical Lesions. Neurosurgery, Vol. 64, 2017 Sept, 151-156.
[6]GassieK, WijesekeraO, ChaichanaKL Minimally invasive tubular retractor-assisted biopsy and resection of subcortical intra-axial gliomas and other neoplasms. JNS. 2018, Dec., 682-689.
[7]Marenco-HillembrandL, Alvarado-Estrada K, ChaichanaKL Contemporary Surgical Management of Deep-Seated Metastatic Brain Tumors Using Minimally Invasive Approaches. Frontiers in Oncology. 2018, Nov.





