拆弹不是你想做就能做的
需要上天的批准
我很感激上天
它让我每次行动的时候都选对
——电影《拆弹专家》台词
有人把动脉瘤比喻成潜伏于颅内的定时炸弹,至于何时爆炸,是下一秒,下一年,还是无限期,全凭上天的设定。以下视频“窃”自微信朋友圈,摄下了前交通动脉瘤在造影时破裂的瞬间,画面本无声,配音若惊雷,击中了深喑此中震撼和恐怖的业内同行的视网膜和耳膜。没有超强的心理承受能力,无法胜任“颅内拆弹专家”的职责。
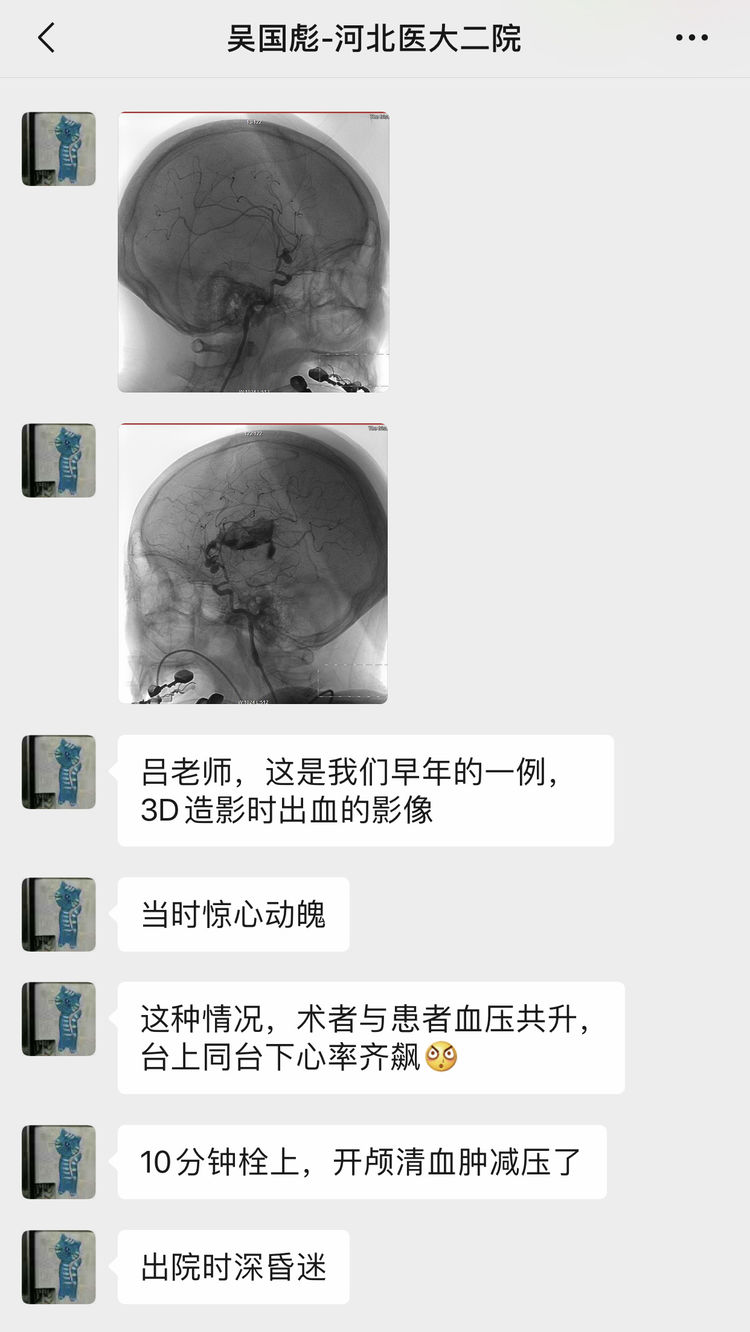
瘤颈破裂多发生于瘤腔填塞收尾阶段,其凶险和棘手之处在于,一是瘤颈紧邻载瘤动脉,处在风口浪尖,一旦破裂出血量大;二是微导管头在瘤颈处不易稳定,如脱出瘤腔,还需耗时重新定位;三是弹簧圈在瘤颈处的填塞余地有限,难以形成厚重的防线,致使止血困难,甚至为有效止血不得不借助支架过度填塞,又平添血栓风险。本回书专门举例说明瘤颈破裂的处理。
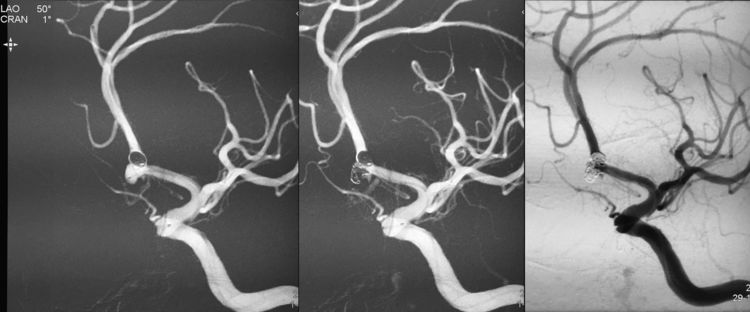
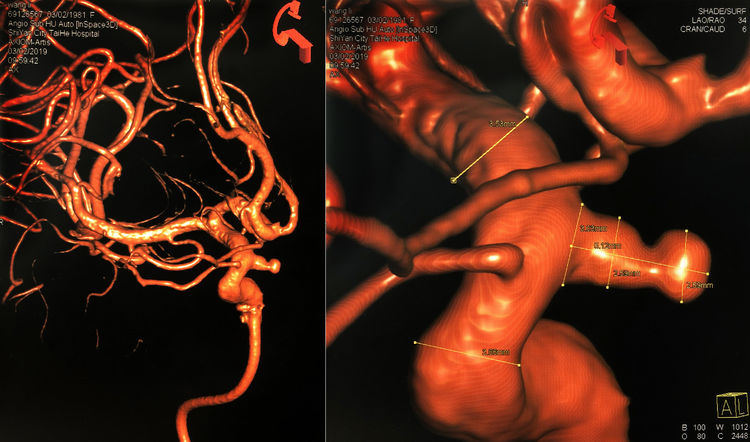
例1,女,64岁,因体检发现颅内动脉瘤2个多月于2016年11月7日收入院。查体无阳性体征。脑CTA示前交通动脉瘤。于2016年11月9日行DSA+介入治疗。术前左颈总动脉造影示前交通动脉瘤,呈牛角状分叶(可看做独立的两个动脉瘤),左大脑前动脉A2段双干;右颈总动脉造影示右大脑前动脉A1段发育纤细:

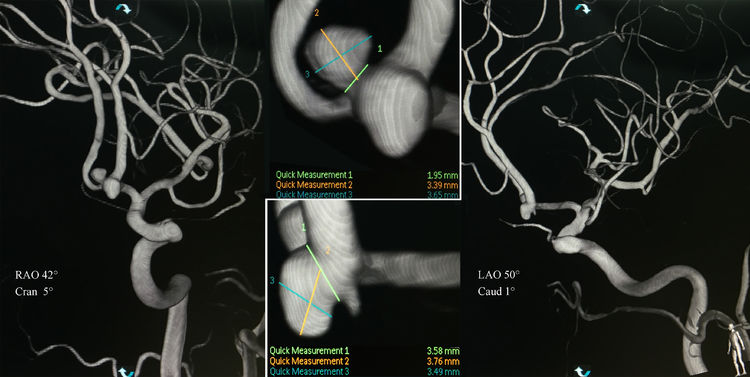
左颈内动脉三维重建,不同工作角度测量,动脉瘤上囊大小3.39 mm×3.65 mm,颈宽1.95 mm(右斜42°+汤5°);下囊3.49 mm×3.76 mm,颈宽3.58 mm(左斜50°+瓦1°):
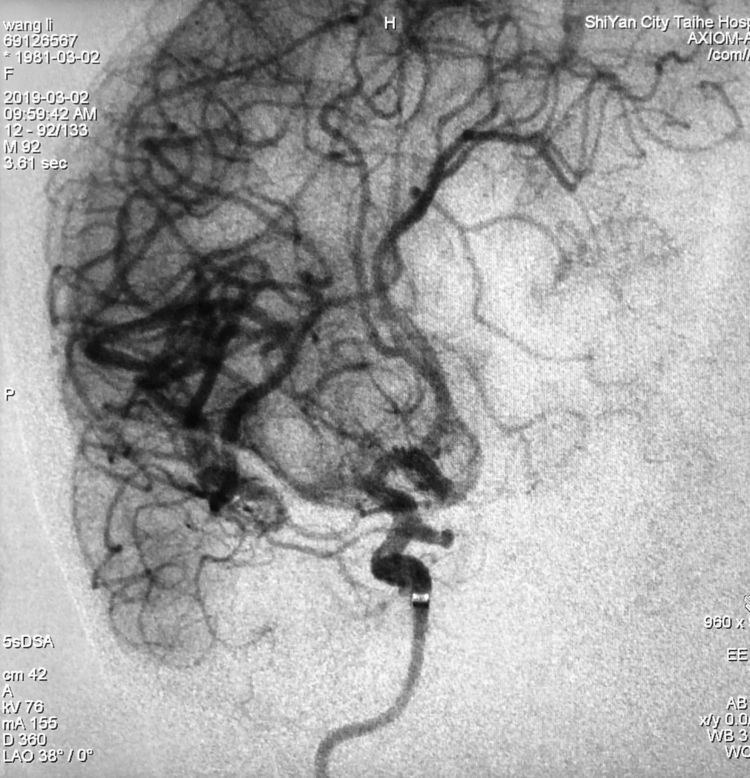
拟采用支架结合双微导管技术栓塞。8F MPA导引导管进入左颈内动脉。第一工作位(右斜15°)路图下,Traxcess-14微导丝携Headway-21支架导管送入导引导管,超选入左A3段,备放LVIS支架;同一根微导丝先后携两根Echelon-10微导管分别超选入动脉瘤的两个囊,头端塑成S形的微导管进入上囊,头端塑成C形的微导管进入下囊:
经S头管依次送入5枚弹簧圈(QC-3-6-3D,QC-2-6-3D,QC-1.5-2-HELIX,QC-1.5-2-HELIX,MicroPlex 10-1-1-HyerSoft Helical),完全栓塞上囊;S头管完成使命,撤出。
第二工作位(左斜50°)路图下,经预置的Headway-21支架导管送入LVIS支架(3.5-15),跨瘤颈释放于左A2-左A1;在支架保护下经C头管输送弹簧圈栓塞下囊,头3枚弹簧圈(MicroPlex 10-3-6-Cosmos Complex,QC-3-6-HELIX,QC-2-4-3D)填塞顺利:
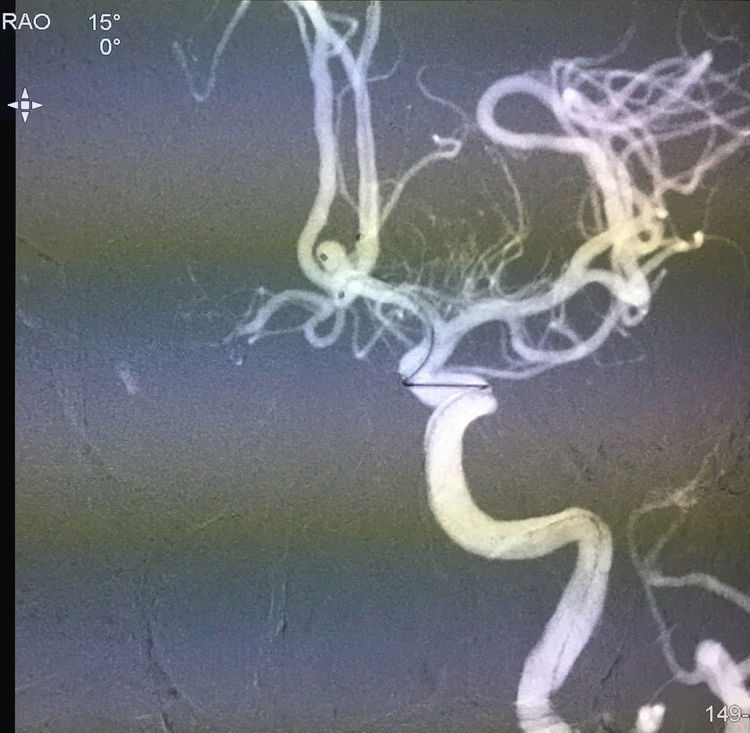
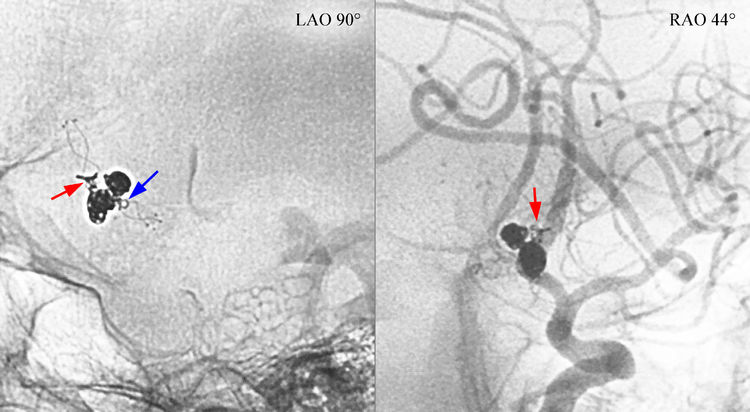
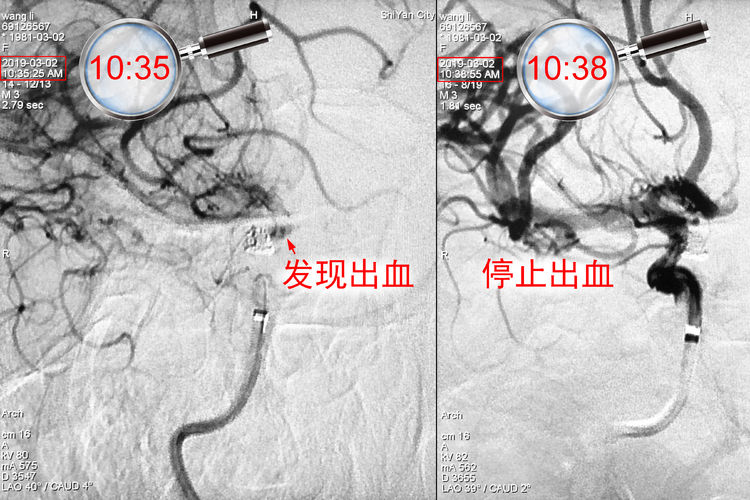
但在送入第4枚弹簧圈(MicroPlex 10-1.5-4-HyperSoft Helical)时,发现弹簧圈突至路图以外,迅速手推造影见造影剂外溢(红箭),证实动脉瘤破裂,考虑破裂点位于下囊瘤颈上缘(蓝箭):
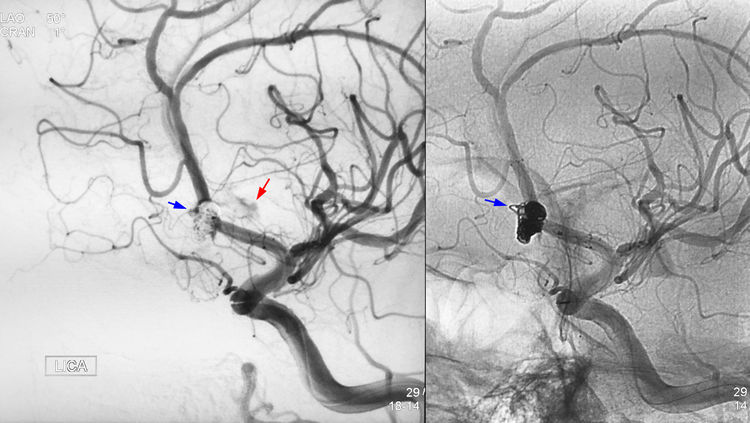
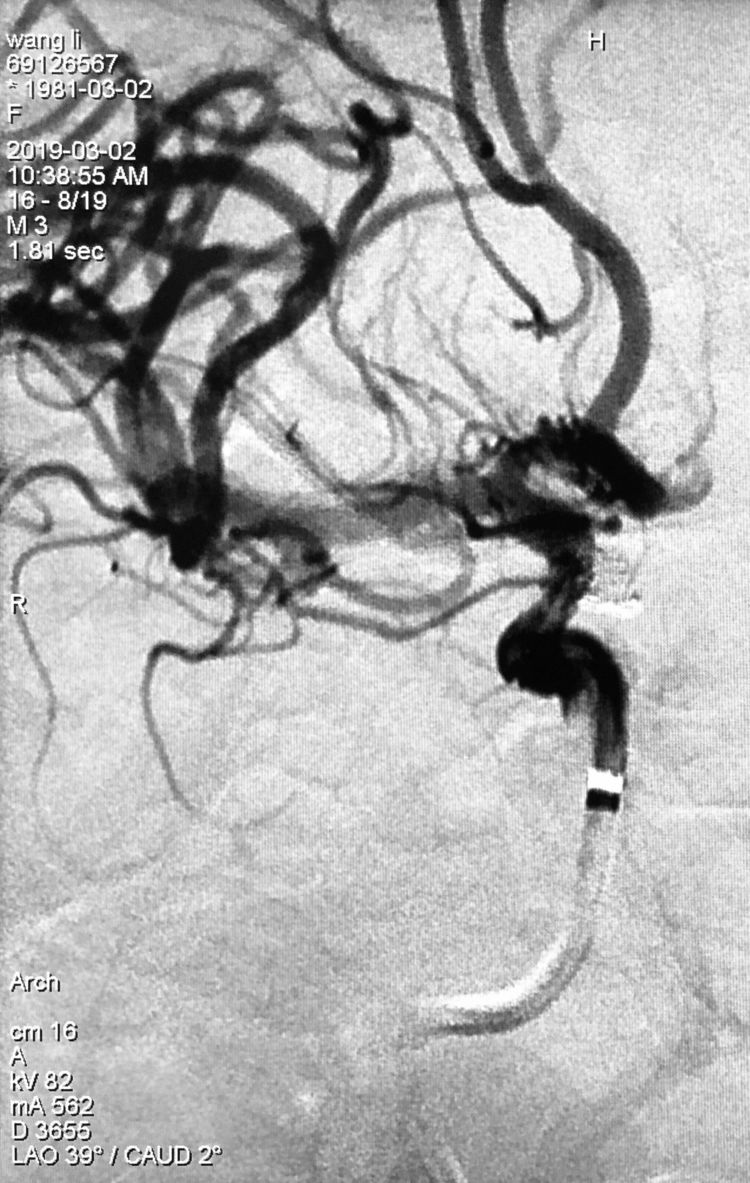
二助迅速下台压迫左颈总动脉,术者和一助迅速补填2枚弹簧圈(QC-2-4-3D,MicroPlex 10-1.5-3-HyperSoft Helical),此刻手推造影证实出血停止:
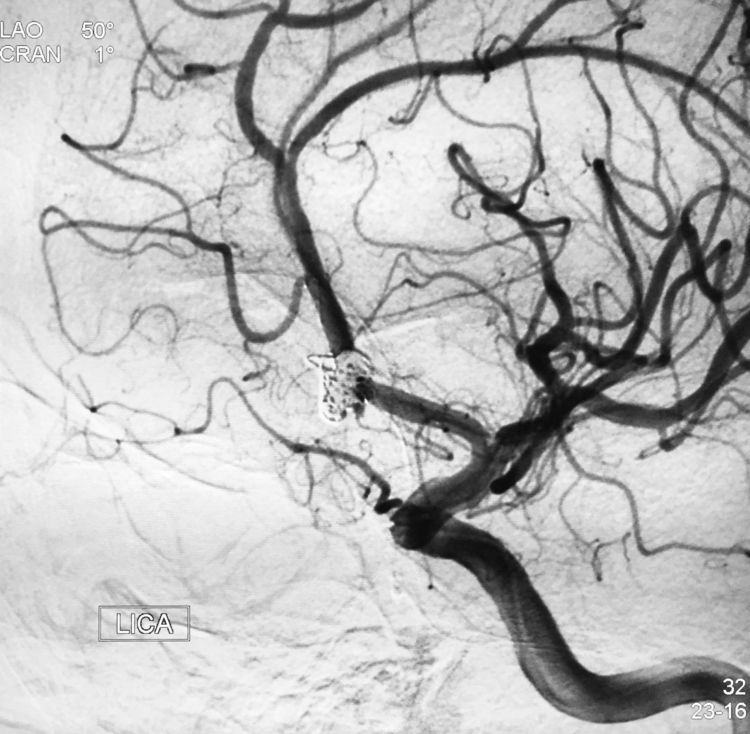
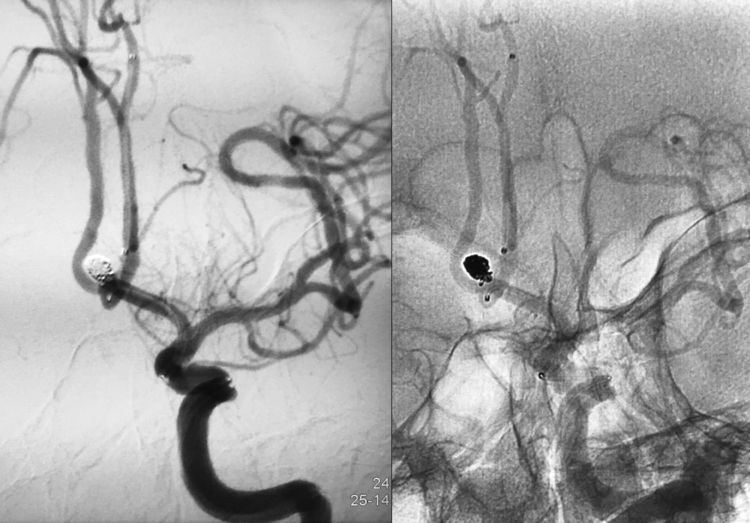
术后两个工作位(左斜50°和右斜15°)分别造影示动脉瘤两个囊完全闭塞,前交通动脉畅通:
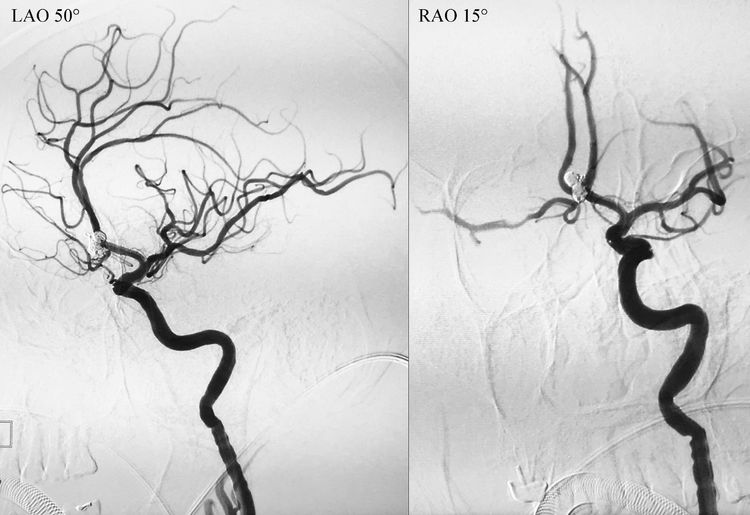
术后左颈内动脉正、侧位造影示动脉瘤完全闭塞,前交通动脉畅通;蒙片可见弹簧圈填塞致密,支架完全贴壁:
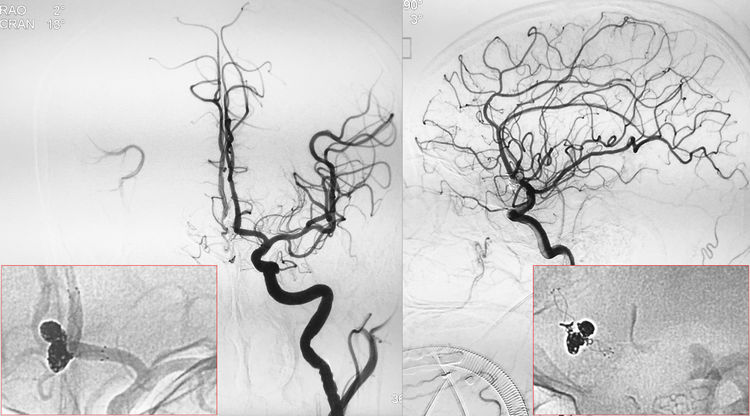
仔细观察术后不同角度的蒙片,红箭指示自下囊瘤颈上缘破入蛛网膜下腔的弹簧圈;蓝箭指示溢至前交通动脉内、被支架贴附的弹簧圈(为最后一枚弹簧圈的一个环,未影响前交通动脉血流):
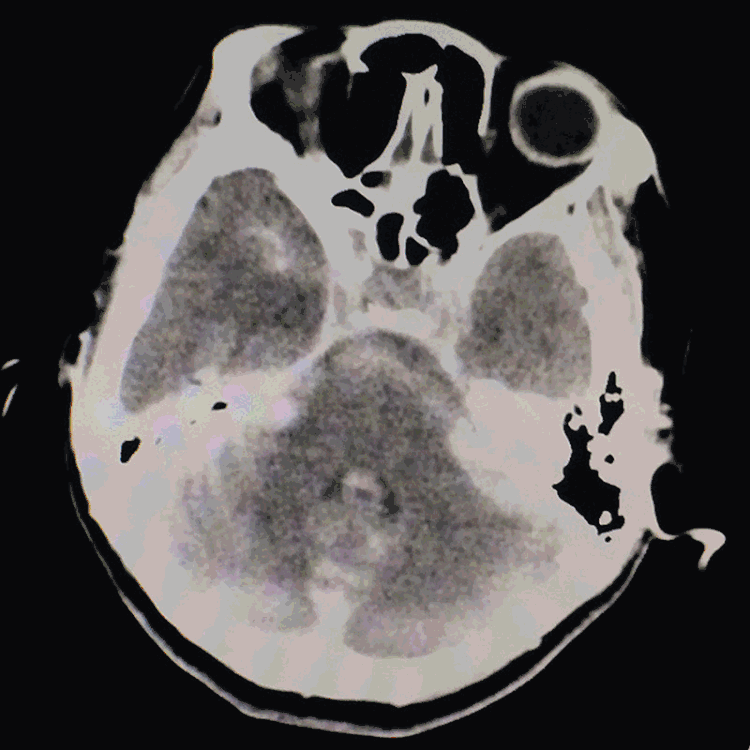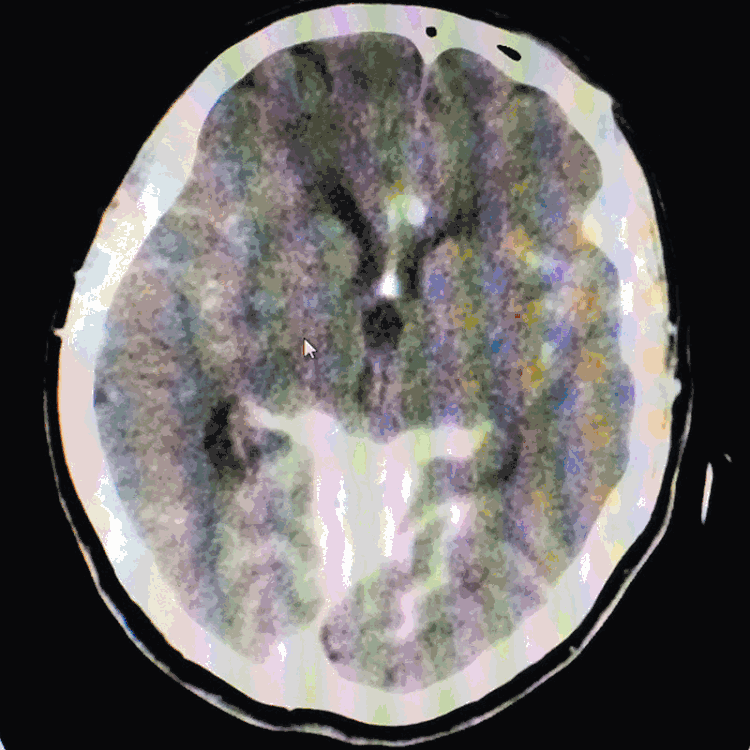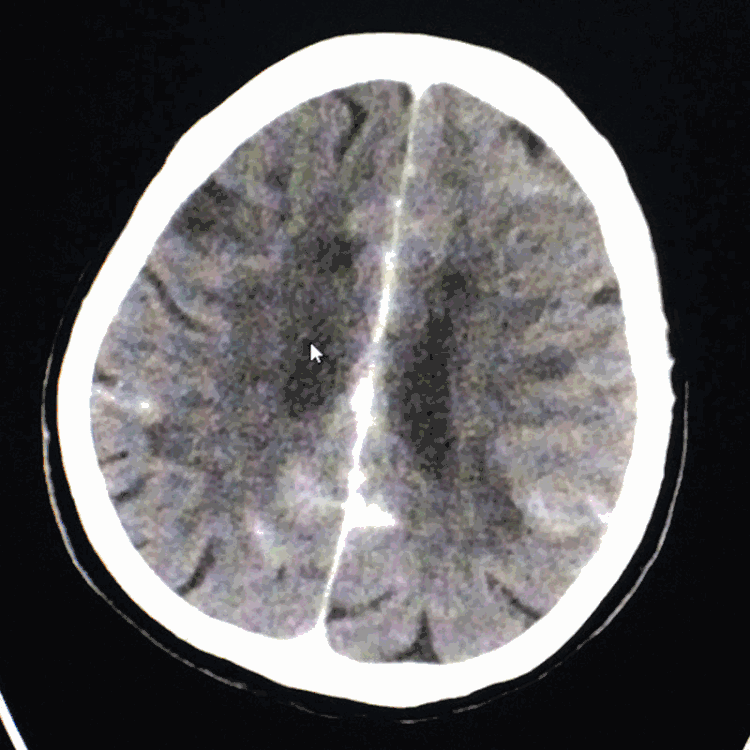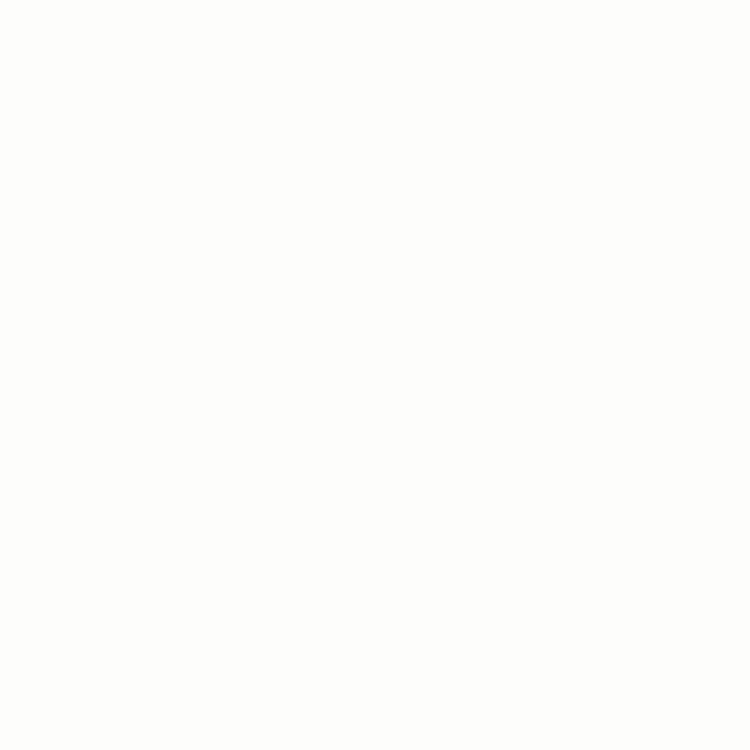
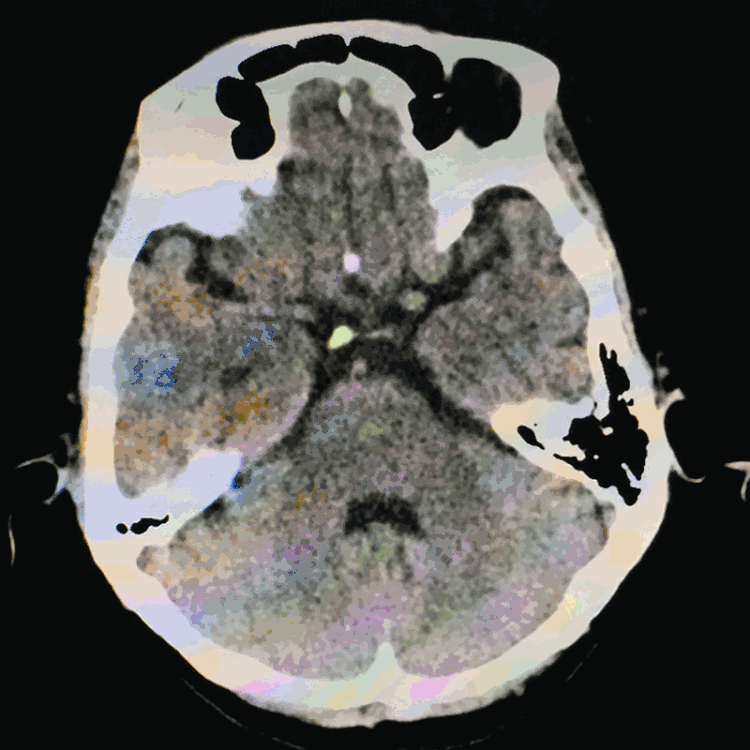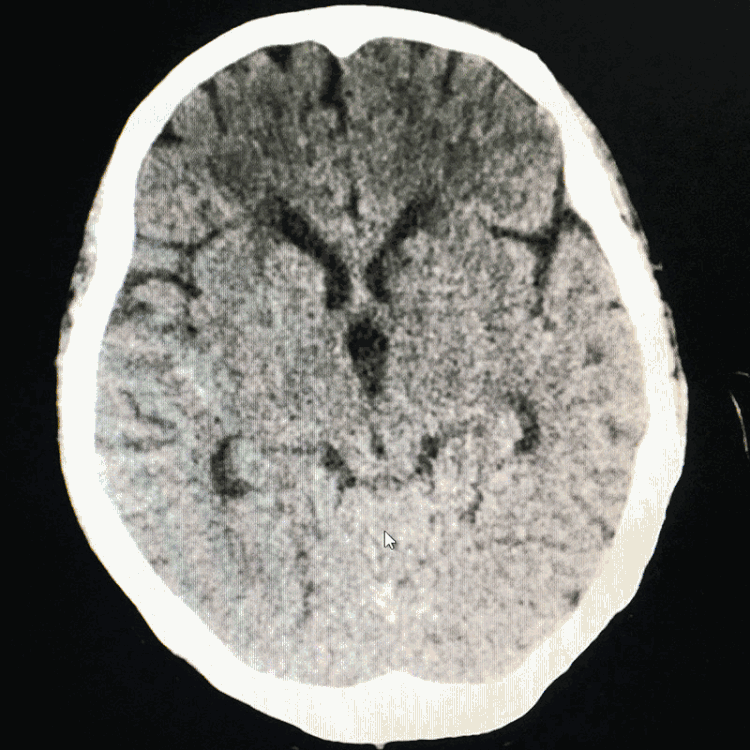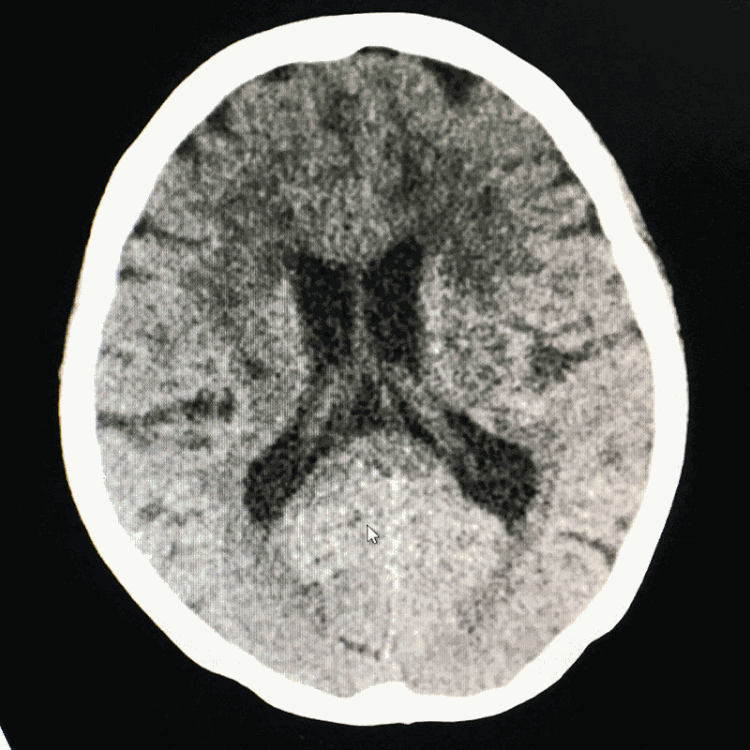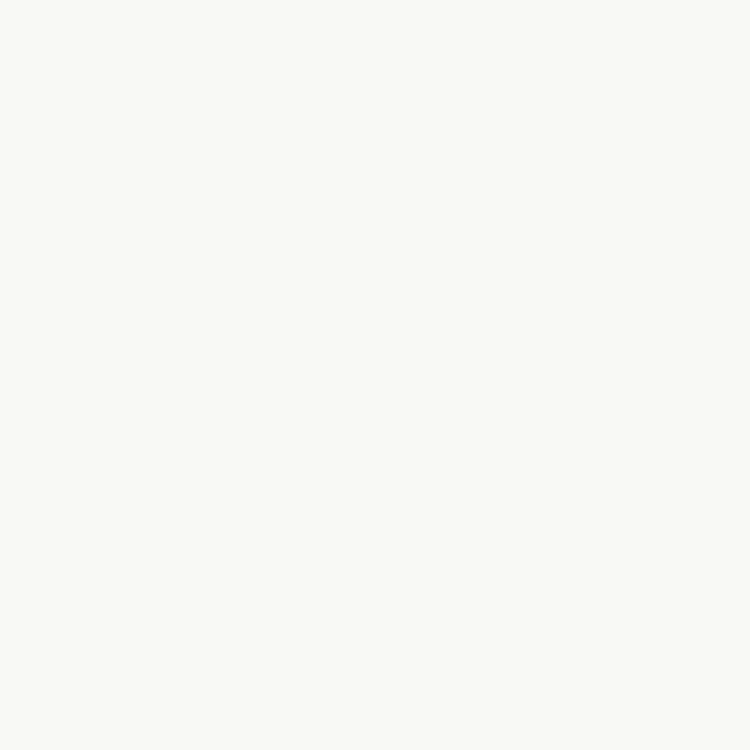
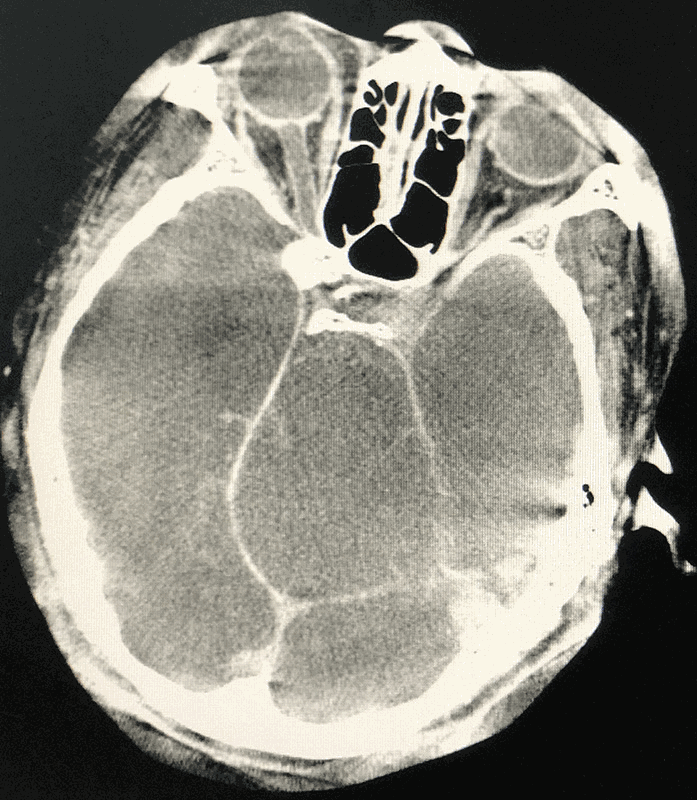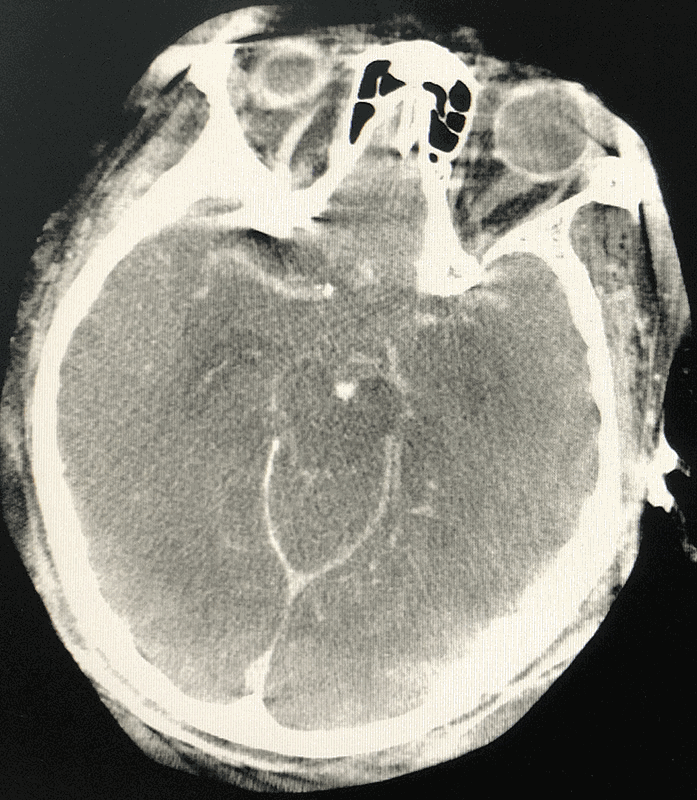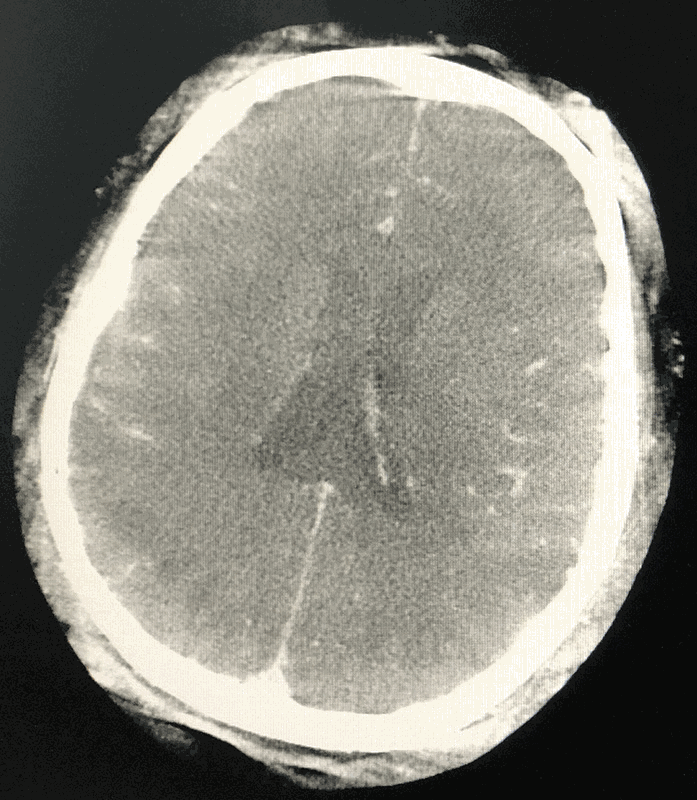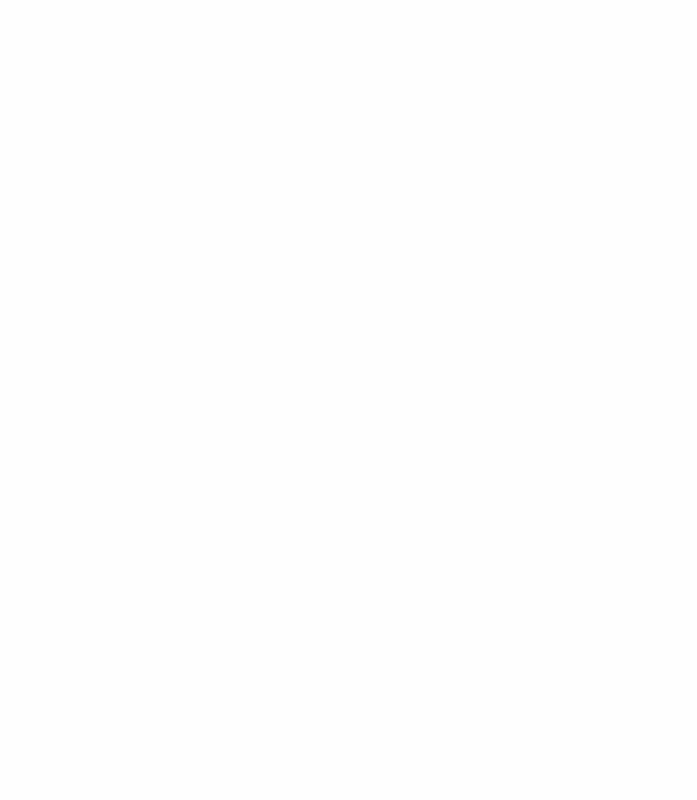
术后患者复苏顺利,拔气管插管,神清语利,四肢活动好,自述无头痛。急查脑CT示蛛网膜下腔广泛高密度,中线结构居中:
术后患者一般情况良好,于11月15日(术后6天)复查脑CT示SAH基本吸收:
讨论
该瘤IPR发生于填塞下囊的收尾阶段,肇事弹簧圈规格为1.5 mm(φ)-4 cm(L),“挤”破下囊瘤颈上缘;也不排外微导管头的过度摆动“踢”破瘤颈。总之这个破裂发生得不知不觉,观感不强求了(受已填入弹簧圈的干扰,无法判断管头位置),关键也没有手感(推送肇事弹簧圈并未感受到任何阻力),可谓防不胜防。鉴于瘤颈破裂的凶险性,如发生于前循环动脉瘤,助手第一时间下台压颈是常规。
对于计划支架辅助栓塞的动脉瘤,一般要求患者术前至少3-5天常规口服双抗(拜阿司匹林100 mg qd,波立维75 mg qd);如因种种原因术前口服双抗时间不足,特别是在急性破裂期只能顿服甚至来不及服用的情况下,术中静脉给予抗血小板药物成为必要。但在发生IPR后,如何调整抗血小板药物的应用呢?个人认为只要止血确切,抗血小板就不存在禁忌;除非出血量大需要开颅或脑室穿刺等外科干预,则不得不暂时停药。以该患者为例,体重约70 kg,围手术期抗血小板药物的应用情况如下:① 术前:术前1天和手术当日常规口服双抗。② 术中:栓塞上囊之后,置放支架和栓塞下囊之前,欣维宁12 ml一次性静推,并5 ml/hr持续静脉泵入;发现动脉瘤破裂后停泵欣维宁。③ 术后:第1天加倍口服双抗(拜阿司匹林200 mg,波立维150 mg),此后常规双抗2个月,拜阿司匹林单抗终身。
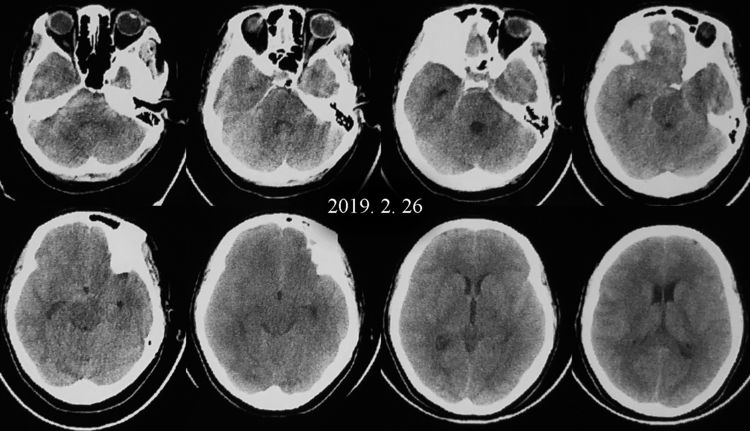
例2,女,38岁,因突发一过性意识障碍1天于2019年2月27日收入院。醒后头痛、呕吐。既往体健。查体:神清语利,颈强3横指,余无明显阳性体征。脑CT示SAH:
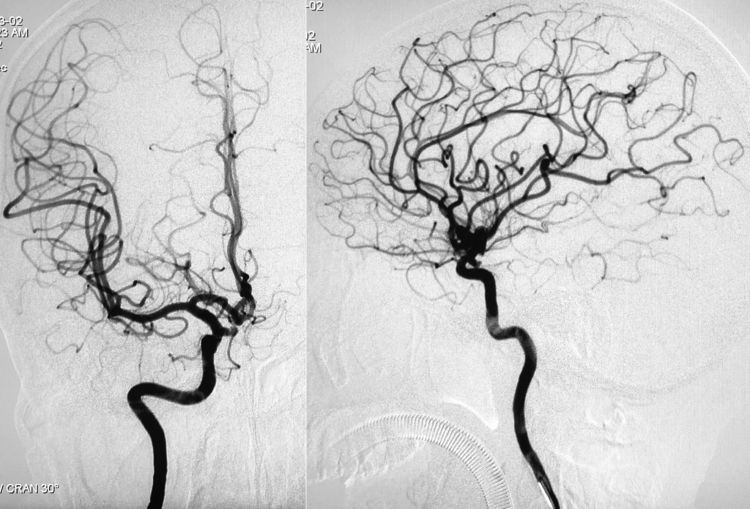
3月2日行DSA+介入治疗。术前右颈内动脉正、侧位造影示右垂体上动脉瘤:
右颈内动脉造影三维重建示母瘤顶端有子瘤,呈葫芦状,大小2.59 mm×5.12 mm,颈宽3.03 mm:
拟行支架辅助栓塞。6F长鞘+072 Navien中间导管同轴进入右颈内动脉,以左斜38°为工作位能清晰展示瘤颈和载瘤动脉的解剖关系:
工作位路图指示下,Synchro-14微导丝携Headway-21支架导管经Navien超选入右大脑中动脉;同一根微导丝携Headway-17微导管(头端塑成C形)超选入瘤腔;经Headway-21送入LVIS支架(3.5-15),跨瘤颈释放;在支架保护下,经Headway-17依次送入3枚弹簧圈(Target 360 ULTRA-2-4,QC-2-4-3D,MicroPlex 10-2-4-HyperSoft Helical),输送第3枚弹簧圈时发现瘤体变“胖”,微导管头被顶到瘤颈远心端;手推造影见造影剂外溢,考虑瘤颈远心角破裂,出血似乎不“猛”,跟已具备一定的弹簧圈防线有关:

二助第一时间下台徒手压迫右颈总动脉,术者和一助迅速再填入4枚微型弹簧圈(MicroPlex 10-1.5-2-HyperSoft Helical,MicroPlex 10-1-4-HyperSoft Helical,MicroPlex 10-1-4-HyperSoft Helical,MicroPlex 10-1-3-HyperSoft Helical),手推造影示出血停止:
从发现出血(红箭)到止住血耗时不超过3 min:
术后右颈内动脉左斜26°+汤20°造影示动脉瘤完全闭塞,载瘤动脉畅通;蒙片可见瘤颈处涉嫌过度栓塞,但支架展开良好,似乎突入载瘤动脉内的弹簧圈其实是被支架贴附在动脉壁上,不影响血流:
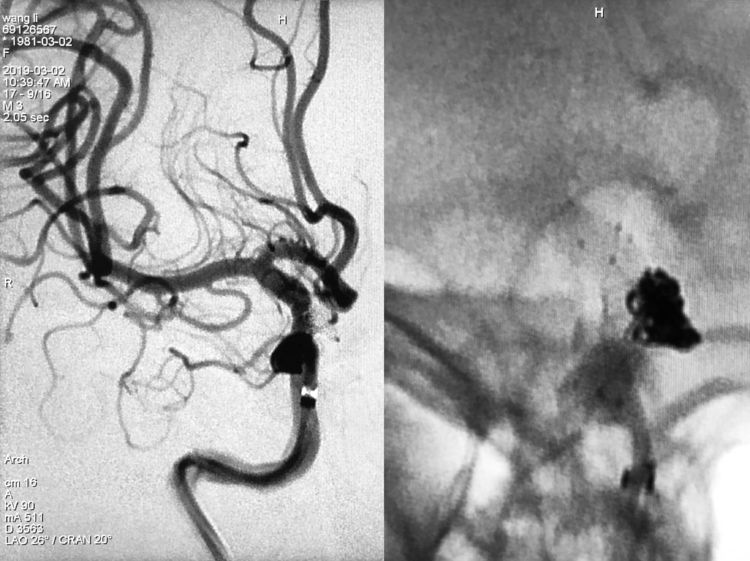
术后右颈内动脉正、侧位造影示动脉瘤完全闭塞,载瘤动脉畅通;蒙片红箭所指弹簧圈为破入蛛网膜下腔的部分,蓝箭所指弹簧圈为溢入载瘤动脉、被支架贴附在血管壁的部分:
术后即刻DynaCT示出血量极少:
术后患者麻醉复苏顺利,无头痛,神清语利,四肢活动自如。
讨论
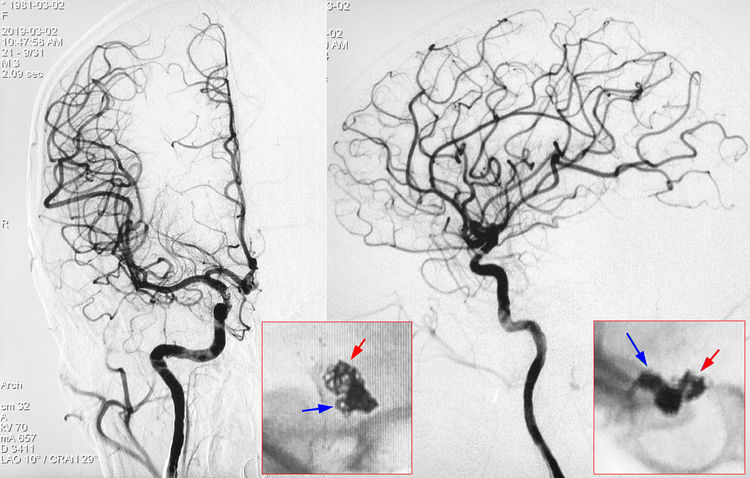
让我们对比观察术前和术后的右颈内动脉工作位(左斜38°)造影,术前动脉瘤呈“瘦葫芦”状,但术后瘤腔内的弹簧圈铸型则呈“胖窝头”状,弹簧圈并未挤入子瘤,而是全部在母瘤内盘旋,并在瘤颈远心角破壁而出;封堵破口所耗弹簧圈的总长度甚至超出了填塞瘤腔所耗。肇事弹簧圈规格为2 mm(φ)-4 cm(L),假设改选直径为1.5或1的短圈能否幸免破裂呢?可惜现实世界里没有返回键。

例3,女,64岁,因反复发作性头痛1个月于2018年9月25日收入院。糖尿病病史1年。查体无明显阳性体征。脑MRI+MRA示双侧基底节区腔隙性脑梗塞,右颈内动脉后交通段动脉瘤。于2018年10月13日行DSA+介入治疗。术前右颈内动脉造影示后交通段动脉瘤,形态不规则,呈生姜状,大小8.22 mm×8.74 mm,颈宽6.34 mm;颈内动脉末端直径3.24 mm,床突上段狭窄,直径2.72 mm:
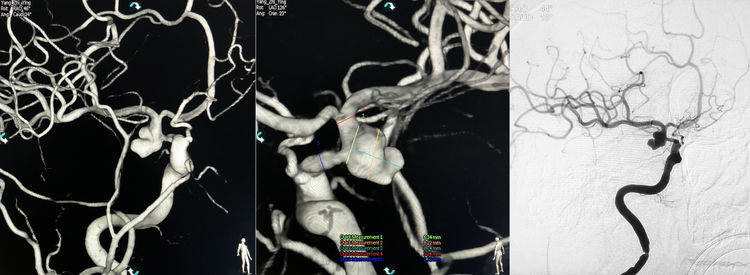
拟行支架辅助栓塞;因瘤颈前后的载瘤动脉呈S形走行,并粗细不均,可能只有开环支架在这种解剖条件的血管内能更好贴壁,故首选NeuroForm EZ支架。双侧股动脉穿刺,右侧置入8F鞘,左侧置入6F鞘。6F长鞘+072 Navien中间导管同轴经右侧股动脉鞘进入右颈内动脉,6F ENVOY导引导管经左侧股动脉鞘进入右颈内动脉。工作位(左斜107°+汤21°)路图下,Synchro-14微导丝携Excelsior XT-27支架导管经Navien超选入右大脑中动脉;再携Echelon-10微导管(头端塑成S形)经Navien超选入瘤腔上叶;同一根微导丝携第二根Echelon-10微导管(头端塑成C形)经ENVOY超选入瘤腔下叶:
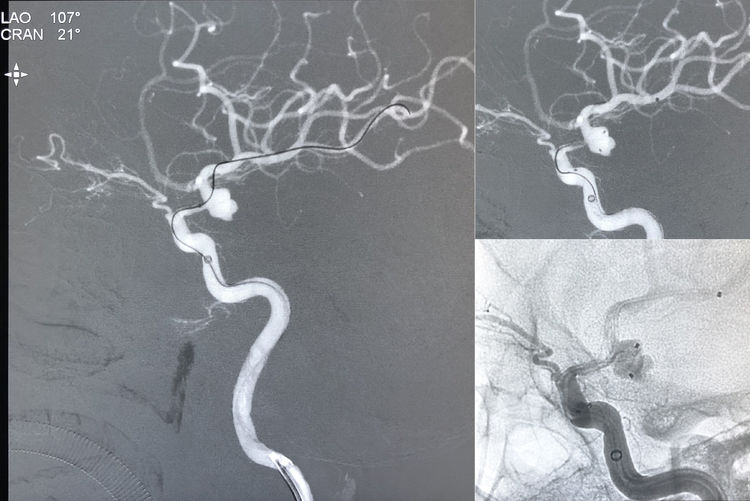
经XT-27送入EZ支架(4.5-20),跨瘤颈释放于右大脑中动脉M1段-右颈内动脉床突上段:
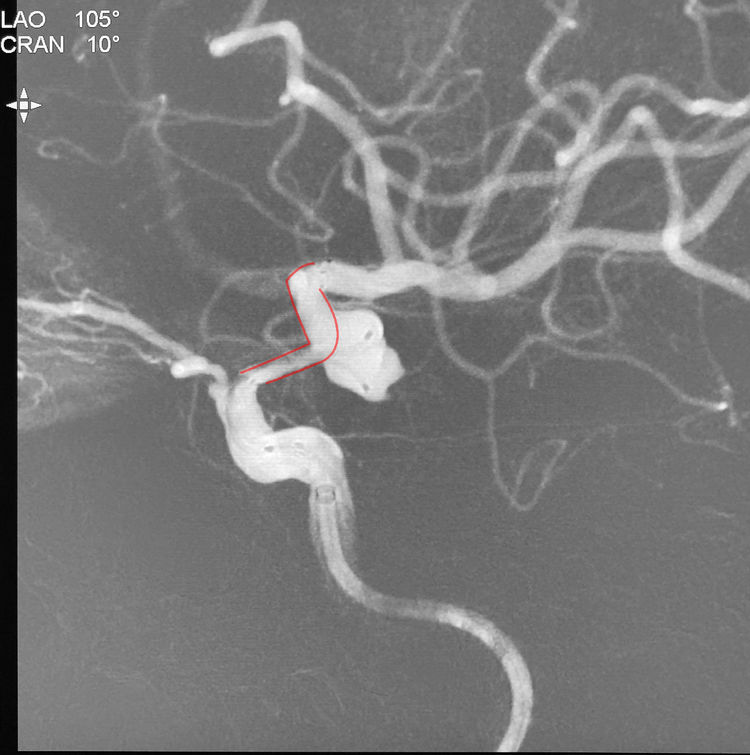
自C头管向瘤腔下叶依次送入3枚弹簧圈(SEDC 10-6-20-3D,SEDC 10-5-15-3D,SEDC 10-4-12-2D);自S头管向瘤腔上叶送入1枚弹簧圈(SEDC 10-4-12-2D),时至此刻一直顺风顺水,波澜不惊:
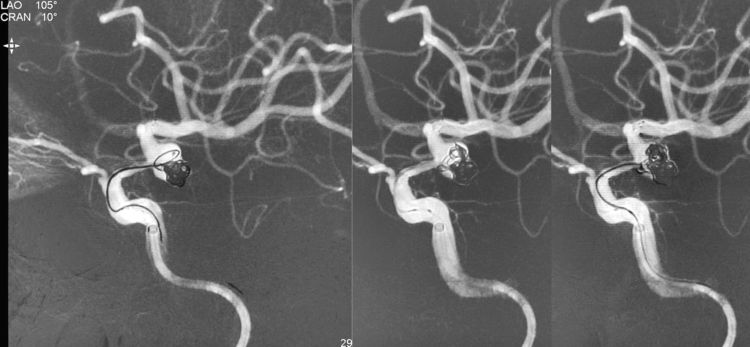
然而,不知不觉厄运临头,当自S头管继续送入1枚弹簧圈(SEDC 10-3-10-2D)时,平面和三维同步路图发现弹簧圈逸出路图以外,坚决不回收,硬着头皮填进去:
“冒烟”见造影剂向后溢至四叠体池(红箭),证实动脉瘤破裂,破口应位于上叶近瘤颈处,蓝箭所指为突入蛛网膜下腔的弹簧圈:

二助第一时间下台徒手压迫患者右颈总动脉,术者和一助迅速自S头管依次送入5枚弹簧圈(QC-3-8-3D,QC-3-8-3D,QC-2-6-HELIX,QC-2-6-3D,QC-2-6-3D):

“冒烟”发现出血未止,不祥预感!
自C头管送入1枚弹簧圈(QC-2-6-3D),自S头管再送入1枚弹簧圈(QC-2-6-3D):
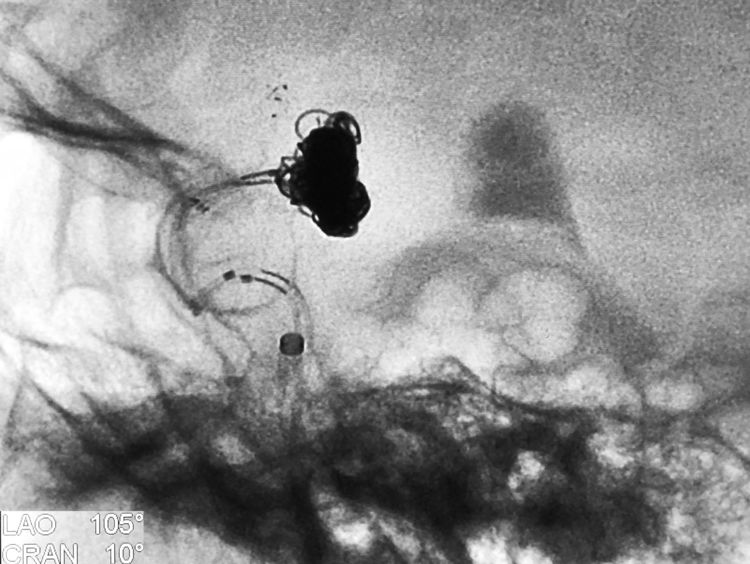
手推造影见动脉瘤上叶颈部仍有少量渗血,崩溃!
瘤腔填塞至此,哪还有继续填塞的余地呢?灵机一动,微撤S头管,送入1枚弹簧圈(QC-3-8-3D),塞入瘤颈远心角处的载瘤动脉(红箭),停留1 min。等待虽短,度秒如年,术者脸上欲哭无泪,心里慌得一批!
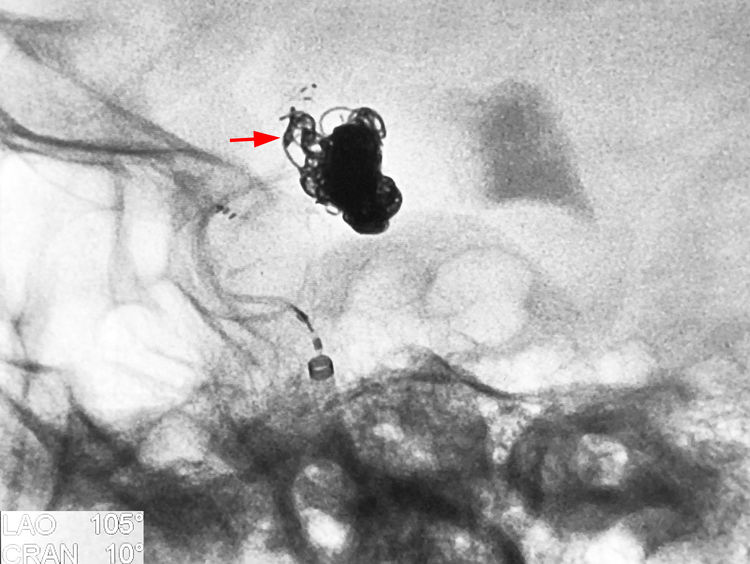
回收该枚弹簧圈,手推造影,终于不见造影剂外溢了!余心稍慰!
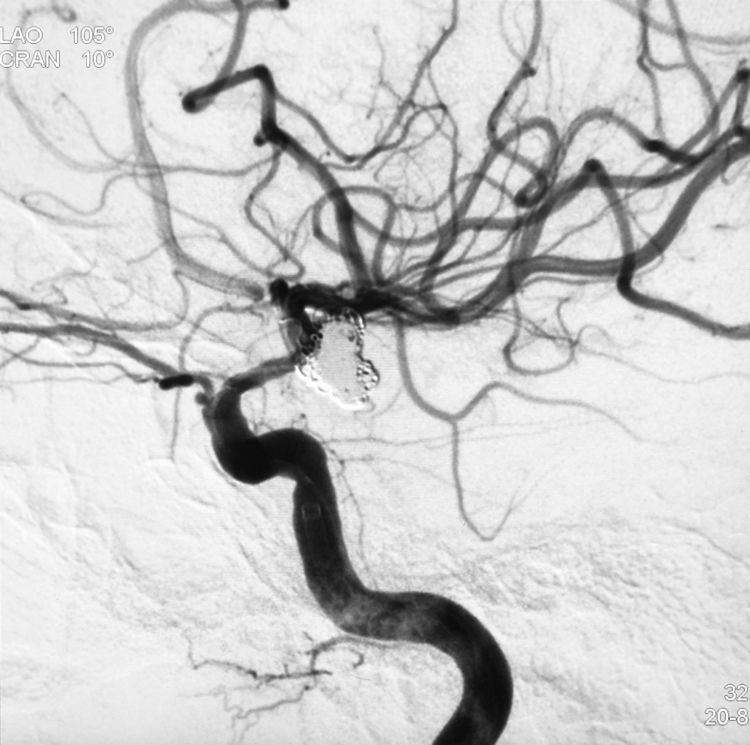
仍不敢怠慢!S头管完成使命撤离,经C头管再填入最后1枚弹簧圈(QC-2-6-3D)收尾,工作位造影示动脉瘤完全闭塞,载瘤动脉畅通:
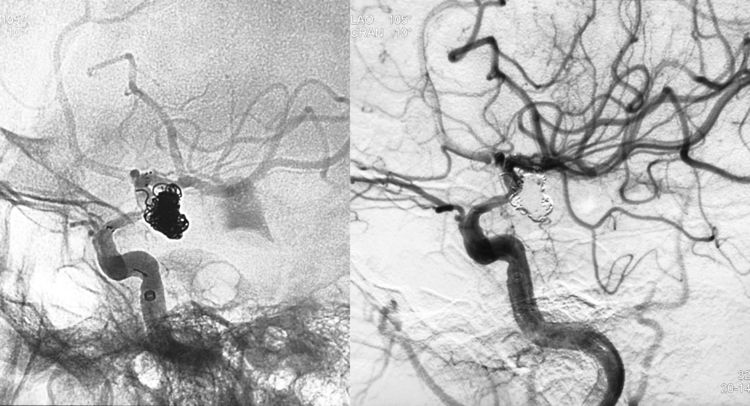
术后右颈内动脉正/侧/右斜位造影示动脉瘤完全闭塞,载瘤动脉畅通;蒙片上红箭所指为突入蛛网膜下腔的弹簧圈:
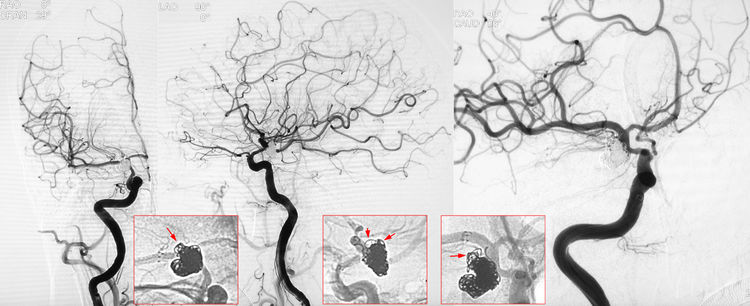
术后即刻XperCT可见蛛网膜下腔广泛高密度,触目惊心:
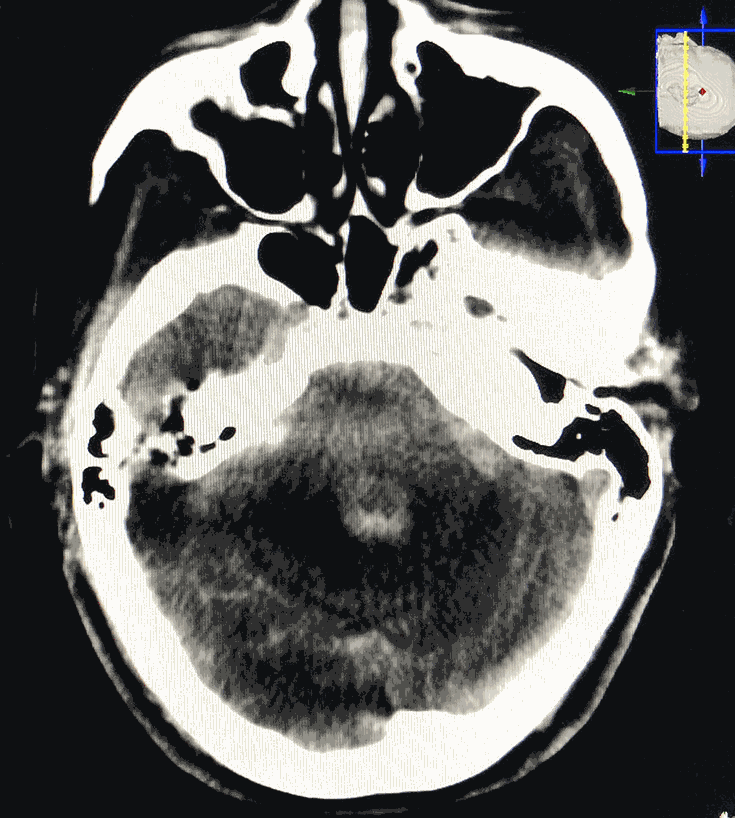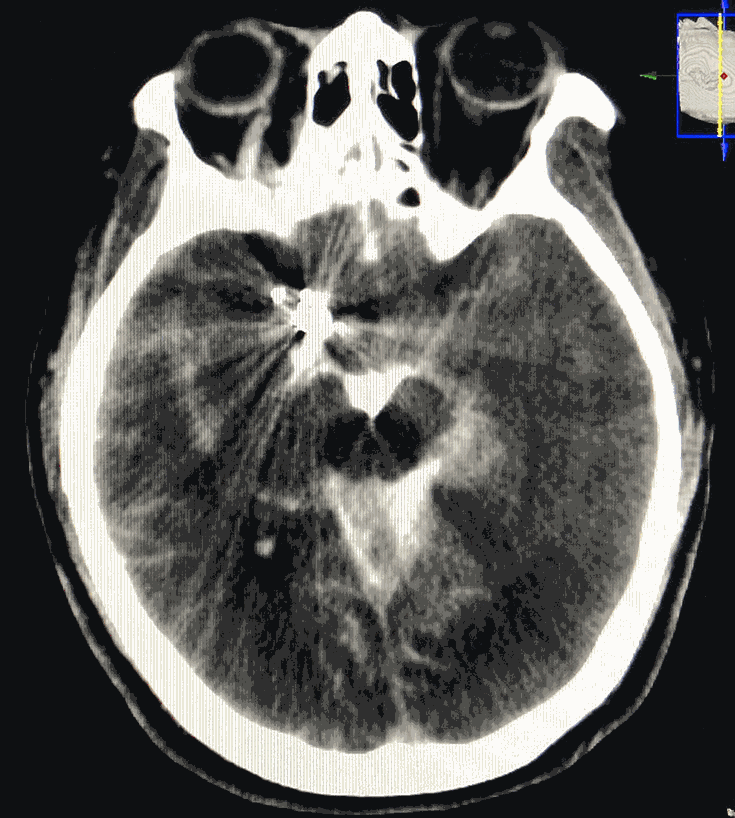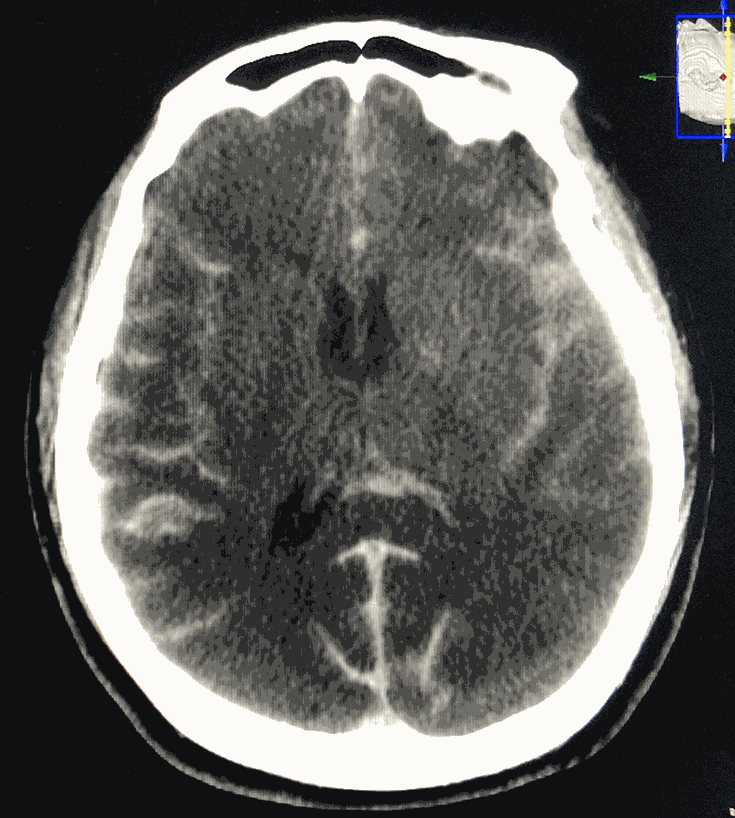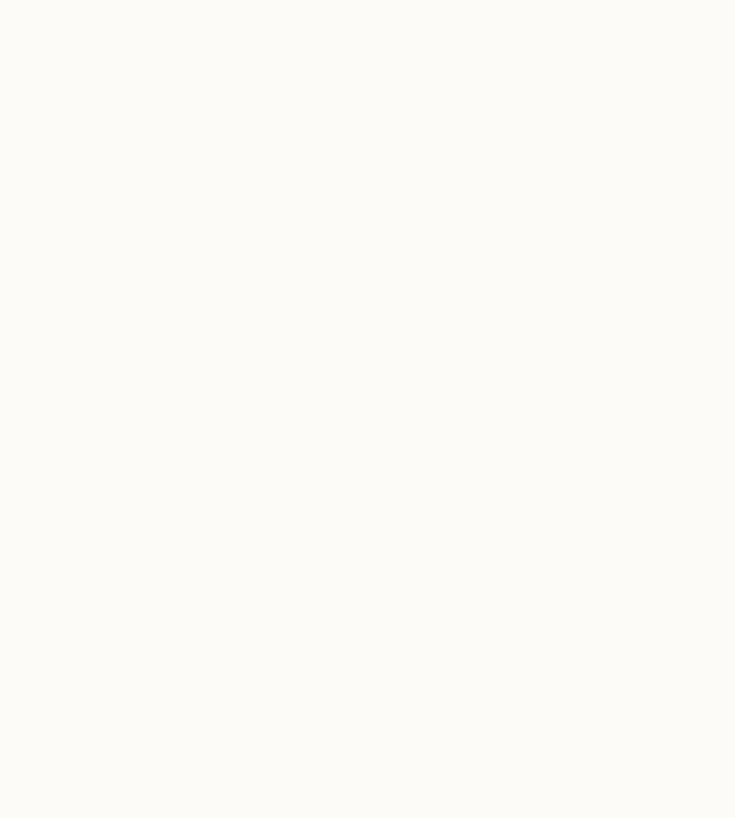
术后患者麻醉复苏顺利,自述轻度头痛,四肢活动好。次日复查脑CT示出血(很大成分是漏入蛛网膜下腔的造影剂)明显吸收。总算松了口气!
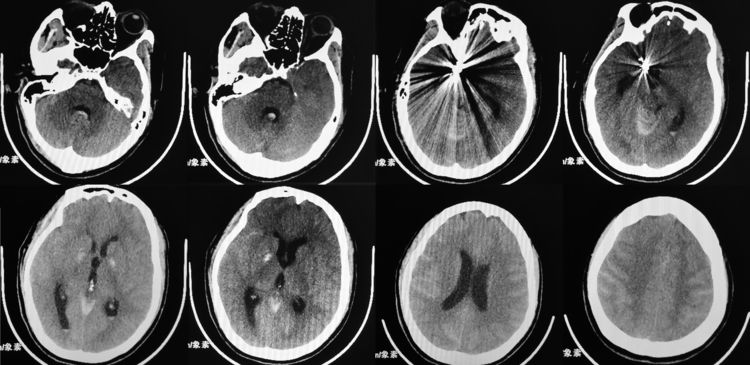
讨论
该瘤为呈生姜状分叶的宽颈动脉瘤,为三微导管(支架导管+双微管)技术的标准适应症,其技术要点为:在支架保护下,利用双微导管头端的不同指向,分区栓塞瘤腔的不同分叶(详见第十回)。形态不规则本身就是动脉瘤栓塞术中破裂的高危因素,动脉瘤越是面目狰狞,我们越是不要吝啬复杂技术的使用,因为多微导管多次超选所带来的术中破裂的风险要远小于瘤腔内弹簧圈分布不良形成“死区(Dead space)”所带来的术后破裂的风险。所谓“死区”,又称“隔间(Compartment)”,指弹簧圈无法进入但造影剂能够进入的残腔,按改良Raymond-Roy闭塞分级属于预后最差的Ⅲb级(详见第二十五回),即便术后短期侥幸不破,从长远看也是复发扩大的高危因素。
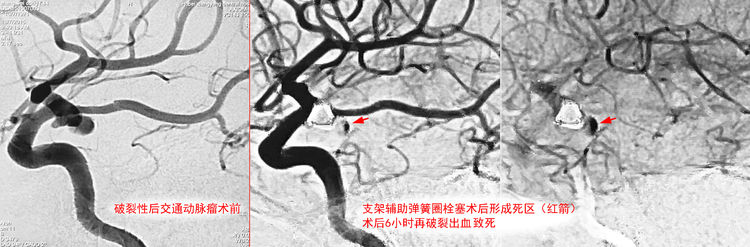
然而,人算不如天算,墨菲定律说“怕什么来什么”,有时候灾难就是那么防不胜防、猝不及防!肇事弹簧圈(SEDC 10-3-10-2D)为总体送入瘤腔的第5枚弹簧圈,也是经S头管送入上叶的第2枚弹簧圈,从输送该枚弹簧圈的路图视频看,弹簧圈如崂山道士正闲庭信步毫无征兆就穿“墙”而出,事实上当时术者手头上根本没感受到任何输送阻力和随后的突破感。头5枚弹簧圈都是国产维心电解脱弹簧圈,该种弹簧圈解脱需要耗时十几秒;发生IPR后马上换用机械解脱的ev3弹簧圈,掰断推杆尾部、一拽内丝即解脱,时间就是生命在此刻体现得淋漓尽致!当徒手压颈配合快速填塞仍未成功止血时,我们想到了比球囊封堵更快捷的一招——弹簧圈临时封堵,即于载瘤动脉内塞一枚直径为3或4 mm的长弹簧圈挡住瘤颈,希望配合压颈能使破口血栓形成而止血,止血成功后即撤出该枚弹簧圈。该瘤共计消耗14枚弹簧圈,发生IPR后耗费8枚弹簧圈(包括那枚撤出的封堵弹簧圈,但不包括止血成功后补填的最后一枚弹簧圈)才成功止血,说患者在鬼门关逛了一圈毫不夸张。
屋漏偏逢连夜雨,船迟又遇打头风,飞来横祸莫慌乱,竭力止损分秒争。弹簧圈就是女娲补天的彩石,就是大禹治水的息壤,愿诸君潮平岸阔时一帆风顺,逆水行舟时力挽狂澜!





