原文:
Predictive Factors of Surgical Outcome in Frontal Lobe Epilepsy Explored with Stereoelectroencephalography
原文作者:
Francesca Bonini, MD-PhD1,2 Aileen McGonigal, MD1,2 Didier Scavarda, MD-PhD3 Romain Carron, MD-PhD4 Jean Régis, MD-PhD4 Henry Dufour, MD-PhD5 Jean-Claude Péragut, MD-PhD4 Virginie Laguitton6 Nathalie Villeneuve, MD6,7 Patrick Chauvel, MD-PhD1,2 Bernard Giusiano, MD-PhD2 Agnès Trébuchon, MD-PhD1,2 Fabrice Bartolomei, MD-PhD1,2 作者单位:
1. APHM, Timone Hospital, Clinical Neurophysiology and Epileptology Department, Marseille, France; 2. Aix-Mar-seille Université, Institut de Neuroscience des Systèmes, INSERMUMR_S 1106, Marseille, France; 3. APHM, Timone Hospital, Paediatric Neurosurgery Department, Marseille, France; 4. APHM, Timone Hospital, Functional and Stereotactical Neurosurgery Department, Marseille, France; 5. APHM, Timone Hospital, Neurosurgery Department, Marseille, France; 6. Hôpital Henri Gastaut, Marseille, France; 7. Service de Neuropédiatrie, Assistance Publique des Hôpitaux de Marseille, Marseille, France.
编译:
卫永旭
审校:
赵卫国
1
评 论
额叶难治性癫痫难以定位,具有挑战性,尤其是对影像学阴性的病例,额叶切除术后会导致较低的癫痫缓解率。大量脑组织的存在、较多的功能区以及与其他脑区具有高度联络等,这可能是额叶手术较颞叶手术的预后较差的原因。立体定位脑电图(Stereo-electroencephalography,SEEG)是一种有效且安全的侵入性监测方法,可应用于额叶癫痫中,它可以更明确的界定致痫灶的解剖边界。SEEG基于解剖-电生理-临床的相关性和癫痫活动的三维时空概念,因此能够提供最佳的额叶致痫灶区域,且最终可以改善高难度病人术后癫痫的发作情况。
如本文所述,评估术后癫痫缓解的可能性并确定预后因素对于选择癫痫手术病人、推动复杂的决策过程(从术前评估到确定皮质切除术的范围)至关重要。尽管本研究是回顾性研究,但该研究也同时证明SEEG在非病灶性癫痫和局灶性额叶病变癫痫中可能都十分有效,因为完全切除根据SEEG确定的致痫灶与更好的预后密切相关。最后,我表示十分赞扬本文作者的相关工作。
在癫痫起始位置不清或紧靠功能区的手术病例中,立体定位脑电图(Stereo-electroencephalography,SEEG)是调整及确定切除范围的重要工具。这项研究的作者分析了42例因额叶癫痫而接受手术的患者,其中大多数患者接受了SEEG检查,以确定良好预后的预测指标。研究发现,术后约半数患者获得长期的癫痫完全缓解,大多数复发发生在术后12个月之内。统计分析表明,“完全切除由SEEG定义的致痫灶”与预后相关性最大,此外,皮质发育异常和局灶性EZ也与预后有关。他们认为SEEG在这些病人之中具有实用性。
这项研究的结果与以前的许多报道一致,认为切除范围与EZ的局灶性是术后癫痫发作缓解的重要预测因素。不出所料,在大多数病人中,EZ不完全切除(推测因为临近功能区)导致了癫痫复发,此队列中仅有1例例外。MRI阴性病例不一定与预后差有关,因为即使在没有可见病变的情况下,SEEG也能够识别致痫灶,这也是SEEG通常用于阴性病例的原因。虽然本研究并非完全新颖,但这些观察结果证实了SEEG能够识别致痫灶,可辅助拟定手术计划。
Jonathan P. Miller
Cleveland, Ohio
![]()
手术切除痫灶被公认为是治疗耐药性癫痫的行之有效的方法[1,2]。额叶癫痫(frontal lobe epilepsy,FLE)约占所有需要手术治疗致痫灶的6%到30%,是仅次于颞叶癫痫(temporal lobe epilepsy,TLE)以外的第二大常见的部分性癫痫[3-7]。然而,额叶癫痫的手术效果常常不尽人意,长期治疗的成功率也变化不定。在不同的病例系列研究中,癫痫发作的好转率为20.0%到77.8%不等,大多数最新研究报告表明术后癫痫缓解率约为50%[5,8-12]。术后癫痫复发的原因以及潜在的预后指标均尚不明确。因此,评估癫痫缓解的可能性并确定预后因素对于选择手术患者、评估手术指证、制定手术决策等至关重要。
我们研究了一组接受手术切除的FLE患者的长期预后,本队列中的大多数病例进行了颅内立体定位脑电图(stereoelectroencephalography,SEEG)记录。我们采用了联合条件推断程序的单因素和多因素的统计分析方法,用以研究可能的预测指标。条件推断程序可以评估癫痫发作随时间推移的复发情况以及预测指标的稳定性、数据之间的相关性和相互作用。
方 法
患者选择
我们回顾了在法国马赛Timone医院的癫痫病房中进行评估的、在2000年至2013年接受了切除性FLE手术的耐药性FLE患者。大多数患者接受了颅内EEG的术前评估。本研究的排除标准为:半球切开术、胼胝体切开术、放射治疗和随访时间≤6月。表1总结了本队列的临床表现、放射学、电生理学和组织病理学等数据。
术前评估
在42名患者中,共有25例患者接受了术前和术后的神经心理学测试。旨在通过全面的标准化神经心理学测试,评估其智力和记忆力(即时和延迟的语言和/或视觉记忆)。临床用于评估智力的标准测量方法是韦氏智力量表;6~16岁的患者使用韦氏儿童智力量表(第四版),16岁以上患者使用韦氏成人智力量表(第三版)(Wechsler,D. 2005;Wechsler,D. 2000)。语言和/或视觉记忆力及注意力/工作记忆使用韦氏记忆量表进行评估,16岁以上患者使用韦氏记忆量表III,6~16岁使用儿童记忆量表(Wechsler,D. 2001;Wechsler,D. 2006)。
手术和术后管理
所有患者均接受了单侧额叶手术,包括病灶切除术、额叶次全切除术或额叶切除术。根据解剖学标志将手术切除区域分为运动前区、额前区、运动前+额前及额颞区(当病灶延伸至颞叶前部时)。切除的组织标本进行组织病理学诊断。手术后,患者在神经外科或重症监护室接受管理并记录术后的急性癫痫发作情况。根据能够识别EZ的SEEG标准,将EZ手术分为完全切除或不完全切除。完全切除的定义是“颅内电极覆盖EZ的脑皮质全部切除”,而如果未能切除所有属于EZ的脑皮质,则定义为不完全切除。此外,在致痫灶为明确局灶病变的情况下,完全切除的定义同时包括“基于病理数据的完整病灶的切除”,在患者MRI显示致痫灶的情况下,完全切除则需根据术后MRI进行判断。EZ切除不完全的可能原因包括为了保留功能区皮质(即初级运动皮质和Broca区)、减少术后神经功能损伤而进行的局部切除、对侧皮层受累、超出额叶或颞叶前部的远距致痫灶以及根据组织病理学分析,在切除的皮层组织边界仍存在残留的病理组织和/或在MRI上可见的病变残留。
结局与随访
为了评估癫痫发作相关结局,术后6月及此后每年一次(或根据临床医生的指示)进行随访。患者被分为癫痫完全缓解(按Engel class IA级定义)或癫痫未完全缓解[11]。术后首次癫痫发作的时间(对存在术后急性癫痫发作患者记录在术后一周之后的第一次发作)被视为复发时间,将被记录下来并用于Kaplan-Meier分析。
统计分析
本研究采用单因素和多因素分析研究结局的预测指标,对每个变量均进行了描述性统计分析。为比较术后6月至术后10年癫痫完全缓解和癫痫未完全缓解患者的差异,我们采用了Wilcoxon秩和检验、χ²检验和Fisher精确检验作为初步分析方法。我们计算了每个患者术前和术后的神经心理学测试得分的个体差异,并且使用Wilcoxon秩和检验在癫痫完全缓解组和癫痫未完全缓解组进行了组间对比。
单因素分析中显著水平为5%的变量被输入至多重对应分析中(multiple correspondence analysis,MCA)。MCA方法是将多维数据-每个变量为一维-投影到二维(或更大)空间中,并探索数据的特征[12]。特征值矩阵的确定是为了发现在析因分析中稳定性更高的变量组合,并且解释数据中最大比例的变异性。因此能够识别与不同人群(即无癫痫发作的患者)更紧密相关的变量。MCA方法可将与某组强相关的条件进行可视化表现,以帮助确认变量之间的关联或相似性,该方法适用于基于人群的相关研究[13]。
为了发现结局预测指标,我们将单因素分析中显著水平为10%的变量输入到生存多因素回归分析中(Andersen-Gill counting process model)[14]。统计学显著性设置为5%。该方法旨在探讨多个变量对可能复发结局的影响,并且同时考虑到两个或多个变量之间的关系和可能的相关性。
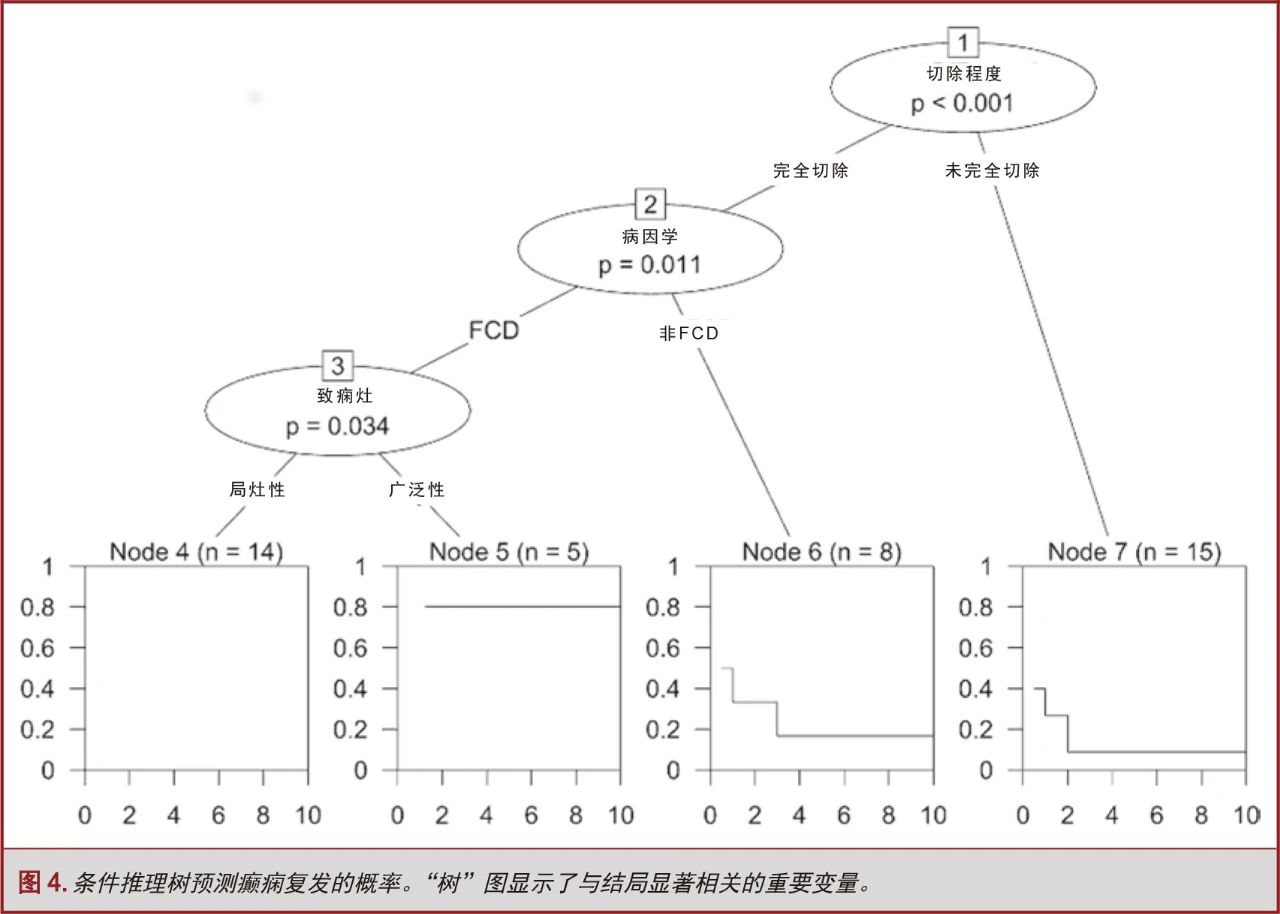
最后,进行了条件推理树分析,以识别易发生癫痫复发的患者亚群。条件推理树是一种分析数据的监督分类法,用于分析通过基于排列的显著性检验来选择协变量的数据,从而避免传统的决策树算法中存在的潜在偏差[15]。结果以“树 ”的形式呈现,显示了显著变量、最终组的层次以及二分类后响应值的阈值。
本研究使用R软件进行统计(2.13.1版;R Core Development Team,2013)。
结 果
患者特征
在接受癫痫手术的54例FLE患者中,有42例(其中28名女性)符合纳入标准,被纳入本研究。癫痫发作的平均年龄为7岁(±6岁,中位数5),手术时的平均年龄为23.4岁(±12.3岁,中位数23),手术时的平均癫痫持续时间为16.4年(±10.7年,中位数15)。38例(90%)患者在手术前接受了SEEG检查,仅有4例患者在没有进行SEEG的情况下进行了致痫灶切除术(2例因年纪较小,2例因患者拒绝侵入性检查,但患者MRI均提示局灶病变)。
18名患者(43%)的MRI表现正常。与接受1.5 T MRI的患者相比,接受3 T MRI的患者没有更多的阳性发现。MRI显示局灶病变的病例仅局限在额叶病变(13例,31%)或额叶病变伴额外延展(11例,26%)。
除5例均具有MRI病变的患者外,其余所有患者均进行了组织病理学检查。
通过组织病理学和MRI结合判断病因,25例患者(59.5%)为局灶性皮质发育不良(focal cortical dysplasia,FCD)(FCD IIb21例,FCD Ib4例;MRI正常11例),7例为隐源性(16.7%,MRI表现正常和/或MRI表现正常伴有轻度胶质增生),以及其他病因患者共10例(24%),包括:脑炎2例,结节性硬化症2例,因外伤或卒中引起的脑软化3例,血管畸形2例以及其他皮质发育畸形1例。患者的临床特征总结可见于表1。
总体复发率
平均随访时间为4.6年(±2.7年,中位数 4.5年,范围0.5~10年)。在最后一次随访时,有24例患者无癫痫复发(57.1%),剩余18例患者癫痫复发并且此后未缓解(42.9%)。在无癫痫复发组中,有2名患者表现为发作逐渐缓解(他们的癫痫发作逐渐减轻,在1年和1.5年随访时停止,此后随访期分别为10年和10.5年内无复发);另有1例患者因突然停止使用抗癫痫药导致癫痫复发,并在恢复使用抗癫痫药后停止。尽管如此,为了评估纵向结局变化并探讨变量随时间变化对结局的影响,以上3名患者的复发情况也纳入了进一步的统计分析。
表2总结了在术后6个月和术后1~5年的癫痫发作结局,以Engel标准进行评估。大多数癫痫复发(共17例,包括1名症状逐渐缓解的患者)发生在术后第一年。在4名未行SEEG的患者中,2名在参与研究结束时无癫痫发作(分别为0.5、2.5年),2名参与研究结束时(分别为2和1.5年)有癫痫复发。
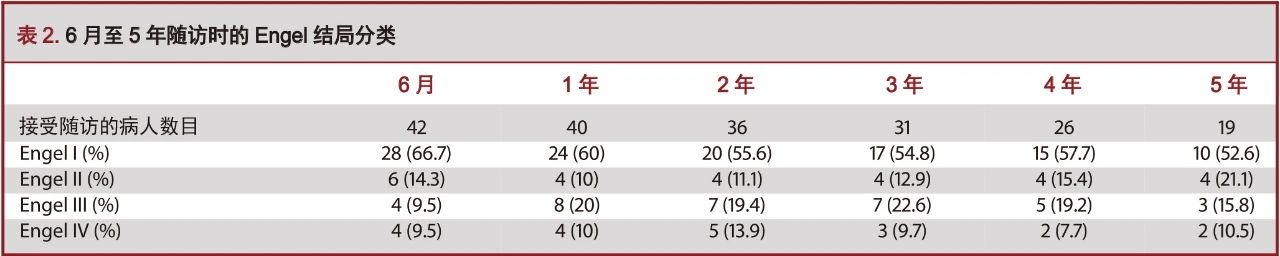
Kaplan-Meier生存分析显示维持Engel I级中的可能性随术后时间而变化(图1)。在术后6月时无癫痫发作率为67%[95%置信区间(confidence interval,CI):54-83],在1年时降至59%(95%CI:46-76),在2年时降至53%(95%CI:40-71),3年时降至50%(95%CI:36-68),5年及以后降至为46%(95%CI:32-66)。癫痫复发的中位时间为36月。
神经心理学结局
与癫痫复发患者相比,Engel I级患者的术后总体智商分数(P=0.029)及总体语言智商分数(P=0.017)较高。然而,在同一患者的术前术后对比中,操作智商及工作记忆测试没有显著差异。
结局预测指标
单因素分析
表1和表3给出了分类变量的单因素分析结果。出于统计学目的,MRI检查结局被分为两类进行比较:正常MRI与病变MRI;又被分为伴有额外延伸的MRI和无额外延伸的MRI(正常或病变)。同样,病因被分为FCD、隐源性、其他;此外又分为FCD与非FCD。
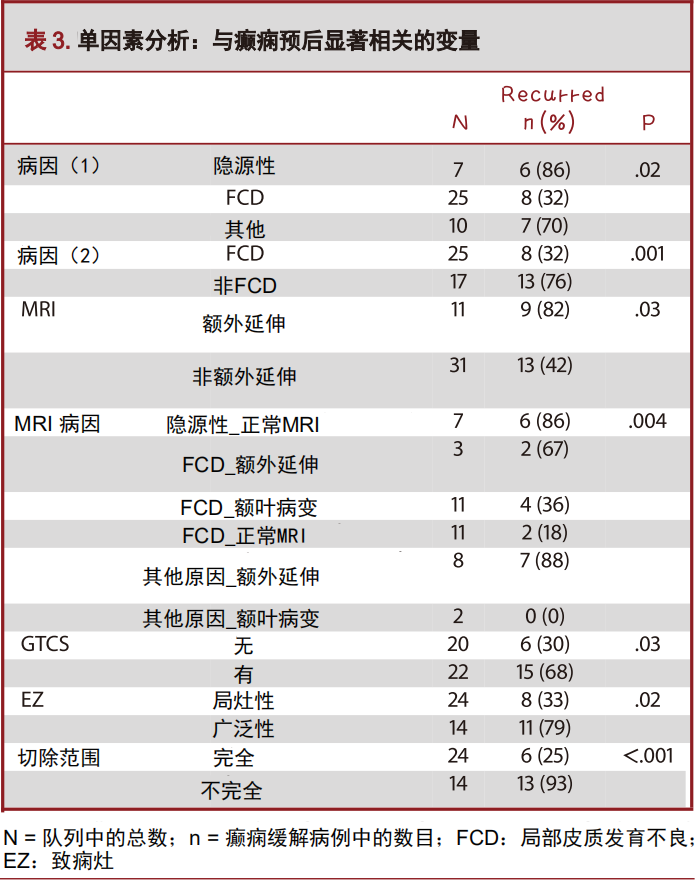
与癫痫复发显著相关的变量(P<0.05)包括“EZ切除不完全”、“病因学为隐源性和非FCD”、“MRI局灶性病变并向额叶外延伸”及根据SEEG定义的“广泛性EZ”。与MRI正常的患者相比,MRI病变的患者结局无明显差异。计算磁共振场强对结局的影响,我们发现接受3 T MRI的患者与接受1.5 T MRI的患者结局没有差异。将病因学与MRI检查结果相结合,我们发现最差的结局一方面与“正常或非特异性组织病理学发现+正常MRI”相关,另一方面与“非FCD病因+MRI病灶伴额外延伸”相关。
本研究所纳入的连续变量均与手术结局无显著相关(即癫痫发作起始年龄、手术年龄和癫痫持续时间)(P>0.1)。
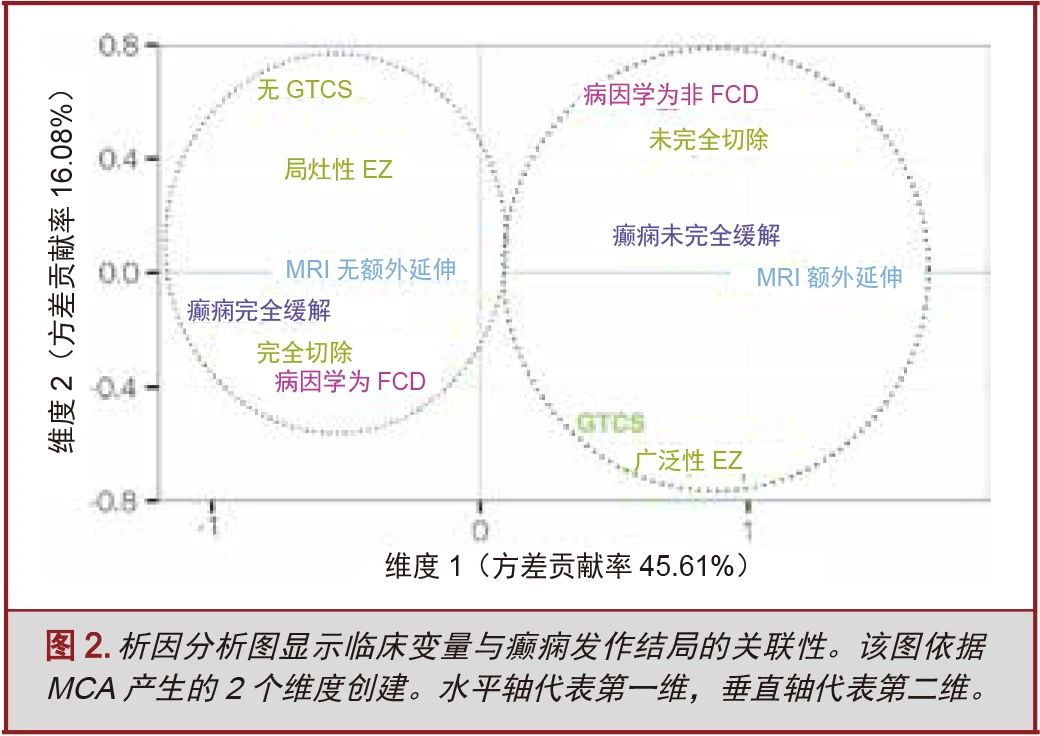
多元对应分析
单因素分析中P<0.05的变量被纳入MCA分析。出于精简原则,由于将病因学分为三类统计所得P值较低,最终MCA分析中仅采取“FCD与非FCD”作为病因分类。此外,MCA中未纳入病因学/MRI综合变量。
结果显示,析因计划中的前两个维度解释了变异的61.7%。这表明,所得的二维图能够可靠地表现5维实际,其中数字5是所考虑变量的数量。变量与癫痫完全缓解组或癫痫未完全缓解组的接近程度表明每个组更可能出现的特征(图2)。析因计划阐明了与各组相关的特征,并有力的描述了癫痫发作未缓解组的病例特征:EZ切除不完全、病因学为非FCD、广泛的EZ、MRI病灶伴有额外延伸及表现出全面性强直阵挛发作(generalized tonic–clonic seizure,GTCS)。相反,与癫痫完全缓解组相关的变量包括:EZ完全切除,病因学为FCD,局灶性EZ,MRI非额外延伸性病变以及无GTCS表现。
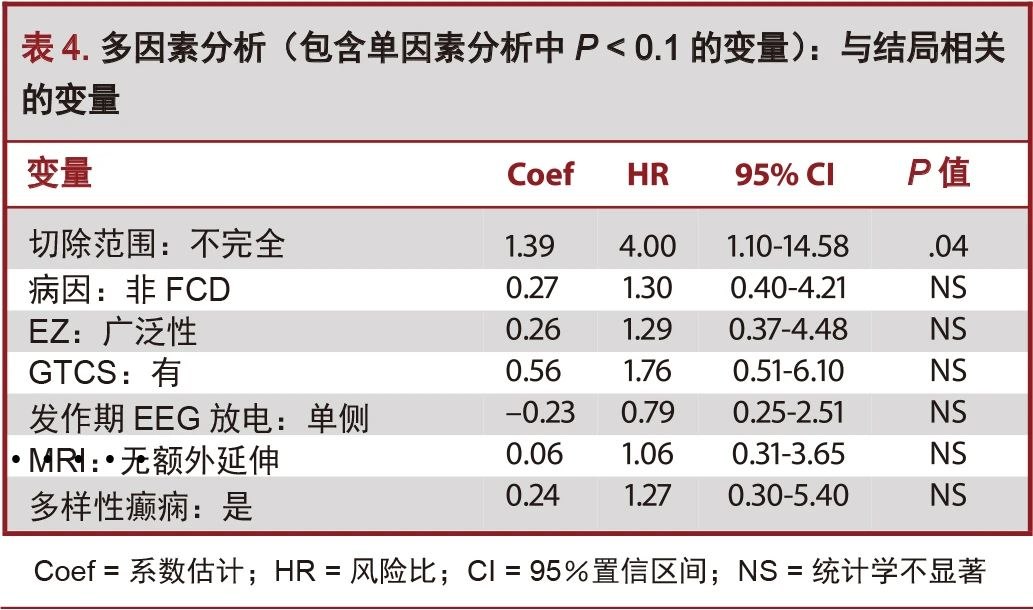
多因素分析
表4中总结了应用Andersen-Gill计数过程模型后的多因素分析结果。结果显示,变量“切除范围”为结局的独立预测因子(P=0.04),“不完全切除”的风险比约为4(β=1.39,P<0.05,eβ=3.9998,CI 95%:1.097-14.582),意味着不完全切除由SEEG定义的EZ会导致癫痫复发的风险是完全切除的4倍。
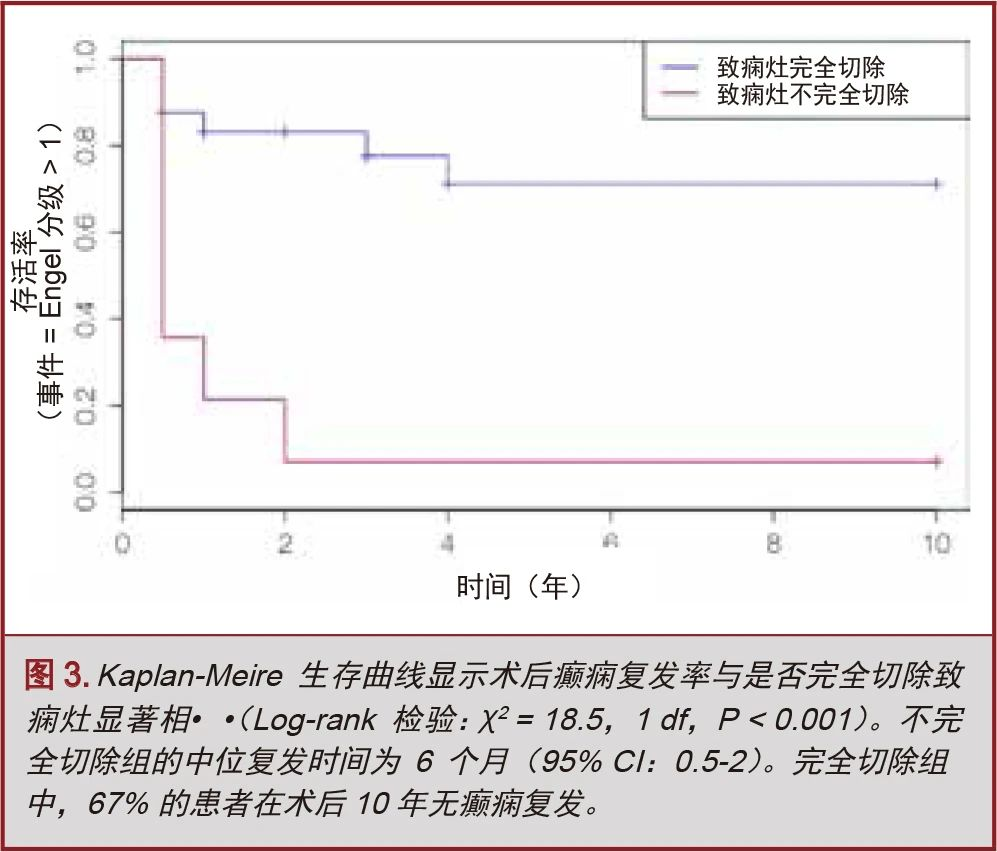
Kaplan-Meier生存分析显示,不完全切除EZ的患者预后相对较差(P<0.001),其中65%(CI:18-72)的患者术后6个月内复发(图3)。
条件推理树
递归分类算法(图4)确认了“切除范围”与结局显著相关的最重要的变量(第一节)。其次,在完全切除的患者中,病因学与预后相关(左分支):非FCD病因与癫痫复发显著相关。第三,病因学为FCD的病人中,局灶性EZ能够预测癫痫缓解,而广泛性EZ则能预测癫痫复发。
讨 论
本研究旨在调查FLE的术后结局,并使用不同的统计方法识别癫痫复发的潜在预测因素,本研究具有以下优势:(1)采用单因素分析选择最相关的变量,(2)使用MCA明确与预后相关的人群结构(3)应用生存多元回归分析以得出该结构的重要部分,以及(4)通过条件推断树方法提炼该结论。
结果显示,57.1%的患者在最后一次随访时无癫痫发作,长期(10年)随访中良好结局的约占46%。大多数复发发生于术后2年内。2年后,长期维持良好结局的可能性非常高。
MCA区分出了与良好预后相关的变量的稳定组合,有助于识别最适合手术的患者:正常MRI、或病变局限于额叶、局灶性EZ、完全切除EZ、病因学为FCD以及没有GTCS表现等。
多因素和条件推断程序表明,“完全切除由SEEG定义的EZ”,是良好预后的主要预测指标。此外,在EZ完全切除的患者中,病因学为FCD可预测术后癫痫缓解;并且,在病因学为FCD的患者中,局灶性EZ与预后良好相关。本队列中,MRI阴性的患者与MRI显示病变的患者有相同的获得良好预后的机会。
总体而言,目前的手术成功率与以往研究和最近的荟萃分析[5]所报道的成功率相当,甚至略有提高,这表明通过SEEG评估的FLE手术的长期成功率接近于TLE[16]。事实上,近期报道称TLE手术后长期(5-15年)癫痫缓解度根据病理情况从37%到63%不等[16-18]。
我们的研究表明,随着时间的推移,结局恶化,这一点与TLE手术后的结果相同[17-18]。
有关FLE手术的一系列研究中所报道的转归率和预后指标有很大的差异[5]。这可能是由于不同的统计方法、神经影像技术的发展、选择偏倚或是对某些变量的评估不准确(如切除致痫灶的范围)所导致的。事实上,在一些研究中,神经影像学病变的完全切除与较高的手术成功率相关[19-23]。与此对应的是,MRI上无可见病变常被认为是预后的阴性预测指标[5,20,24-28]。本研究中,我们通过SEEG为标准定义“完整切除致痫灶”,迄今为止,完整切除SEEG定义的致痫灶是癫痫发作结局的主要预测指标,本研究证实了它是完全缓解癫痫的必要条件[8]。此外,我们发现MRI正常患者和MRI显示病变的患者结局没有差异,这与之前基于SEEG研究的结局一致[29],但与其他系列研究相反[20,28],表明SEEG判断致痫灶在MRI阴性和阳性病例中同样有效[29]。
与我们主要以SEEG的人群为主要研究相比,大多数研究FLE长期预后的序列都采用无创监测或在约半数的接受皮质切除术病人中使用硬膜下电极进行监测[4,20,24-27,30-34]在这些采用硬膜下监测的系列中,MRI阴性率从0%到46%不等(平均39%[4,20,24-26,30-32,34,35])。在大多数癫痫中心,使用硬膜下电极是颅内EEG监测的传统选择,包括对于MRI阴性病例的评估[20,24,30-32,35]。直到最近,SEEG几乎仅在法国和意大利使用。在过去的几年中,国际上逐渐认识到了SEEG作为术前评估的潜在工具、特别是对于颞外和MRI阴性病例的价值,并且世界范围内使用SEEG的中心迅速增加。例如,克利夫兰医疗中心现在将SEEG优先作为大部分病例首选的评估方法,尤其是对于“非病变MRI且怀疑额叶癫痫”的病例[36]。国际抗癫痫联合会工作组在其最新报告中评估了侵入性脑电图记录的不同方式,讨论了硬膜下电极在单侧大面积监测中的作用,因其可以覆盖广泛的皮质脑回表面[37]。另一方面,作者建议采用SEEG进行双侧研究,或对较深的靶点进行研究,例如扣带状皮层、眶额皮层、岛状皮层及近颞叶结构等[37,38]。这些结构与前额叶皮层具有强的解剖学功能上的联系,因此在研究FLE的EZ网络时尤为重要。虽然侵入性脑电监测更常用于MRI阴性的颞外癫痫中,但实际上无论对于MRI阴性或阳性的病例,都建议采用侵入性监测手段[37]。除少数例外[24,30],大多数FLE手术队列并未系统性使用颅内脑电监测;然而,这类无颅内脑电监测的病例系列通常都由影像学可见病变的病例组成。相反,我们在临床工作中,在有明确指征的情况下,无论MRI阴性或阳性的病例都会常规使用SEEG,并且所得到的预后与其他报道相比结果相似,甚至更好。
使用脑内电极可以在没有可见病变的情况下定位EZ并进行手术切除。此外,它可以最大程度地减少影像学可见病灶以外的EZ不完全切除的可能性,因为致痫灶实际上能够延伸到影像学显示病灶以外并且形成一个远距离甚至双侧受累的大型致痫网络[9,39]。
与其他研究一致,我们发现在MRI阴性患者中FCD的发生率相对较高(占FCD患者的40%)[9,21,29,40-42]。由此,相对于其他病因,FCD在EZ完全切除的病例中是一个良好的预后指标,这一点也与既往的SEEG研究一致[29,43]。此外,我们的研究认为EZ的特征(即局灶性还是广泛性)能够预测手术结果。双侧受累和远距离额外皮层受累是EZ切除不完全的重要原因。由于EZ不能完全切除的另一个主要原因是为了保留功能区,SEEG一方面可以估这种功能区是否受累,另一方面可以预测手术失败并在必要时指导姑息手术[43]。
本研究旨在探索预后指标,以指导复杂的手术决策过程。SEEG对于FLE患者是否适合癫痫手术的评估似乎极为有效。当然,其有效性取决于一些条件,例如患者的选择、电极植入的策略以及团队的专业知识,这可能有助于解释在不同队列研究中存在结果的差异[44]。本研究中,“完整切除由SEEG定义的EZ”是最强有效的癫痫缓解预测指标,对于MRI阴性和阳性均如此。诚然,是否能完全切除EZ也取决于EZ是否与功能区重叠,EZ延伸至中央区皮层已被确认为是手术不良预后的预测因素[45]。
结 论
参考文献












