美国马萨诸塞州波士顿哈佛医学院Beth Israel Deaconess医疗中心神经外科的Georgios A. Maragkos等,回顾性纳入该医疗中心在10年期间行首次L4-L5节段融合术的131例患者,分析L4-L5经后外侧椎弓根螺钉固定联合或不联合后路椎间融合术后发生ASD的风险因素以及其头端和尾端椎体ASD发生率的差异。结果发表于2020年6月的《Neurosurgery》杂志。
——摘自文章章节
【Ref: Maragkos GA, et al. Neurosurgery. 2020 Jun 1;86(6):835-842. doi: 10.1093/neuros/nyz241.】
对腰椎的各种退行性疾病进行手术时,考虑到腰椎的不稳定性或严重的症状性退行变,通常需要脊柱融合。腰椎融合术的主要目的是缓解症状和稳定节段。椎弓根螺钉固定后外侧融合(posterolateral fusion,PLF)是成熟的腰椎融合技术,具有良好的临床效果,其融合率、畸形矫正和早期稳定性都比较满意。加用后路腰椎椎体间融合术(posterior lumbar interbody fusion,PLIF), 可使椎体保持分开,神经结构得到动态减压。然而,腰椎融合引起相邻脊柱节段所受的应力发生改变,融合的制动致使相邻节段的活动增加,加速退行变,即引起相邻节段疾病(adjacent segment disease,ASD)。ASD与腰椎融合术后长期预后不良和再次手术相关,已在生物力学、放射学和临床研究中证实。L4-L5与L5-S1相邻,但L5-S1节段的生物力学与腰椎其余节段不同,为防止ASD融合该节段的阈值可能较低。美国马萨诸塞州波士顿哈佛医学院Beth Israel Deaconess医疗中心神经外科的Georgios A. Maragkos等,回顾性纳入该医疗中心在10年期间行首次L4-L5节段融合术的131例患者,分析L4-L5经后外侧椎弓根螺钉固定联合或不联合后路椎间融合术后发生ASD的风险因素以及其头端和尾端椎体ASD发生率的差异。结果发表于2020年6月的《Neurosurgery》杂志。
131例患者中,需要再次手术的ASD患者33例(25.2%)。24例(18.3%)出现头端(L3-L4)ASD,3例(2.3%)出现尾端(L5-S1)ASD,6例(4.6%)出现两端ASD。尾端ASD的发生率明显低于头端ASD(P<0.001)。多变量逻辑回归分析ASD再手术的相关因素发现,融合结构外节段减压(比值OR=2.68,P=0.039)、女性(OR=3.55,P=0.011)与较高的ASD发生率相关,而年龄越大ASD发生率越低(OR=0.95,P=0.011)(图1)。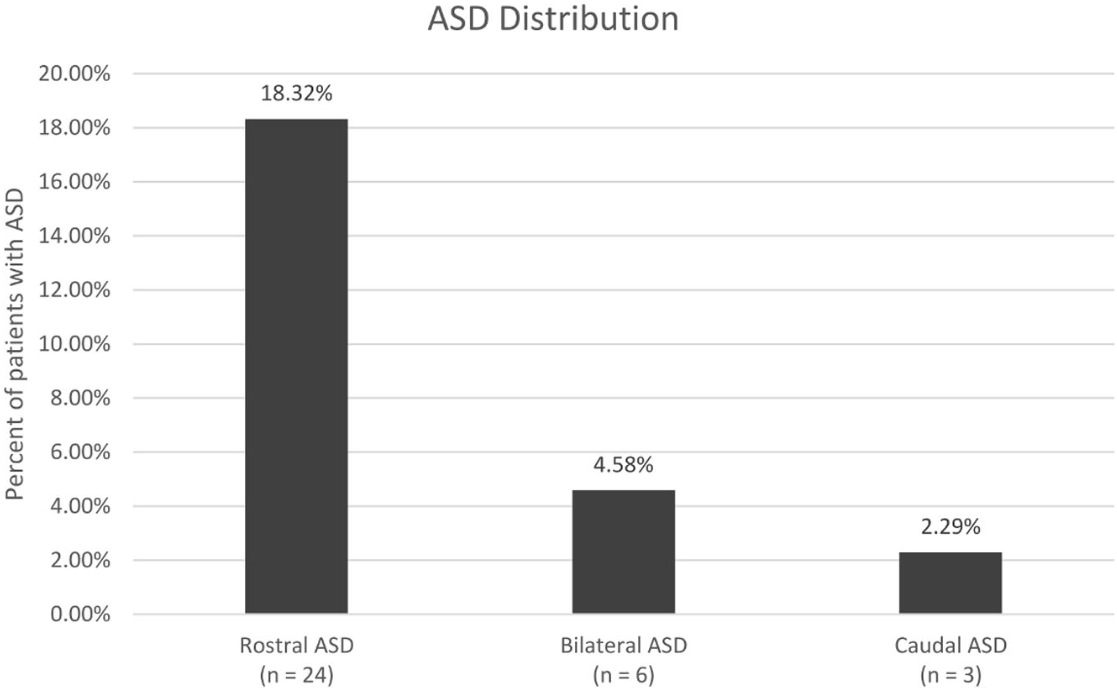
图1. L4-L5后路腰椎融合术后相邻节段疾病的分布。头端(L3-L4节段)ASD 24例、尾端(L5-S1节段)ASD 3例、两端(L3-L4和L5-S1)ASD 6例;差异具有统计学意义。研究者认为,施行L4-L5节段后路融合手术时,应避免在无临床指征的情况下将融合延至L5-S1节段,因为L5-S1节段的ASD发生率相当低,同时牢记L3-L4节段很可能在将来发生ASD。

声明:脑医汇旗下神外资讯、神介资讯、脑医咨询所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。







