提示
“浙二神外周刊”不定期接收外院投稿,审核后发表。欢迎各专业同道联系我们,分享精彩病例、研究热点或前沿资讯。投稿请联系:shishi74@163.com
前言
浙医二院神经外科神经内镜工作由上世纪九十年代科室创始人之一的陶祥洛教授及刘伟国教授首先开展,是国内较早开展神经内镜工作的单位之一。目前亚专科由吴群主任医师牵头,以及洪远主任医师和闫伟副主任医师为骨干的团队,主要从事以颅底内镜为主的神经内镜工作。团队骨干都有包括匹茨堡大学及UCLA等国外进修学习的经历,经过十余年的发展,积累了较丰富的经验,取得了丰硕成果。自257期开始系列报道科室神经内镜亚专业组的相关病例,与同道共享。
病史简介
患者女性,60岁,因“发现右侧口咽部肿物3年,咽部不适20天”入院。
患者3年前无意中发现右侧口咽部肿物,约指甲盖大小,无明显疼痛、异物感等不适,当地医院未处理。20天前自觉咽部不适,发现咽后壁肿物增大至鸡蛋大小,无疼痛,无吞咽困难。浙医二院口腔外科查MRI增强提示:右侧咽旁间隙占位,考虑良性,神经鞘瘤可能。请神经外科会诊后,考虑颅底神经鞘瘤可能(图1)。拟“颅底肿瘤”收治入院。
既往史:高血压4年,糖尿病4年,药物控制可。8年前“甲亢”病史,现已治愈。
入院查体神志清,瞳孔等大,直径3.0mm,对光反射灵敏,右侧腭部至口咽部可见一大小约4cm×5cm膨隆,质软偏中,界限不清,活动度欠佳,扪诊无明显不适。进一步行颅底CT重建检查,提示右侧卵圆孔扩大(图2)。
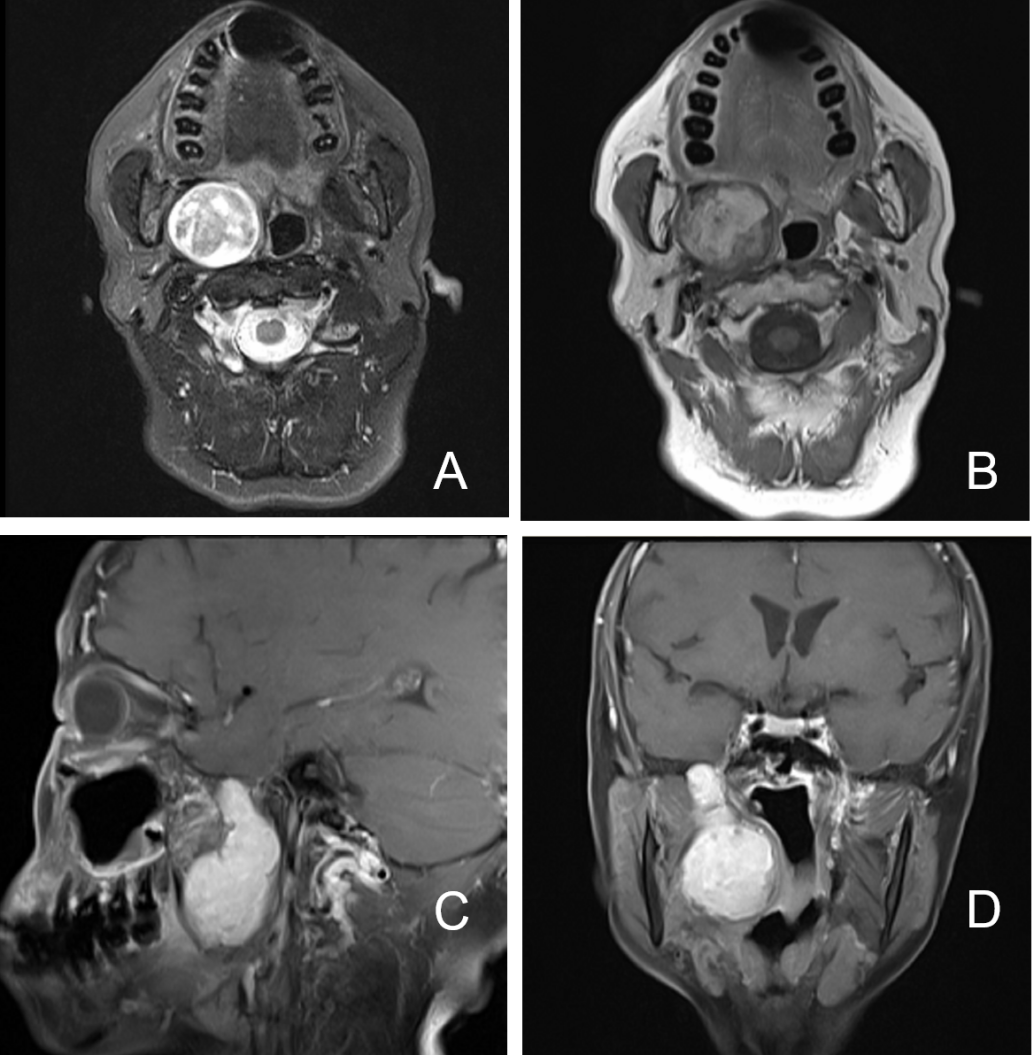
图1. 增强MRI。A:T2相;B:T1增强提示肿瘤位于右侧咽旁间隙,呈不均匀强化;C:矢状位T1增强提示肿瘤呈梭形,侵犯颅底;D:冠状位T1增强相。增强MRI提示肿瘤位于翼内肌与腭帆张肌之间,大小约55×37×32mm。

图2. CT重建提示右侧卵圆孔扩大(箭头所示)。
诊治经过
患者入院后完善相关检查及各项术前准备,科室讨论认为:根据患者临床症状及影像学表现,目前患者考虑为三叉神经下颌支鞘瘤可能性大,肿瘤巨大,向咽旁间隙生长,手术指征明确,术前检查未见明显手术禁忌,患者及家属手术意愿强烈,经充分讨论后决定行内镜下经口咽旁间隙肿瘤切除术。
手术经过
麻醉满意,患者仰卧位,头高30°后仰,口腔周围PVP-I消毒,铺巾,再次口腔内消毒。台维氏开口器固定口咽部,内镜下明确右侧咽旁间隙肿瘤位置,电刀切开咽后壁黏膜,见肿瘤位于翼内肌与腭帆张肌之间,灰黄色,质地韧,血供一般,包膜完整,与周围组织分界清楚。内镜下瘤内减压后逐步切除肿瘤。等离子刀+刨削器辅助下全切肿瘤及其包膜。术腔探查未见明显肿瘤残留及出血。速即纱、明胶海绵彻底止血。颅底结构重建,手术过程顺利(图3)。
术后第2天复查增强MRI提示肿瘤全切(图4)。
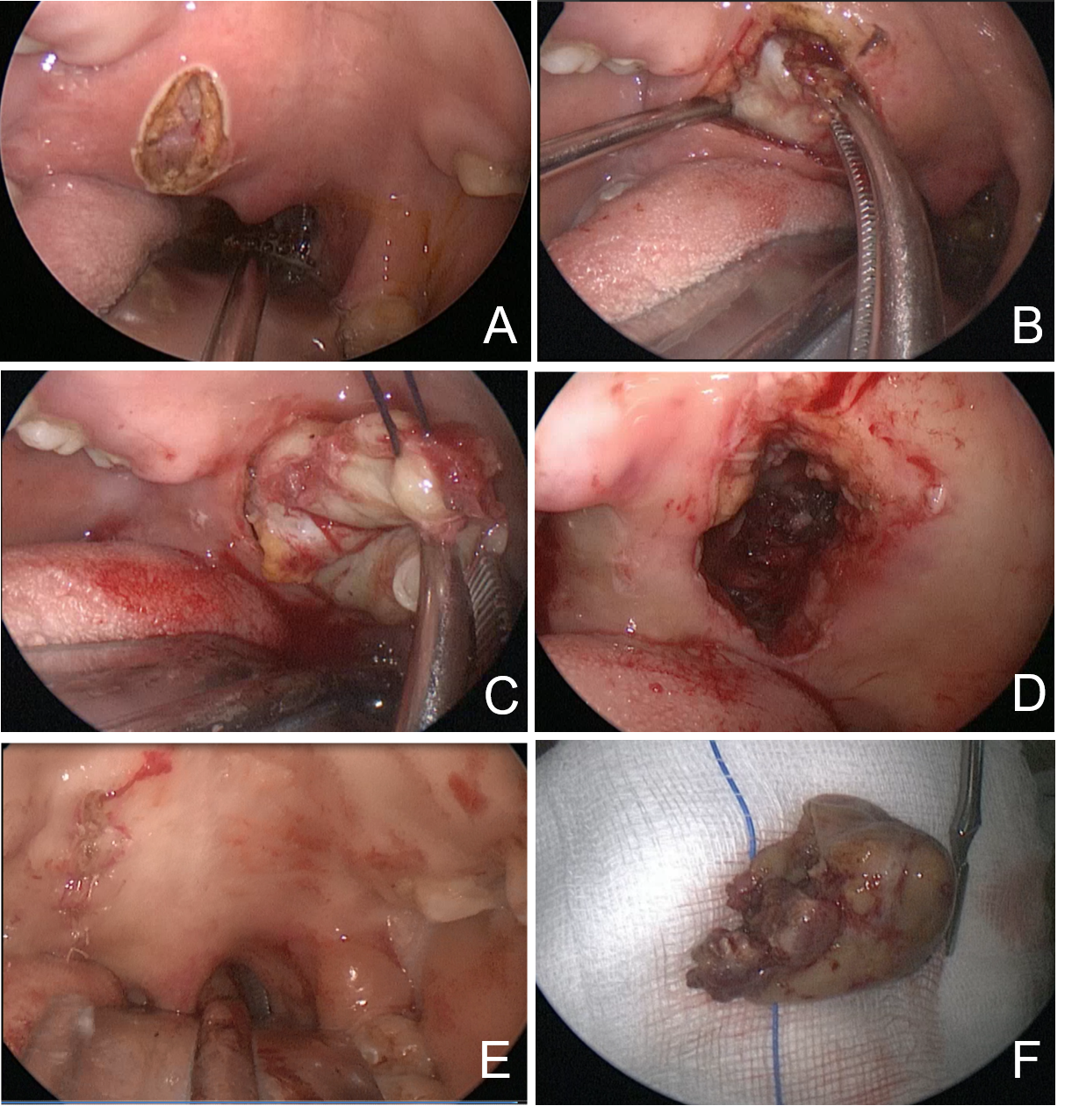
图3. 术中所见:A:在肿瘤上方切开腭部粘膜;B、C:瘤内减压后,将肿瘤连同包膜一并分离切除;D:肿瘤完整切除,创面彻底止血;E:分层缝合腭部切口;F:所示切除的部分种瘤。
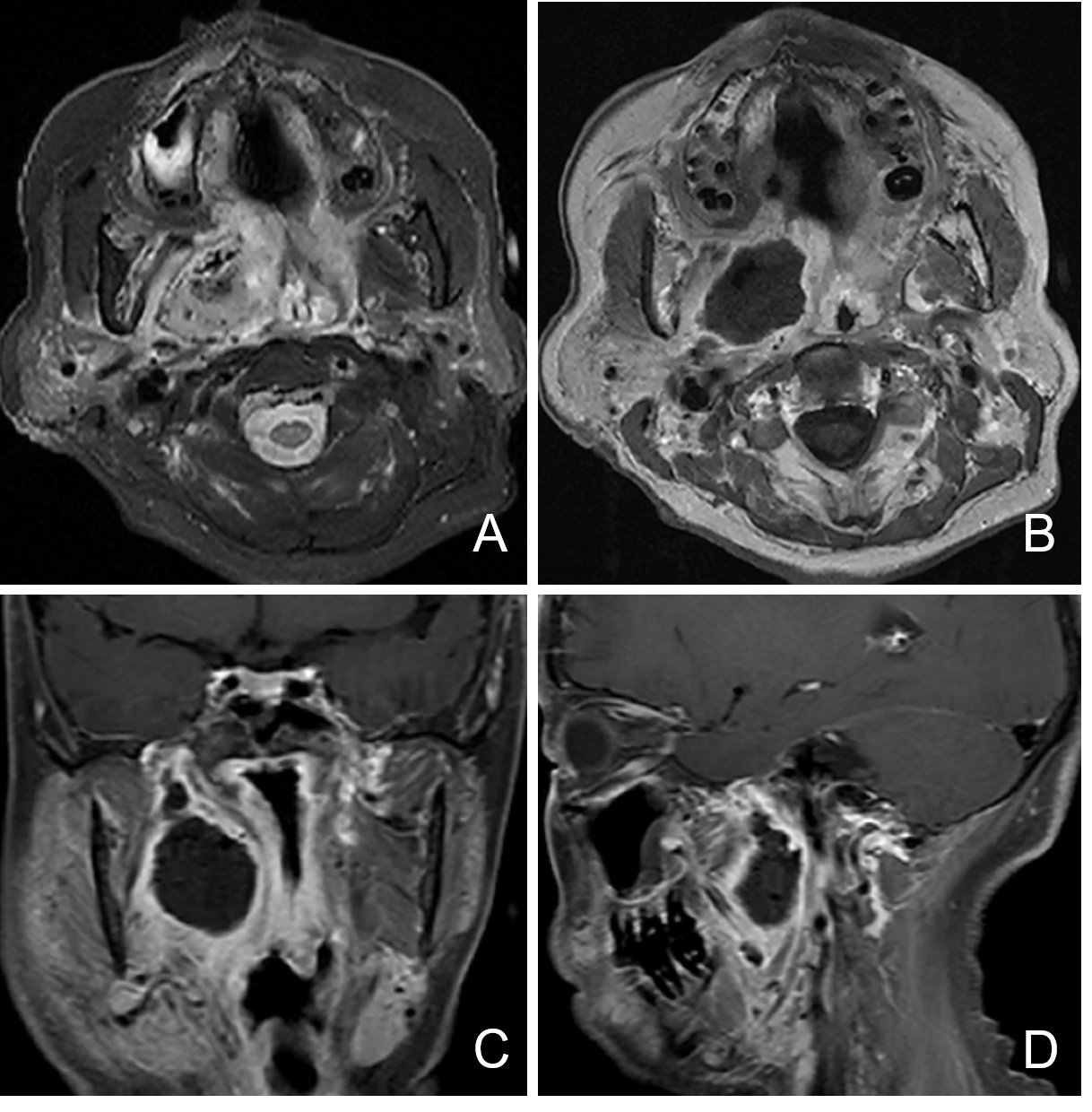
图4. 术后第2天复查增强MRI提示肿瘤全切。A:轴位T2相;B:轴位T1相;C:冠状位T1增强;D:矢状位T1增强。
病理结果
术后病理回报,(右侧咽旁间隙)神经鞘瘤(图5)。
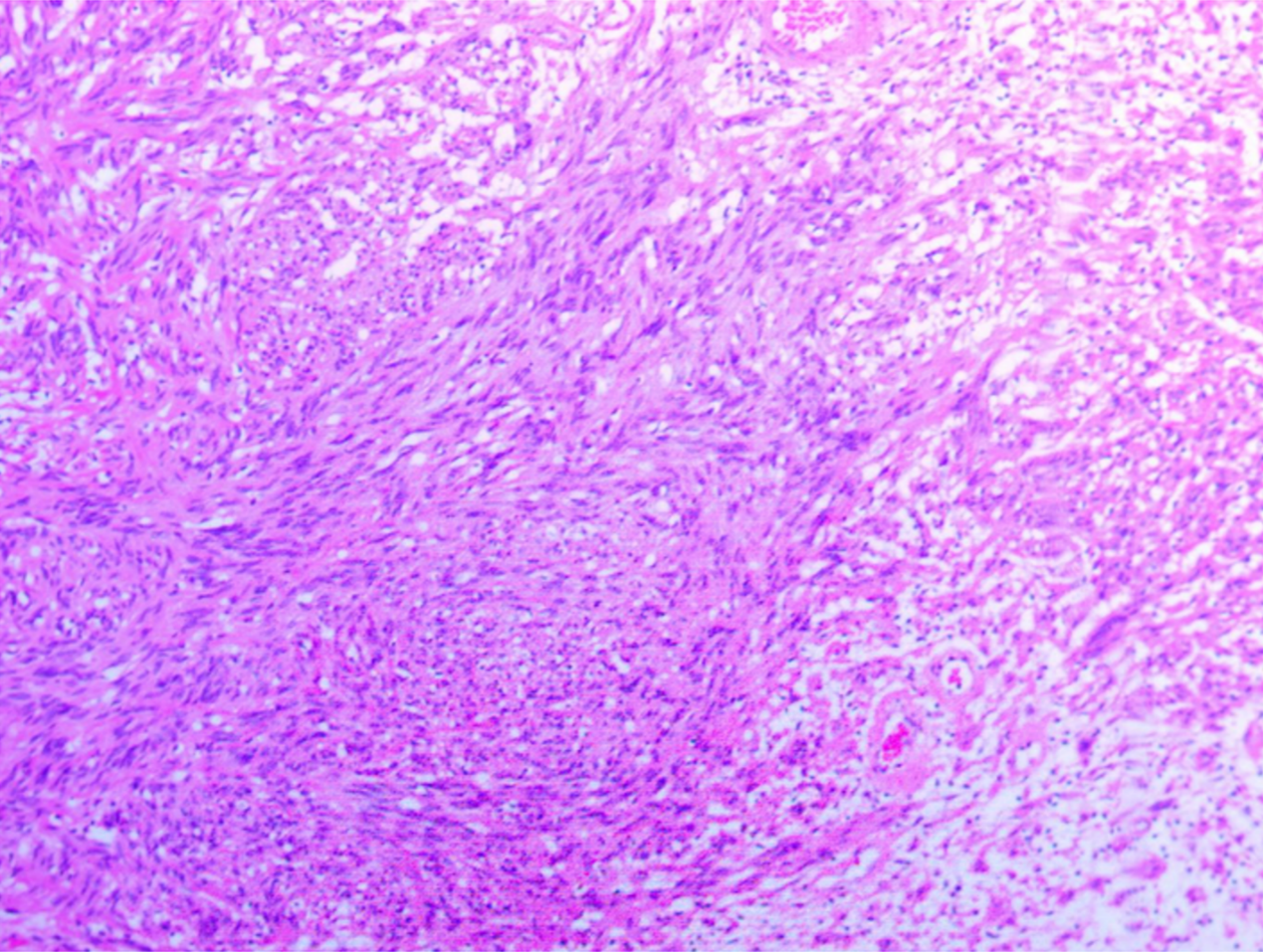
图5. 术后病理:(右侧咽旁间隙)神经鞘瘤。
免疫组化结果:SOX10 +,S-100 +,PR -,EMA 弱+,SSTR2 -,CD34 示脉管,Ki-67 2%+,STAT6 -。
讨论
参考文献
1. Maheshwar AA, Kim EY, Pensak ML, Keller JT. Roof of the parapharyngeal space: defining its boundaries and clinical implications. Ann Otol Rhinol Laryngol. 2004;113:283-288.
2. Riffat F, Dwivedi RC, Palme C, Fish B, Jani P. A systematic review of 1143 parapharyngeal space tumors reported over 20 years. Oral Oncol. 2014;50: 421-430.
3. Kuet ML, Kasbekar AV, Masterson L, Jani P. Management of tumors arising from the parapharyngeal space: a systematic review of 1,293 cases reported over 25 years. Laryngoscope. 2015;125:1372-1381.
4. Carrau RL, Myers EN, Johnson JT. Management of tumors arising in the parapharyngeal space. Laryngoscope. 1990;100:583-589.
5. Locketz GD, Horowitz G, Abu-Ghanem S, et al. Histopathologic classification of parapharyngeal space tumors: a case series and review of the literature. Eur Arch Otorhinolaryngol. 2016;273:727-734.
6. Fernando López , Carlos Suárez , Vincent Vander Poorten, et al. Contemporary management of primary parapharyngeal space tumors. Head Neck. 2019;41(2):522-535.
7. Sato Y, Imanishi Y, Tomita T, et al. Clinical diagnosis and treatment outcomes for parapharyngeal space schwannomas: a single-institution review of 21 cases. Head Neck. 2018;40:569-576.
8. Jimbo H, Kamata S, Miura K, et al. Surgical management of giant trigeminal schwannomas extending into the parapharyngeal space. Acta Neurochir (Wien). 2009 Apr;151(4):335-40.
9. Servadei F, Romano A, Ferri A, et al. Giant trigeminal schwannoma with parapharyngeal extension: report of a case. J Craniomaxillofac Surg. 2012 Jan;40(1):e15-8.
10. He H, Yang Q, Gong J, et al. Endoscopic Transvestibular Transmandibular Approach for Trigeminal Schwannoma in Infratemporal Fossa and Parapharyngeal Space. World Neurosurg. 2018;118:172-176.
(本文由浙二神外周刊原创,浙江大学医学院附属第二医院神经外科徐航哲主治医师整理,洪远主任医师审校,张建民主任终审)




