点击上面“蓝字”关注我们!

本期神外资讯专题汇特整理汇编了介绍后交通动脉瘤夹闭术技术的相关内容,文章内容仅代表作者观点,如有不同见解,欢迎同道斧正!
颈内动脉(ICA) 后壁起源的动脉瘤是最常见的颅内动脉瘤(约占所有动脉瘤的35%) 。它包括起源于脉络膜前动脉(AChA)和后交通动脉(PCoA)的动脉瘤。
PCoA动脉瘤大约占所有破裂动脉瘤的四分之一。除蛛网膜下腔出血外,PCoA动脉瘤常有占位效应,压迫动眼神经;偶尔也可表现为栓塞现象。除非有证据证明有其他病因,否则无痛、自发性的动眼神经麻痹应首先考虑PCoA动脉瘤。
PCoA动脉瘤也可表现为沿小脑幕及凸面分布的自发性硬膜下血肿。这种血肿占位效应很明显,可引起脑疝症状,需紧急手术清除。
手术解剖:
PCoA起源于床突上ICA的后壁。在其分叉处,PCoA在近端ICA's眼动脉段和其远端交通段之间提供了一个自然分界。交通段后壁发出AChA,一支在PCoA手术中需要识别和保护的重要动脉。
PCoA指向后内侧,连接前(颈内动脉)和后(基底动脉)循环。PCoA与大脑后动脉(PCA)相接,将PCA分为P1和P2段,PcoA在走行中还发出几支重要的丘脑穿通动脉。
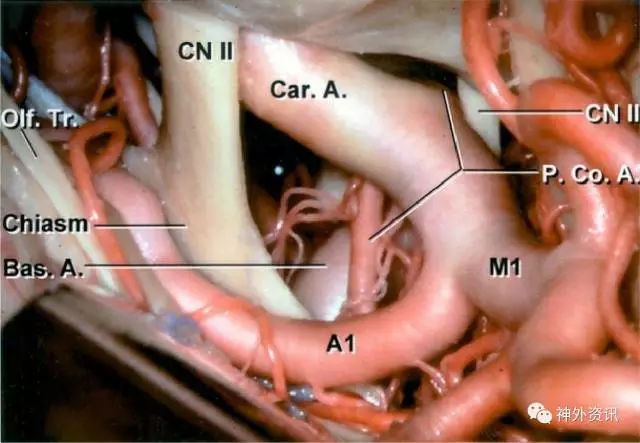 图1:显示右侧翼点入路显露ICA末端。外侧裂已经充分解剖。PCoA在ICA后方发出并走行向后内侧方。隐隐可见PCoA发出段的“凸起”是明显的。注意ICA-PCoA交界处和动眼神经的关系。AChA隐藏在ICA背面(图片由AL Rhoton,Jr.授权)
图1:显示右侧翼点入路显露ICA末端。外侧裂已经充分解剖。PCoA在ICA后方发出并走行向后内侧方。隐隐可见PCoA发出段的“凸起”是明显的。注意ICA-PCoA交界处和动眼神经的关系。AChA隐藏在ICA背面(图片由AL Rhoton,Jr.授权)
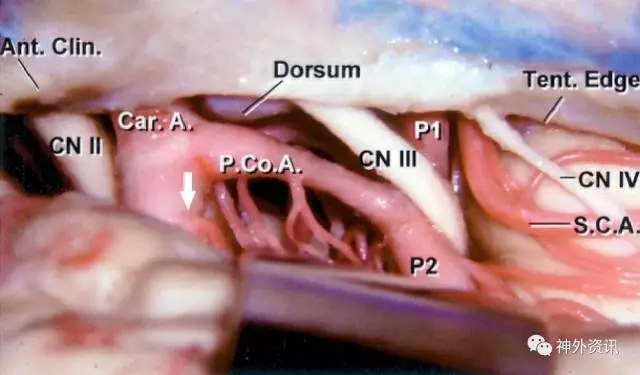 图2:显示右颞下视角观察ICA外侧。注意PCoA与AChA起始部之间的关系(白色箭头),ICA-PCoA交界处与动眼神经的解剖关系被再次标注。沿PCoA行程可见几支丘脑穿通动脉(图片由AL Rhoton,Jr.授权)
图2:显示右颞下视角观察ICA外侧。注意PCoA与AChA起始部之间的关系(白色箭头),ICA-PCoA交界处与动眼神经的解剖关系被再次标注。沿PCoA行程可见几支丘脑穿通动脉(图片由AL Rhoton,Jr.授权)
PCoA两个重要的解剖变异值得进一步讨论:胚胎型大脑后动脉(PCA)和漏斗型PCoA。胚胎型PCA是一种发育变异,见于20-30%的患者。因PCA从PCoA向基底动脉移行时发育不全,导致粗大的PCoA大部分或完全供应PCA分布区。
这类病人必须特别注意,因为PCoA起始部的冲击可引起枕叶缺血,下面将详细讨论。这种变异增加了PCoA动脉瘤形成和破裂的概率。
漏斗型PCoA可见于10%的患者,表现为动脉起始部增宽,漏斗样降至正常大小血管。本质上不是病变,不应被误认为是PCoA动脉瘤。
PCoA动脉瘤可起源于床突上ICA,靠近PCoA起始部远端(交界部动脉瘤,最常见)或直接起源于PCoA本身(真性PCoA动脉瘤)。大多数PCoA动脉瘤位于PCoA和AChA之间的ICA,融合了两支血管的起始部。PCoA离开ICA后壁后,走行在后内侧,穿过Lilieguist膜,汇入PCA。
与PCoA动脉瘤密切相关的是AChA。一支很小,但至关重要的末梢动脉。AChA通常发自床突上ICA,可能由三个以上分支组成,其走行通过脚池,直至进入侧脑室颞角,途中发出若干支关键穿通动脉。
AChA通常紧贴PCoA动脉瘤远端发出,偶尔也会在更远端发出,甚至发自ICA分叉部或M1段。还可能与PCoA融合。PCoA和AChA均从ICA背侧发出,指向后内方。当翼点入路手术从前向后观察时,这些血管向远离术者视线方向走行。术者仅能观察到在离PCoA起始部很近的地方一动脉凸起,此后PCoA即隐藏在ICA背侧走行。
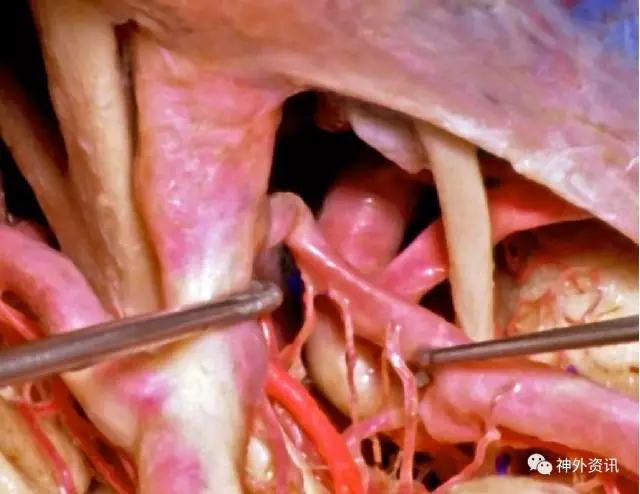 图3:ICA后部,外侧观显示PCoA(用右侧剥离子移动)、它的穿支血管与AChA(鲜红色)之间解剖关系。图中可见动眼神经(图片由AL Rhoton,Jr. 授权)
图3:ICA后部,外侧观显示PCoA(用右侧剥离子移动)、它的穿支血管与AChA(鲜红色)之间解剖关系。图中可见动眼神经(图片由AL Rhoton,Jr. 授权)
大多数PCoA动脉瘤指向下方、后方和侧方。指向侧方的动脉瘤与幕缘和颞叶联系紧密,因此,即使颞叶的轻微操作也容易造成动脉瘤破裂。更多向下指向的动脉瘤与动眼神经接触;但他们也靠近后床突,可能会干扰动脉瘤夹的放置。
PCoA和动眼神经走行在紧邻的平行层面内,因此一个扩大向下突出的PCoA动脉瘤可以压迫神经。动眼神经包含外周副交感神经纤维支配瞳孔缩小,以及中枢运动纤维支配内侧腹直肌、上直肌、下直肌和下斜肌,以及眼睑提肌。因此,大型PCoA动脉瘤会导致瞳孔散大和上睑下垂,表现眼球位于外下位或“落魄”眼。
1.后交通动脉瘤术前应关注的事项
(1)后交通动脉瘤与后交通动脉的关系
a.与动脉瘤颈有距离
b.起始于动脉瘤颈部
c.起始于动脉瘤顶部
(2)后交通动脉瘤的指向
a.瘤顶指向外侧
b.瘤顶指向后内下侧
(3)后交通动脉是否为胚胎型
(4)手术计划的制定
a.手术切口的设计:对于未破裂动脉瘤或者Hunt分级Ⅰ-Ⅲ患者,可采用标准翼点入路切口或锁孔入路切口,对于Ⅳ患级者需要扩大翼点入路,一般需要置脑室引流或三脑室底造瘘。甚至需要去大骨瓣减压。
b.根据术前阅片情况明确动脉瘤与前床突的关系,是否需要磨除部分前床突。
c.对于巨大的动脉瘤是否需要暴露颈部颈内动脉。
d.是否有FLOW800显微镜使用。
e.根据动脉瘤与脉络膜前动脉和后交通动脉的关系决定术中是否需要电生理监测。
2.开颅夹闭时减少并发症的措施
(1)降低颅内压:麻醉过度换气;甘露醇或速尿的使用;对于术前脑室内脑脊液较多的患者,可以行穿刺脑室;释放侧裂池或视交叉前池等脑脊液。
(2)尽量减少阻断载瘤动脉近端或远端。因为这样可以减少穿支动脉的损伤或闭塞。
(3)术中全程血压不降低。防止中央穿支动脉的闭塞。
(4)充分游离动脉瘤颈。尽量能够解剖动脉瘤颈全部。在不允许的情况下,不能夹闭后交通动脉与脉络膜前动脉。
(5)术中根据后交通动脉与动脉瘤的关系选择合适的动脉瘤夹:对于后交通动脉与动脉瘤颈有距离类型的动脉瘤可选择直或弯叶片的动脉瘤夹;对于后交通动脉起自动脉瘤颈的动脉瘤可选择直叶片的动脉瘤夹;对于载瘤动脉主要是颈内动脉的较大的动脉瘤可选择不同类型的窗夹,但要防止夹闭前交通动脉或脉络膜前动脉。
(6)处理后交通动脉瘤应尽量减少窗夹的使用。因为颈内动脉后交通段中央穿支、后交通动脉、脉络膜前动脉可能被夹闭。
(7)术中夹闭动脉瘤时时刻关注穿支动脉及后交通动脉和脉络膜前动脉的保护。特别是要注意不能牺牲的后交通动脉(胚胎型)、脉络膜前动脉不能被夹闭。
(8)对于术中动脉瘤出血,要沉着冷静,一定要保护好重要的神经与血管。
(9)对于不能看清的后交通动脉或脉络膜前动脉必要时可以内镜辅助。
更多详情请查看高文昌副教授:《后交通动脉瘤开颅夹闭术中功能血管的保护》
在了解后交通动脉瘤夹闭术技术的注意事项和减少并发症的措施后,观摩学习这一技术的实例应用同样非常重要,下面为大家带来后交通动脉瘤夹闭术技术的应用。
1.蒲军教授:高龄左侧后交通动脉瘤破裂并蛛网膜下腔出血患者一例

2.孙怀宇主任:一侧翼点入路夹闭双侧颈内动脉后交通动脉瘤

3.朱卿副主任医师:左侧翼点锁孔入路夹闭破裂颈内动脉后交通动脉瘤

4.郭毅副主任医师:后交通动脉瘤夹闭术一例

5.后交通动脉瘤夹闭术病例分享荟萃

6.许民辉教授:不可轻视后交通动脉瘤的夹闭手术-一些特殊类型后交通动脉瘤手术体会
以上就是本期专题汇整理的关于后交通动脉瘤夹闭术的全部内容啦!
如果您对专题汇的选题或者内容有任何建议,欢迎在下方评论区留言,说不定下期专题就是您留言提出的!我们还为特别留言被选中的幸运用户准备了一份小奖品,期待您的参与!
联系微信:shenwaixiaozhuli





