提示
“浙二神外周刊”不定期接收外院投稿,审核后发表。欢迎各专业同道联系我们,分享精彩病例、研究热点或前沿资讯。投稿请联系:shishi74@163.com
前言
浙医二院神经外科神经内镜工作由上世纪九十年代科室创始人之一的陶祥洛教授及刘伟国教授首先开展,是国内较早开展神经内镜工作的单位之一。目前亚专科由吴群主任医师牵头,以及洪远主任医师和闫伟副主任医师为骨干的团队,主要从事以颅底内镜为主的神经内镜工作。团队骨干都有包括匹茨堡大学及UCLA等国外进修学习的经历,经过十余年的发展,积累了较丰富的经验,取得了丰硕成果。自257期开始系列报道科室神经内镜亚专业组的相关病例,与同道共享。
病史简介
患者男性,37岁,因“右侧面部感觉异常2月余”入院。
患者2个月前无明显诱因下出现右侧眶周感觉异常,偶有发麻症状,无畏寒发热,无视物模糊,无行走不稳等不适。4天前眶周感觉异常加重并扩展至面部,伴牙痛,遂至当地医院查头颅CT提示:右侧眶部、鞍旁占位。今为求进一步诊治前来浙医二院,门诊拟“眶周肿瘤”收治入院。
既往史:慢性乙肝病史多年,小三阳;否认鼻窦炎、头面部外伤等病史
入院查体:神志清,瞳孔等大,直径3.0mm,对光反射灵敏,右侧面部浅感觉较左侧略减退;视力视野未见明显异常,双侧鼻唇沟对称,双侧角膜反射存在,咬合有力,伸舌居中。
进一步磁共振增强检查,提示肿瘤位于翼腭窝内,呈不均匀环形强化,并侵犯眶壁(图1)。
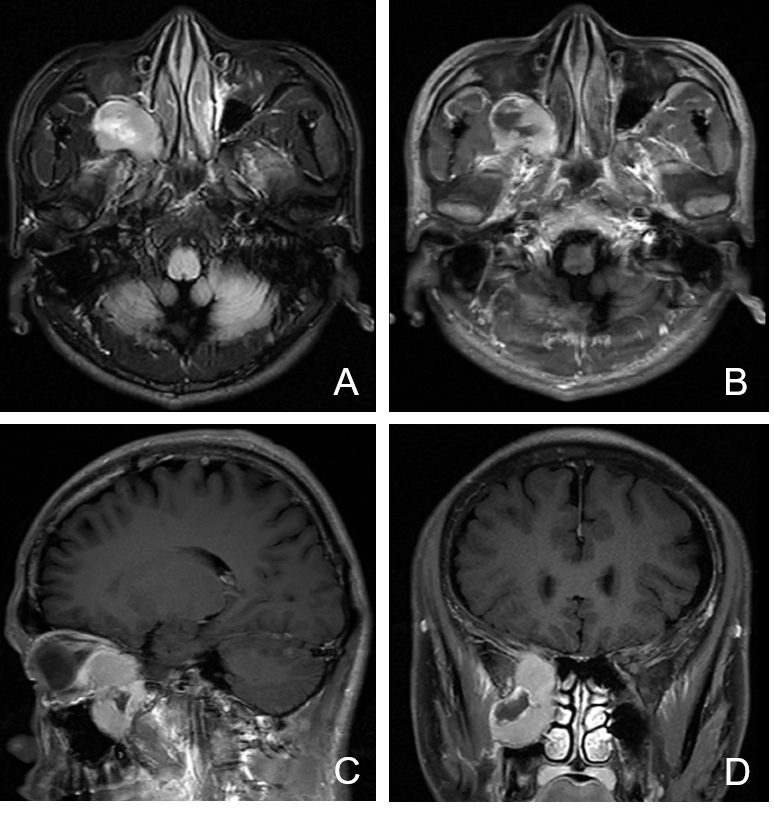
诊治经过
患者入院后完善相关检查及各项术前准备,科室讨论认为:根据患者临床症状及影像学表现,目前患者考虑翼腭窝肿瘤,侵犯眼眶,性质不明确,手术指征存在,术前检查未见明显手术禁忌,患者及家属手术意愿强烈,经充分讨论后决定行内镜下经鼻翼腭窝肿瘤切除术。
手术经过
患者仰卧位,常规消毒铺巾,内镜下经右侧鼻腔,肾上腺素棉片收缩鼻粘膜满意,首先剪除右侧中鼻甲并进一步咬除右侧钩突,显露右侧筛窦、右侧眼眶内侧面及右侧上颌窦前内侧方骨质,并予咬除,显露肿瘤前内侧,肿瘤包膜完整,主体位于右侧上颌窦内及后方,肿瘤呈豆腐渣样改变,质地偏软,中间有坏死,镜下将肿瘤及包膜全切,局部肌肉及粘膜烧灼确切止血,颅底结构重建,手术过程顺利(图2)。
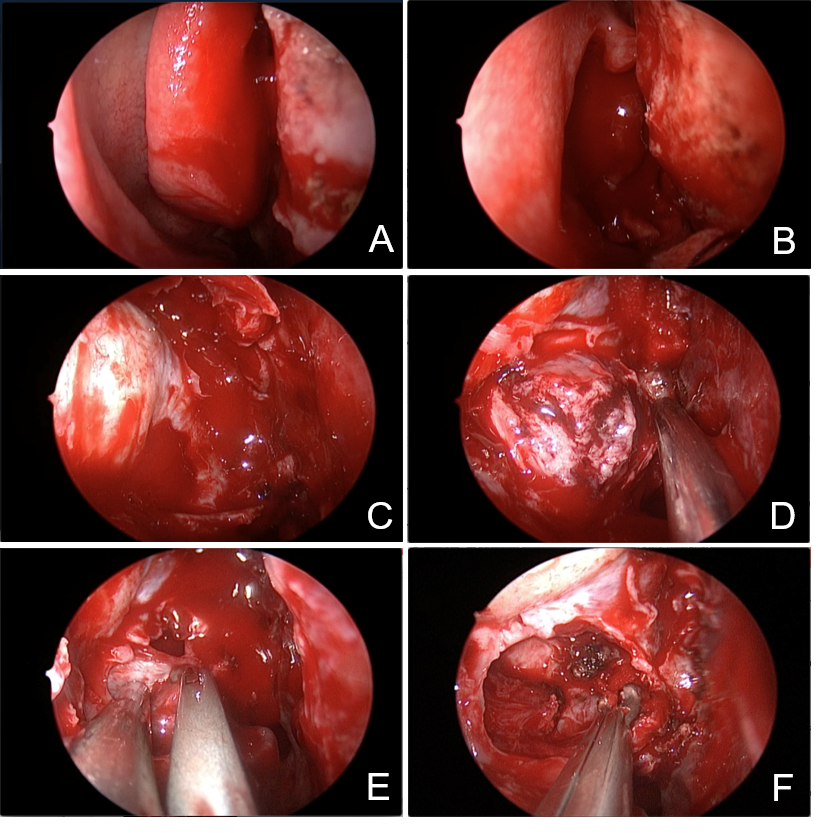
图2. 术中所见:A:右侧中鼻甲;B:切除右侧中鼻甲及右侧勾突,暴露术野;C:切除肿瘤上方鼻粘膜,显露右侧筛窦、右侧眼眶内侧面及右侧上颌窦前内侧方骨质;D:咬除肿瘤前内侧骨质,显露肿瘤前内侧;E:分块切除肿瘤后,剔除肿瘤包膜;F:肿瘤及包膜完整切除。
术后第2天复查增强MRI提示肿瘤全切(图3)。
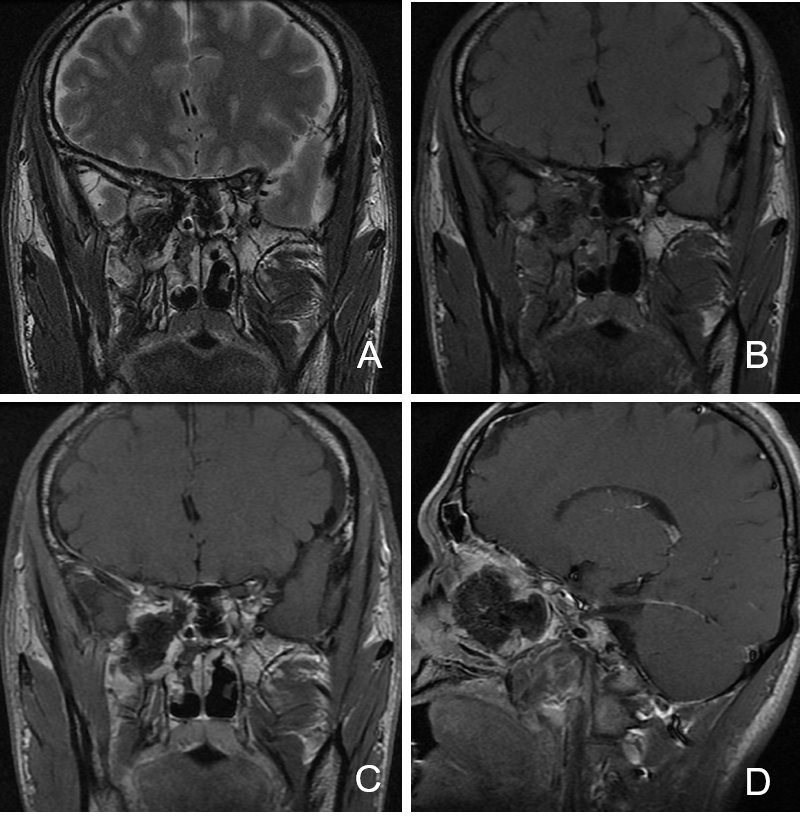
图3. 术后第2天复查增强MRI提示肿瘤全切。A:冠状位T2相;B:冠状位T1相;C:冠状位增强;D:矢状位T1增强。
病理结果:术后病理回报考虑孤立性纤维性肿瘤/血管周细胞瘤,WHO III级(图4)。
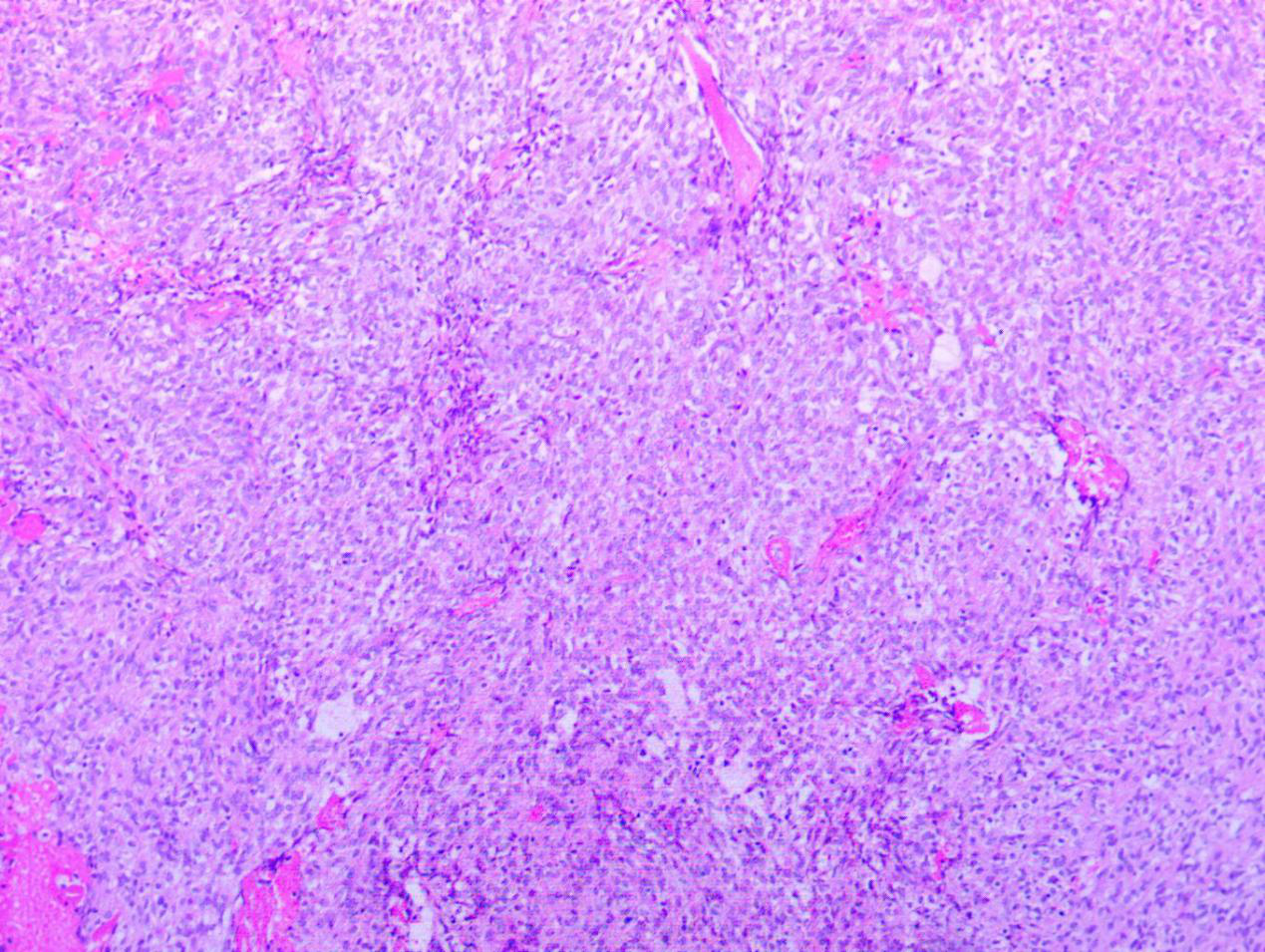
图4. 术后病理:(颅底)间叶源,性肿瘤,伴大片坏死,细胞生长活跃,核分裂5~6个/10HPF,结合免疫组化,符合孤立性纤维性肿瘤/血管周细胞瘤,WHO III级。
免疫组化结果:EMA-,Vimentin+,SSTR2-,PR-,STAT6+,GFAP-,CD34+,S-100-,SOX10-,p16 部分+,SMA-,Ki-67 10%+,P53弱+。
讨论
孤立性纤维性肿瘤/血管周细胞瘤(solitary fibrous tumor/hemangiopericytoma, SFT/HPC)是2016年WHO将孤立性纤维瘤与血管周细胞瘤两个孤立的诊断结合后所提出的新诊断[1]。SFT是一种罕见的、间叶来源的纤维母细胞分化相关肿瘤,可发生在任一解剖学相关部位,约占所有软组织肿瘤的2%[2],较少发生于中枢神经系统。发病率0.2/100000人/年,30-60岁之间高发,性别上无明显差异。HPC则相对多见,约占颅内肿瘤的1%,脑膜肿瘤的2-4%[3]。随着分子病理学的进展,SFT和HPC被证明均有12q13基因倒置以及NAB2-STAT6基因融合,免疫组化可检测到核内STAT6的表达,因而导致了诊断的重叠。基于此,2016年WHO将中枢神经系统SFT和HPC合并为SFT/HPC,并提出如下分级:I级SFT/HPC有更多的胶原以及相对较低的细胞密度;II级表现为较多的细胞和较少的胶原,并具有肥大的细胞和“鹿角”样血管;III级则更多地表现出之前间变型HPC的特征,即每10个高倍镜下>5个核分裂象[1]。
翼腭窝是位于上颌窦后壁翼突之间的一个狭窄的骨性间隙,涉及翼腭窝的肿瘤种类繁多,以良性肿瘤为主。常见的良性肿瘤为神经鞘瘤(多来源于三叉神经上颌支)、鼻咽纤维血管瘤、多形性腺瘤等;恶性肿瘤包括鳞状细胞癌、腺样囊性癌等。SFT/HPC在全身部位均可发生,统计为脑膜(23%)、头颈部(22%)、胸腔内(21%)、腹膜周围/盆腔内(17%),手术切除病灶为治疗的首选方案。SFT/HPC位于鼻旁及翼腭窝者十分罕见,Lester等报道6例累及鼻腔及鼻旁窦的SFT,均行经鼻内镜下肿瘤切除,术后未行辅助治疗,平均随访时间72个月,均未见肿瘤复发[4]。可见鼻部SFT的预后相对较好。关于SFT/HPC术后的辅助治疗,由于总体预后较好以及病例较少,目前还存在争议。一般认为,如果手术切缘阴性,术后不推荐进行放射治疗,而对于切缘阳性及复发转移的SFT/HPC,放射治疗可能使患者获益[2]。
翼腭窝为侧颅底的重要解剖部位,此窝向外侧借翼上颌裂通颞下窝,向前借眶下裂(沟)通眶,向内侧借蝶腭孔通鼻腔;向后借圆孔通颅中窝,借翼管通破裂孔,向下经腭大管通口腔。翼腭窝的内容物分为血管层、神经层和其间的脂肪组织筋膜垫;神经层位于后内方,而血管层位于前外侧,其重要结构有上颌神经、翼管神经、蝶腭神经节以及上颌动脉。该区域内占位性病变起病隐匿,早期可无任何症状、体征,后期则因侵犯临近解剖结构的程度和压迫部位的不同而表现各异。因病变部位深,活检困难,CT、MRI检查是术前诊断的重要手段,手术切除是其主要的治疗方法。由于位置深在,又有重要的血管神经穿行,使该部位疾病的手术治疗具有高风险性和挑战性,常常需要神经外科、五官科、口腔科、眼科多学科协作进行。
对于累及翼腭窝的肿瘤,传统的手术方式主要为前入路和侧入路。前入路包括上颌骨LeFort型水平截骨术及上颌骨外翻,损伤较大,可能引起面部畸形;侧入路包括颞下窝入路、耳前颞下-颞下窝入路以及后方入路,可能损伤面神经等重要结构[5,6]。以上两种传统手术方式手术路径较长,术中出血较多,常常术野不清,肿瘤残留。随着内镜技术发展与成熟,经鼻内镜手术为翼腭窝区域肿瘤提供了一种微创的手术方式。内镜颅底手术最初主要应用于颅底中线区域病变的外科治疗。随着经验的积累和研究的深入,国内外一些医院对侵犯斜坡、海绵窦、岩斜区、翼腭窝及颞下窝的病变也逐步开展了内镜下的手术治疗。主要适用于病变范围小、侵犯较为局限,但深度大垂直生长的肿瘤,以及对面部功能及美容要求高的患者。对于本例患者而言,术前评估肿瘤位于翼腭窝,科室讨论认为可行内镜下经鼻上颌窦后壁入路,最大限度减少手术损伤,且不会留下手术疤痕。术中可将肿瘤分块切除后,再仔细剥离肿瘤包膜。对于另一些体积较小的肿瘤,也可连同肿瘤包膜一并完整切除。
我们认为,内镜手术治疗翼腭窝肿瘤的特点:1.路径短、直接,在进入病变区域之前无重要结构阻挡;2.创伤小,进入时仅切除部分鼻甲和鼻窦骨壁, 对患者功能影响轻微,避免了对脑组织和颅神经的牵拉,减少了手术并发症;3.提供深部病变放大的、多角度的明亮清晰的图像,利于辨认颅底深部解剖结构,更彻底地切除病变,提高手术的精确度和安全性;4.无面部切口,无面颅骨的移位,从美容角度更易为患者接受;5.不增加再次手术的困难。但同时,该手术方法也存在其局限,主要体现在操作空间受限,单手操作,手术难度加大,分离肿瘤困难,止血不如传统手术方便,术中尤其需注意避免损伤颈内动脉、颌内动脉以免造成致命性大出血甚至死亡。对于良性肿瘤出现出血过多时应分期手术,不可勉强一次完成。神经外科医生在行此类手术时,应对颅底结构有充分的了解,以便能更好地清除一些向颅底生长的肿瘤,并避免相应周边组织的损伤,减少脑脊液漏等并发症。
综上所述,孤立性纤维性肿瘤/血管周细胞瘤是一种总体预后较好的肿瘤,手术切除病灶是治疗本病的首选方案,术后是否进行辅助治疗尚存在争议。使用内镜下经鼻入路,是一种行之有效的微创切除翼腭窝肿瘤的手术方式。
参考文献
1. Louis DN, Perry A, Reifenberger G, et al. The 2016 World Health Organization Classification of Tumors of the Central Nervous System: a summary. Acta Neuropathol. 2016 Jun;131(6):803-20. doi: 10.1007/s00401-016-1545-1. Epub 2016 May 9.
2. Davanzo B, Emerson RE, Lisy M, et al. Solitary fibrous tumor. Transl Gastroenterol Hepatol. 2018 Nov 21;3:94. eCollection 2018.
3. Fountas KN, Kapsalaki E, Kassam M. Management of intracranial meningeal hemangiopericytomas: outcome and experience. Neurosurg Rev. 2006 Apr;29(2):145-53. Epub 2006 Jan 4.
4. Lester D R Thompson, Sean K Lau. Sinonasal Tract Solitary Fibrous Tumor: A Clinicopathologic Study of Six Cases with a Comprehensive Review of the Literature. Head Neck Pathol. 2018 Dec;12(4):471-480.
5. Fisch U, Pillsbury HC. Infratemporal fossa approach to lesions in the temporal bone and base of the skull. Arch Otolaryngol. 1979 Feb;105(2):99-107.
6. L N Sekhar, R Estonillo. Transtemporal approach to the skull base: an anatomical study. Neurosurgery. 1986 Nov;19(5):799-808.
(本文由浙二神外周刊原创,浙江大学医学院附属第二医院神经外科徐航哲主治医师、蔡锋副主任医师整理,洪远主任医师审校,张建民主任终审)
版权声明
神外资讯APP所发表的作品包括但不限于文字、图片、视频的版权均为主办方/原作者及神外资讯所有,未经神外资讯明确授权,任何人不得以改编、裁切、复制、转载、摘编、录制等直接或间接的方式盗取任何内容。经神外资讯授权使用的作品,应在授权范围内使用,并请注明来源:神外资讯。如有违反,神外资讯将保留进一步追究侵权者法律责任的权利。神外资讯欢迎个人转发、分享本号发表的作品。





