蝶骨嵴内侧脑膜瘤基底位于蝶骨嵴内侧,部分肿瘤还会累及天幕、海绵窦甚至岩尖、斜坡,多会包裹颈内动脉及其分支,因此在手术切除时常存在一定困难。手术中需要仔细确认颈内动脉及其分支、基底动脉及其分支、视神经、动眼神经等重要结构,抽丝剥茧般将上述结构从肿瘤中游离出来。下面汇报两例近期完成的蝶骨嵴内侧脑膜瘤,请各位指正。
第一例
宋XX,女,65岁。主诉:左眼失明右眼视物模糊3月余。术前查体:左瞳4mm,光反射消失,右瞳2.5mm,光反射灵敏。左眼无光感,右眼粗测视力减退。辅助检查:MRI示左侧鞍旁蝶岩脑膜瘤。
术前MRI:
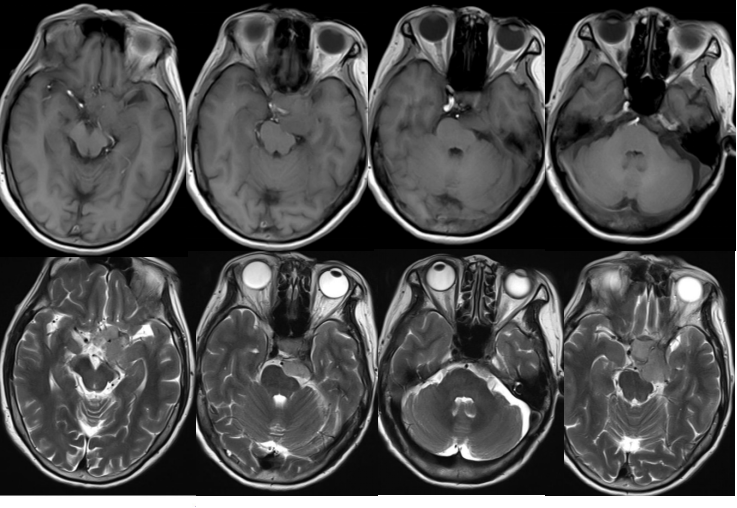
术前影像可见肿瘤主体位于蝶骨嵴内侧,基底累及蝶骨嵴、天幕,并向斜坡上段延伸。肿瘤包裹颈内动脉系统,推挤基底动脉尖及其分支,并挤压桥脑。MRA可见左侧颈内动脉海绵窦段及床突上段几乎不显影。因患者左侧视力已近丧失,选择从左侧翼点入路。
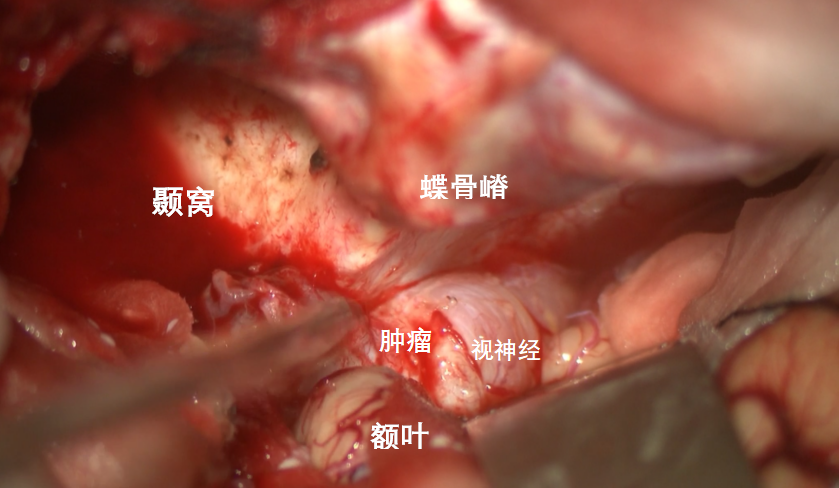
常规开放侧裂、抬起额叶后,可见肿瘤推挤左侧视神经,解释了患者为何左眼视力几近丧失。
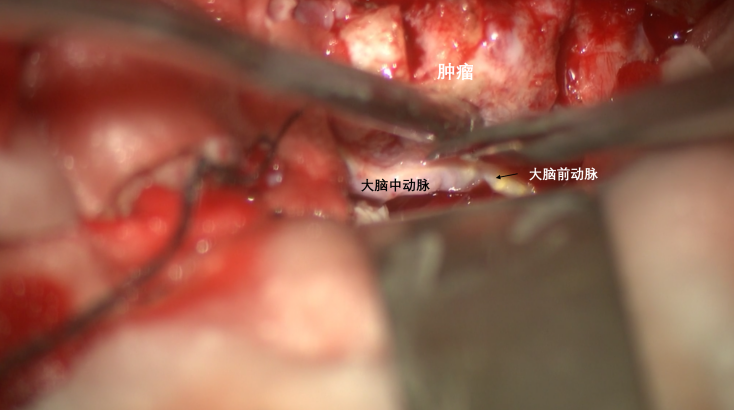
肿瘤后缘可见大脑中动脉及大脑前动脉,由此可以确认颈内动脉分叉部位。
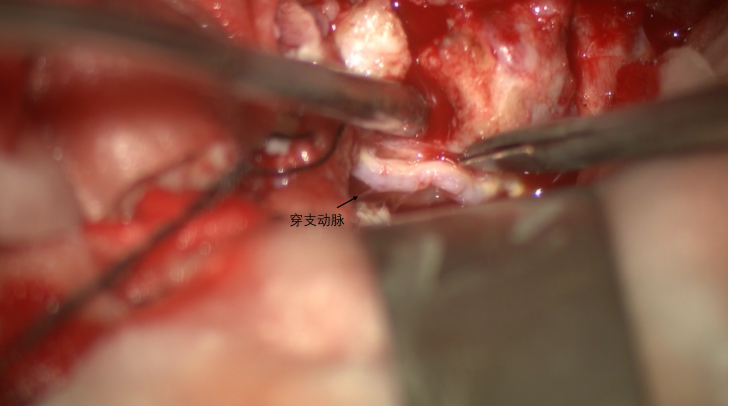
锐性分离有利于保留界面,并减少对于周边细小血管的牵拉,保证原位分离的可能。此图可见大脑中动脉的分支动脉。
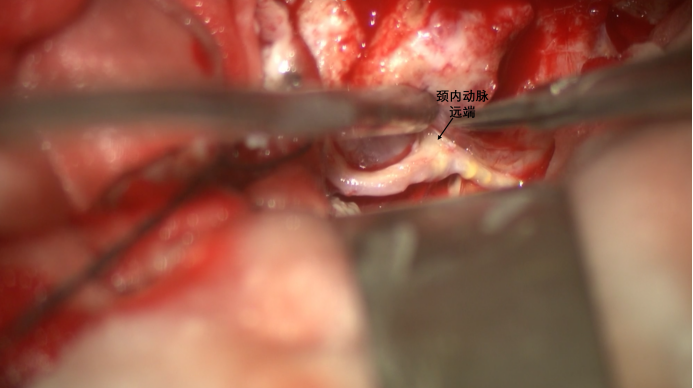
沿颈内动脉分叉部向近心端分离,逐步显露颈内动脉。
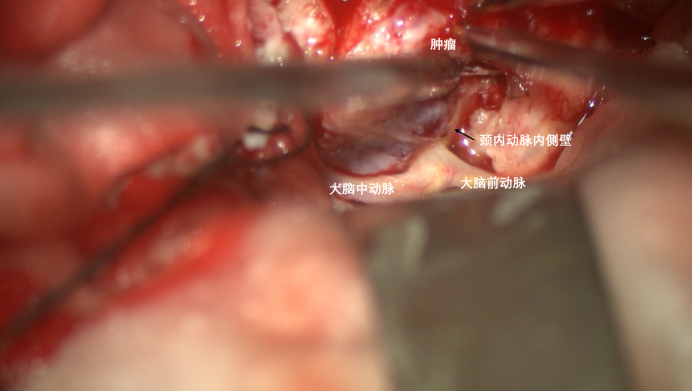
颈内动脉内侧分支少,所以可以先行显露。沿颈内动脉长轴方向分离,离断该部位肿瘤,就可以显露颈内动脉床突上段的内侧壁全程。
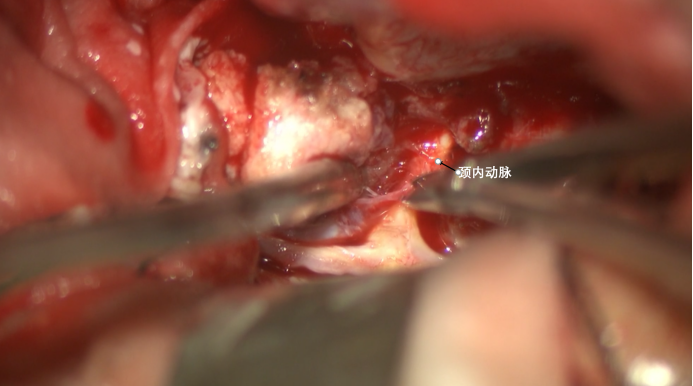
由内向外逐步锐性分离,显露颈内动脉床突上段。肿瘤与颈内动脉之间几乎没有间隙,但锐性分离仍能够将肿瘤剥离。
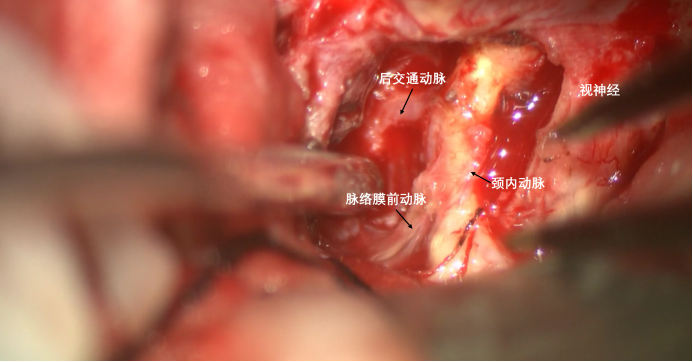
继续向外侧剥离,逐步显露后交通动脉、脉络膜前动脉。
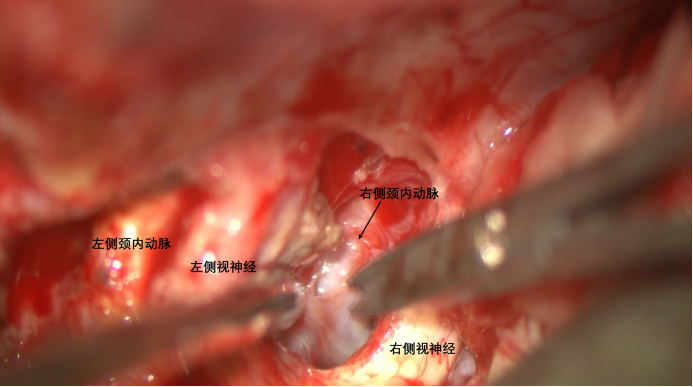
从第一间隙内将肿瘤从右侧视神经、右侧颈内动脉旁剥离。
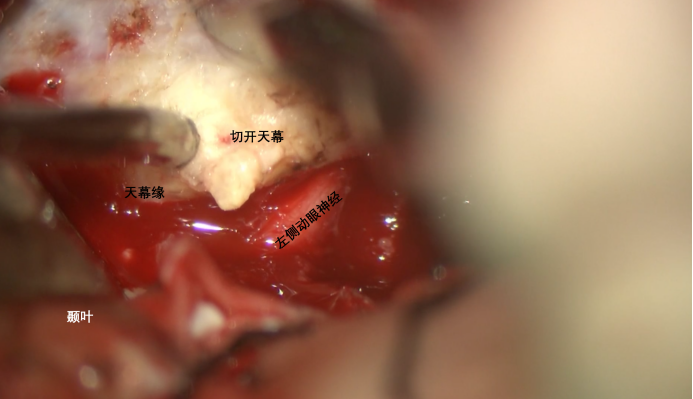
辨认左侧动眼神经,于动眼神经后方切开天幕。显露天幕下方肿瘤。
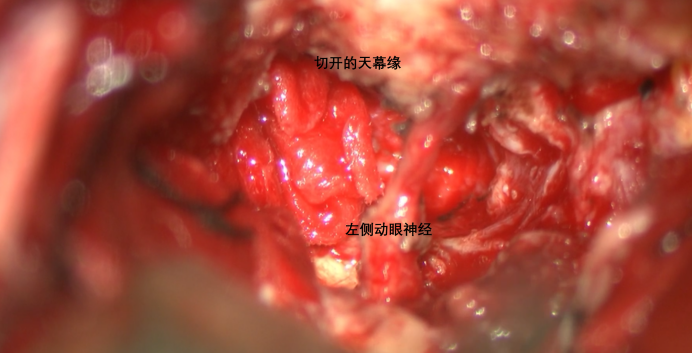
切除天幕下瘤体后游离的动眼神经。
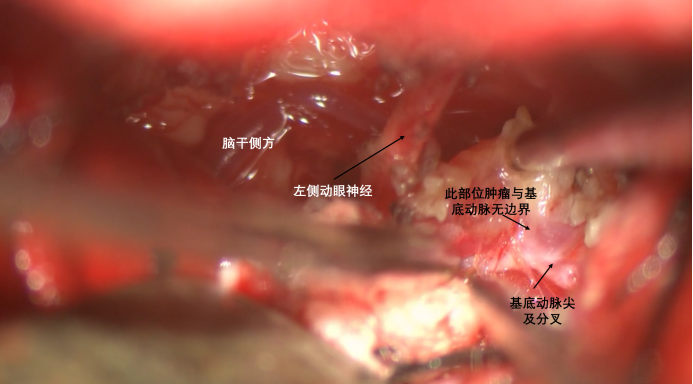
分离脑干侧方的瘤体,显露肿瘤包裹的基底动脉尖及其分支,此部位肿瘤与基底动脉尖没有间隙,难以分离。
术后MRI:
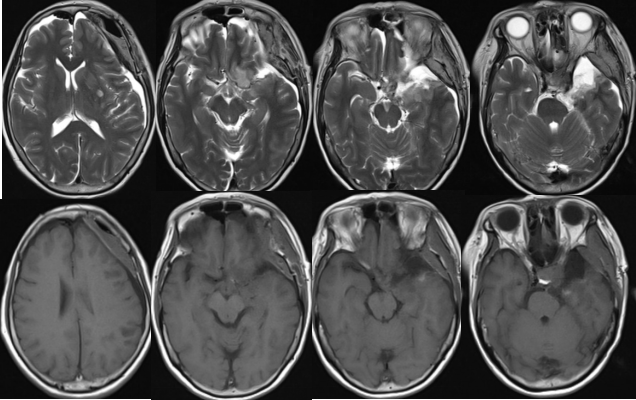
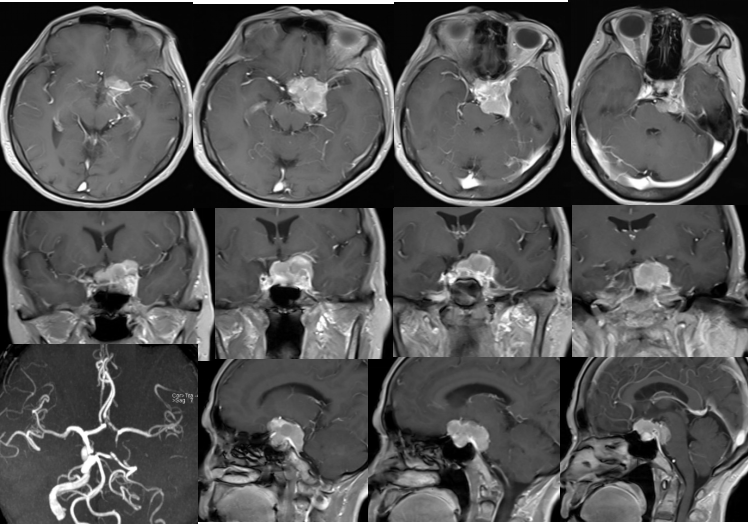
术后复查提示肿瘤近全切除,基底动脉旁可见少许强化影。患者出现左侧动眼神经麻痹、右侧肢体肌力下降。动眼神经麻痹为术中动眼神经骚扰所致,术后多可恢复。右侧肢体肌力下降,通过术后MRI可见左侧皮层多发的高T2改变,考虑为多发小梗塞,可能为颈内动脉内栓子脱落所致。术后病理提示脑膜瘤,WHOI级。
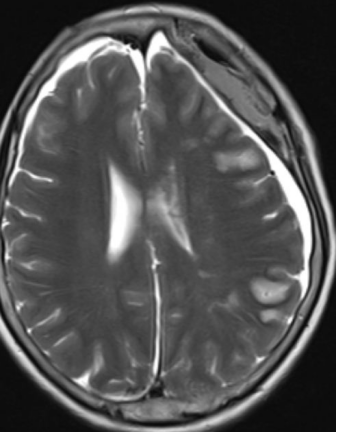
术后MRI可见左侧额顶叶皮层多发高T2改变,可能为多发梗塞。
完整视频如下:
第二例
陈XX,女,39岁。主诉:头晕伴右侧颜面部麻木1月。查体:右眼视力下降,左侧未见异常。既往史:双眼白内障术后。辅助检查:右侧蝶骨嵴内侧占位。
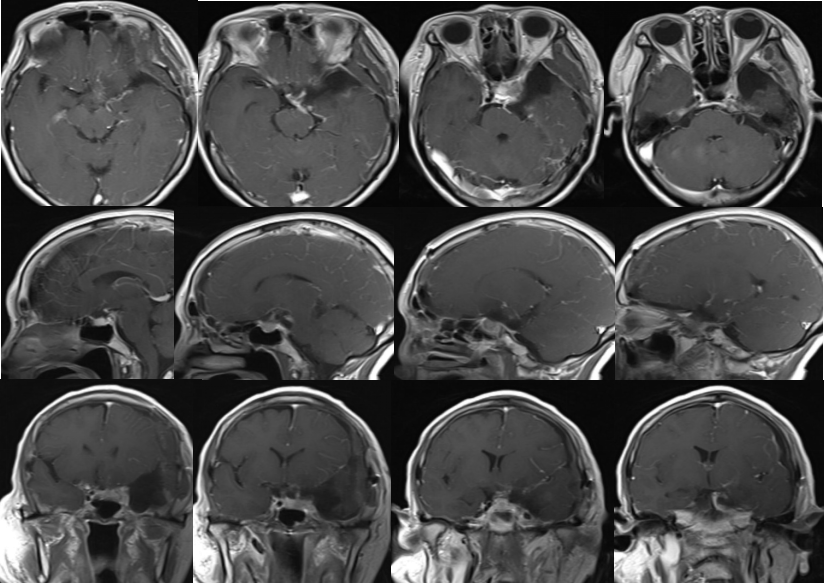
术前MRI:
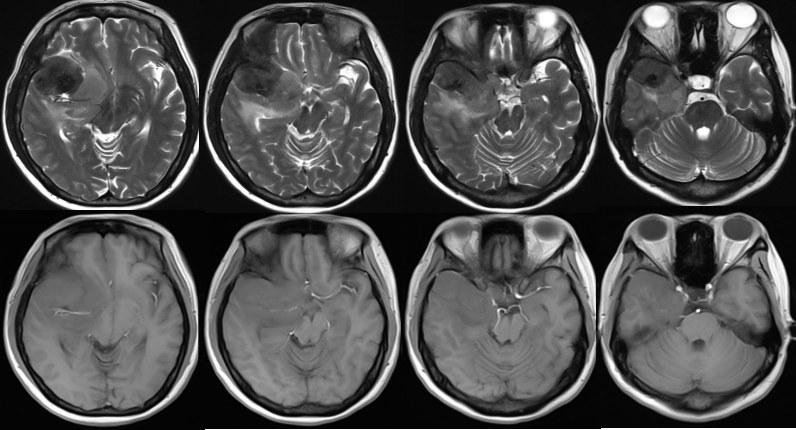
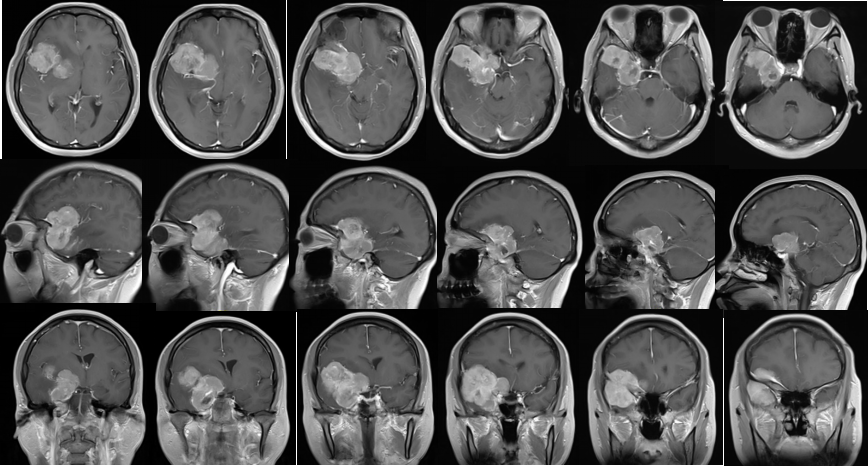
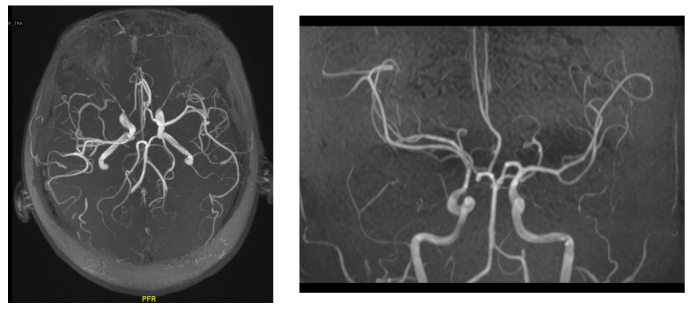
肿瘤主体占据右侧蝶骨嵴,基底累及蝶骨嵴内侧,与上例不同的是没有向斜坡侵犯。颈内动脉系统被包裹、推挤。大脑后动脉被累及,没有包裹基底动脉尖。T2信号高低不等,提示肿瘤的质地可能有差异。外围肿瘤质地可能偏硬,而内侧肿瘤偏软。常规采用翼点入路。
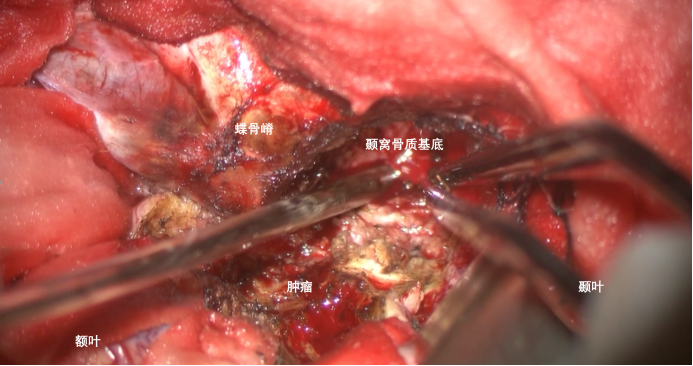
肿瘤占据外侧裂,外周的肿瘤质地非常坚韧,用过精密电刀分块切除减容。蝶骨嵴外侧部分也有肿瘤基底,即颞窝骨质基底部分。骨质出血可以用电刀烧灼止血,亦可以用明胶海绵临时压迫止血。
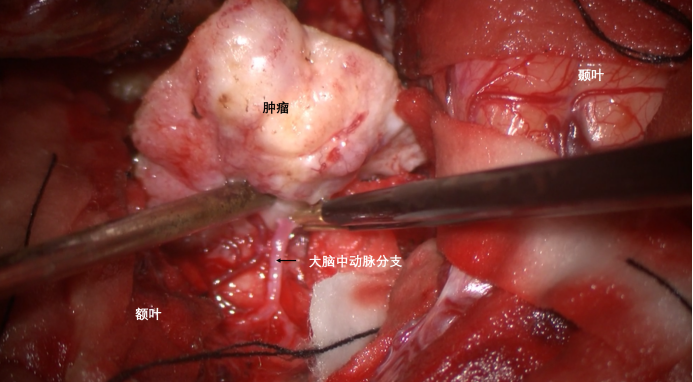
外侧肿瘤分块切除后,分离侧裂部分肿瘤与大脑中动脉M2、M3之间的粘连。
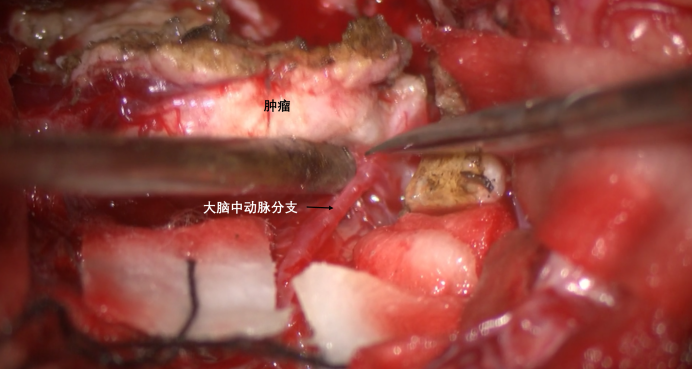
瘤内减压后,就可以通过推挤肿瘤轻轻提拉血管,然后进行锐性分离,多可以实现该种肿瘤与血管之间的锐性分离。这类比较硬质地脑膜瘤,与血管之间一般存在被压薄的蛛网膜间隙,通过轻度提拉能够进行分离。
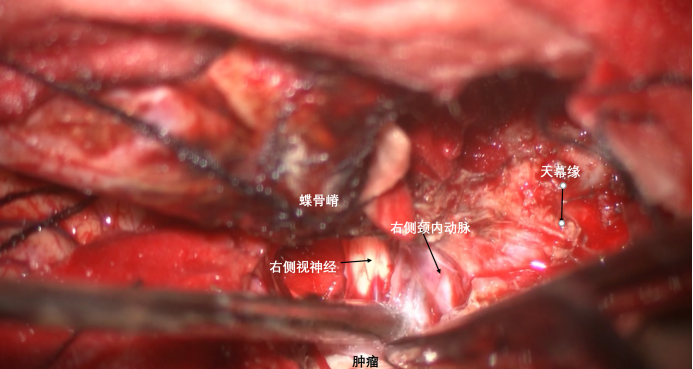
外侧肿瘤大部减压后,沿蝶骨嵴向内侧显露,可以看到视神经、颈内动脉床突上段,肿瘤与其存在间隙,锐性分离不存在困难。
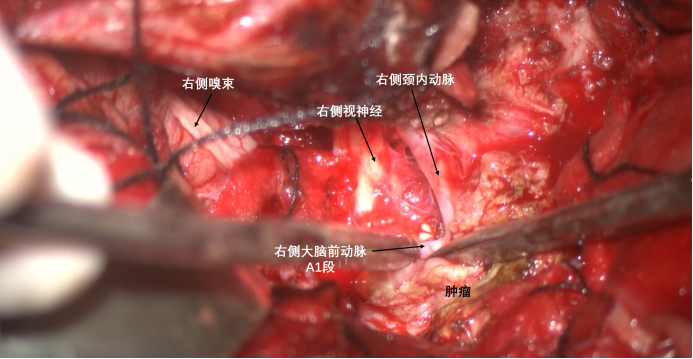
沿颈内动脉内侧向远端剥离,显露出大脑前动脉A1段,也就是达到了颈内动脉分叉部。
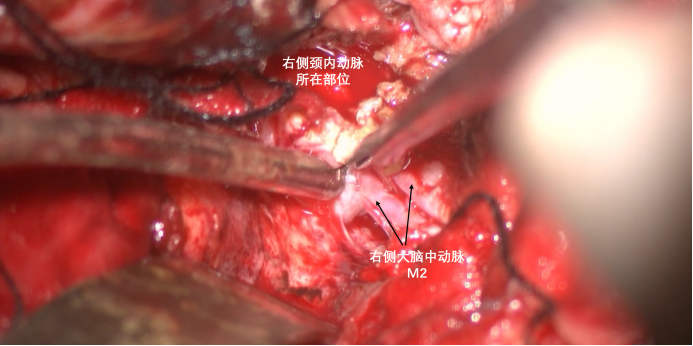
从大脑中动脉M2远端向近端分离,目标方向是刚才暴露的颈内动脉分叉部,也就是M1起始部位。这里肿瘤质地硬,所以应从肿瘤表面出现分叶的沟槽部位寻找被包裹的神经血管。沿着血管长轴方向锐性分离,采用所谓的脱袖子方法,反向慢慢锐性分离。
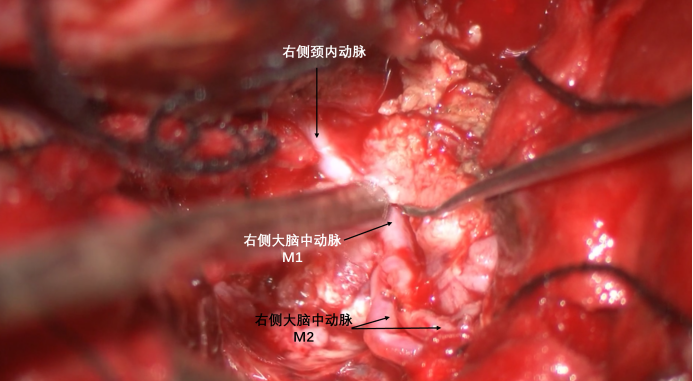
颈内动脉分叉部位于吸引器头端部位。
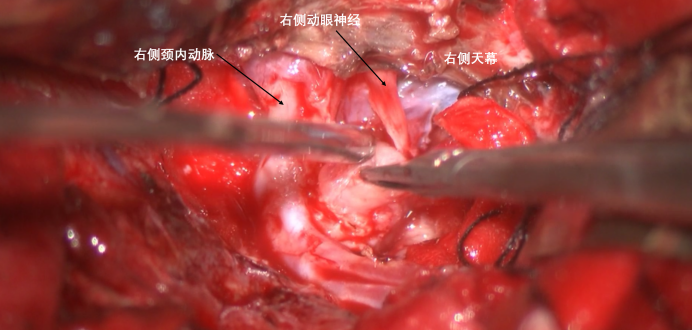
自天幕边缘分离肿瘤,右侧动眼神经被肿瘤推挤,但是仍有蛛网膜边界,予以分离。

从肿瘤中分离出来的右侧后交通动脉、右侧脉络膜前动脉。
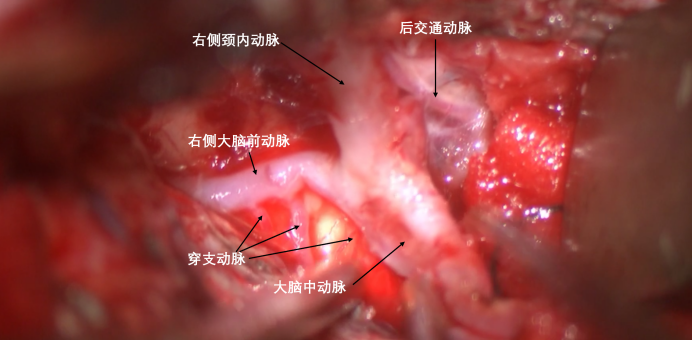
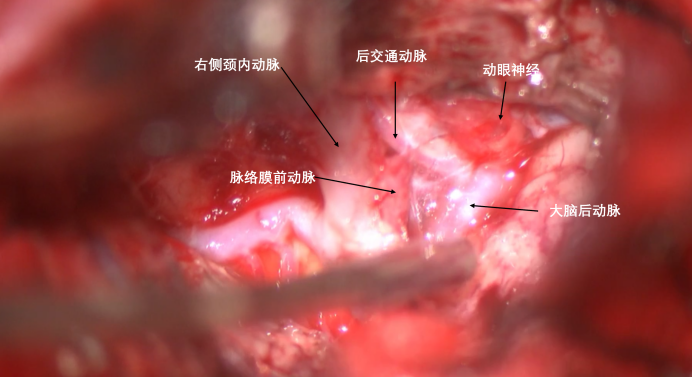
肿瘤全切后的解剖结构。
术后复查MRI:
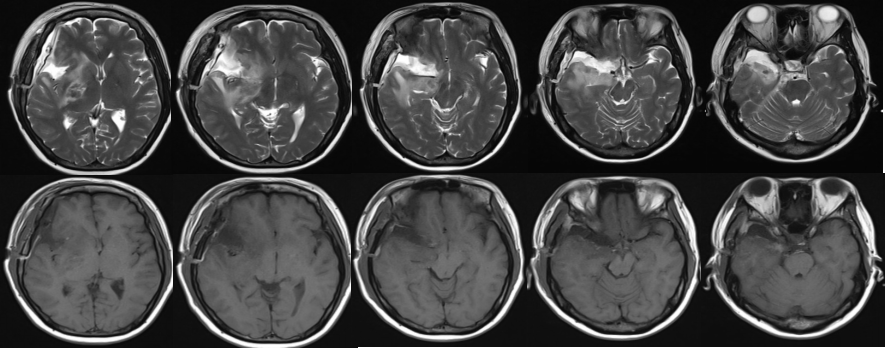
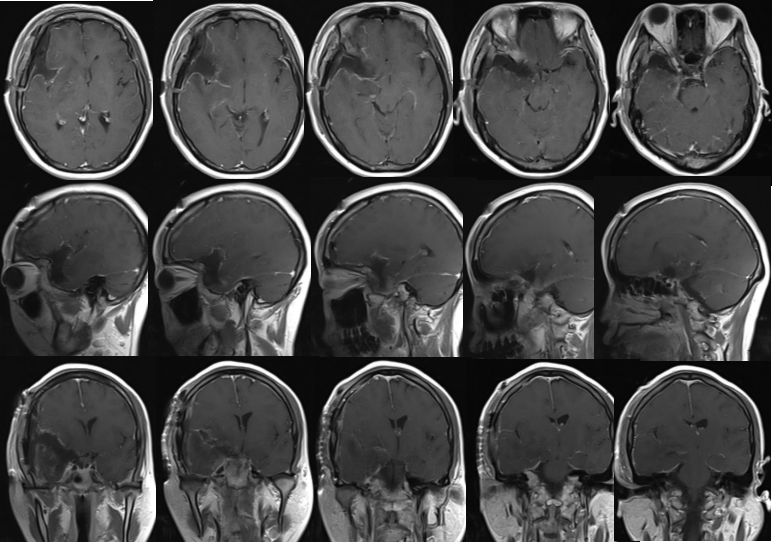
肿瘤全切,术后病理提示脑膜瘤,WHOI级。
术后患者右侧动眼神经麻痹,余无新发神经系统体征。
完整视频如下:
蝶骨嵴内侧脑膜瘤的一点点手术体会:
1.动脉系统虽然被肿瘤包裹,但大部分与肿瘤之间存在蛛网膜界限,在锐性分离、原位分离等原则下,多数可以通过仔细操作游离出来。但是部分脑膜瘤可能侵犯动脉外壁,此时难以分离,应予以保留薄层肿瘤。
2.肿瘤内重要结构的定位,需要有足够的解剖基础,比如沿蝶骨嵴辨认颈内动脉床突上段的近端,从M1、A1方向寻找颈内动脉分叉部,从而确认颈内动脉走形方向。从天幕缘游离确认动眼神经。通过相对固定的结构来确认可能被肿瘤推挤游离的结构。
3.在此类手术中应多运用锐性分离,减少牵拉,减少对于穿支动脉等细小血管的撕扯,减少不可控出血,从而能够保持干净的操作界面。
![]()
版权声明
神外资讯APP所发表的作品包括但不限于文字、图片、视频的版权均为主办方/原作者及神外资讯所有,未经神外资讯明确授权,任何人不得以改编、裁切、复制、转载、摘编、录制等直接或间接的方式盗取任何内容。经神外资讯授权使用的作品,应在授权范围内使用,并请注明来源:神外资讯。如有违反,神外资讯将保留进一步追究侵权者法律责任的权利。神外资讯欢迎个人转发、分享本号发表的作品。




