美国俄亥俄州立大学韦克斯纳医学中心神经外科的Rafael Martinez-Perez等在尸头上探索迷你翼点开颅结合硬膜外切除前床突的手术细节,应用于临床上治疗床突旁动脉瘤,论文发表于2019年12月的《Neurosurgical Review》在线上。
——摘自文章章节
【Ref: Martinez-Perez R, et al. Neurosurg Rev. 2020 Feb;43(1):361-370. doi: 10.1007/s10143-019-01219-9. Epub 2019 Dec 9.】
处理前循环动脉瘤的经典手术途径是翼点入路(pterional approach),可以到达前中颅底、后颅窝上部、蝶鞍、蝶鞍旁、眶上裂以及海绵窦区,治疗上述区域的多种病变。后来,该入路有不少改良和发展,如迷你翼点入路(minipterional approach,MPT),在治疗动脉瘤和鞍旁病变的效果与翼点入路相同,已作为常用的、安全、有效的微创入路。以后又有学者提出切开眶脑膜韧带(MOB)后,从硬膜外切除前床突再处理海绵窦及鞍旁血管病变。美国俄亥俄州立大学韦克斯纳医学中心神经外科的Rafael Martinez-Perez等在尸头上探索迷你翼点开颅结合硬膜外切除前床突的手术细节,应用于临床上治疗床突旁动脉瘤,论文发表于2019年12月的《Neurosurgical Review》在线上。
开颅术前,常规暴露颈内动脉颈段,目的是可控制术中出血。迷你翼点入路的头皮切口起自颧弓后端上方1cm,弧形向上,至同侧瞳孔正上方发际后1cm处(图1A)。在筋膜间分离皮瓣后牵向前方;在颞上线及眶上缘切断颞额骨膜与肌肉,随后颞肌骨膜下分离,并向下方牵引。颅骨翼点前方钻关键骨孔;骨窗成形,其上缘与后缘为颞线,接近冠状缝时向下到颞骨,于颞底转折向前连接关键孔(图1B-D)。骨窗缘颅骨上钻孔便于颞肌缝合固定。接着,将蝶骨嵴磨至扁平,直至显露MOB,MOB是眶上裂浅表硬膜皱折,由颞极硬膜与眶周筋膜融合而成。游离MOB后电凝并切断,有利于颞极向后移位,轻轻撕开颞极前部海绵窦外侧壁外层硬膜,显露前床突顶部(图1F)。前床突(ACP)为蝶骨小翼的后内缘,覆盖在海绵窦上部。ACP在内、外、下内三个方向分别与蝶骨相连构成视神经管上壁、蝶骨小翼和视神经管外壁。至眶上裂后,进一步磨除眶外壁,最后使用1mm枪状咬骨钳咬除ACP外侧柱。然后向内去除视神经管顶壁,完成视神经管减压;最后咬除视柱。此时应轻柔操作,避免钙化粘连的岩斜韧带牵动影响动眼神经;同时不应使用磨钻,因其产生的热能损伤视神经。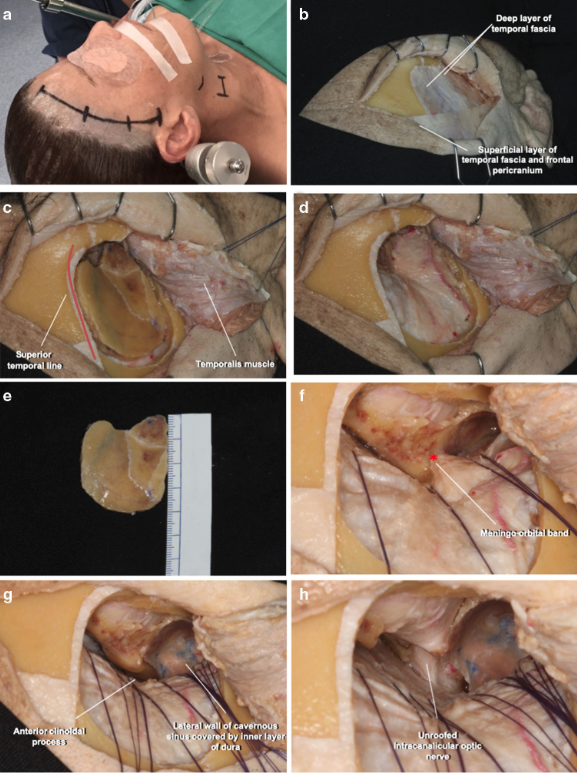
接着,沿侧裂轴线切开硬膜一直到远环。打开视神经眼动脉池释放脑脊液,可以完全显露大多数床突旁动脉瘤。剪开远环有助于更好地暴露瘤颈和减少夹闭后颈内动脉狭窄或打折的风险。此处经常遭遇海绵窦来源的静脉出血,使用纤维胶止血。选择合适的动脉瘤夹夹闭动脉瘤颈。打开瘤顶吸除瘤腔内的血肿或者血栓,减少占位效应并确保夹闭效果。术中使用吲哚青绿确认载瘤动脉通畅(图2)。
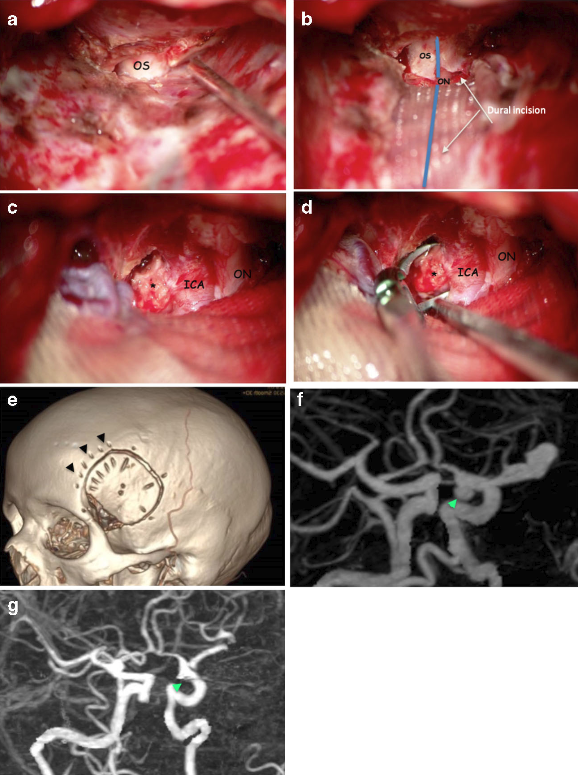
图2. 迷你翼点开颅结合硬膜外切除前床突入路夹闭未破裂床突旁动脉瘤。最后,紧密缝合硬膜;采用颞肌和纤维胶水封闭硬膜缺口。骨瓣原位回纳和固定;颞肌在颅骨颞线上缝合,恰好可覆盖关键孔的骨质缺损。随后DSA血管造影确认动脉瘤完全夹闭和载瘤动脉通畅。
该研究纳入的19例患者的20个床突旁动脉瘤,术后随访21个月显示95%完全夹闭,表明迷你翼点开颅结合硬膜外切除前床突入路可确保床突旁动脉瘤良好显露和夹闭,值得推广。

版权声明
神外资讯APP所发表的作品包括但不限于文字、图片、视频的版权均为主办方/原作者及神外资讯所有,未经神外资讯明确授权,任何人不得以改编、裁切、复制、转载、摘编、录制等直接或间接的方式盗取任何内容。经神外资讯授权使用的作品,应在授权范围内使用,并请注明来源:神外资讯。如有违反,神外资讯将保留进一步追究侵权者法律责任的权利。神外资讯欢迎个人转发、分享本号发表的作品








