
NEXUS是基于美国神经外科医师协会,CNS (Congress of Neurological Surgeons),由Barrow Neurological Institute的Peter Nakaji医生和克利夫兰诊所的Nicholas C. Bambakidis医生组织建立的网站(http://www.cns.org/nexus)。网站完全免费开放,无需任何注册,网站主体基于病例的收集与归类,完美适配移动设备,旨在帮助神经外科医生迅速找到类似病例,并且学习世界各地的神经外科医生如何处理该病例。同时,每一个神经外科医生都可以上传自己的病例,在全世界的神经外科医生面前展示自己的技巧。
神经内镜下胶样囊肿切除并透明隔开窗一例
Zaid Aljuboori, MD, Brian Williams, MD. Department of Neurosurgery, University of Louisville
编译:
苏燕东 厦门大学附属翔安医院
审校:
王勇杰 浙江大学医学院附属第二医院
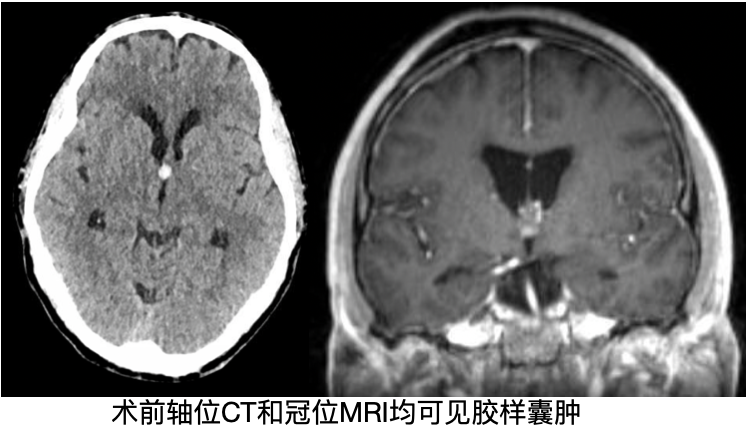
患者为54岁男性,因“突发嗜睡、恶心、呕吐和严重头晕”就诊,入院时头颅CT示双侧脑室不等大,三角室前部约6mm高密度灶。入院后行右侧脑室外引流术,下一步拟行手术切除囊肿。
决策依据:内镜下切除是针对胶样囊肿安全有效的一线治疗方案,尤其适合小于2cm的病灶。
Beaumont等提出胶样囊肿风险评分(colloid cyst risk scale, CCRS),为该类患者的治疗决策提供参考。该评分系统包括患者年龄、存在头痛、轴位上囊肿直径大于7mm、FLAIR相存在高信号以及囊肿的解剖学位置(危险区域)。
危险区域:通过乳头体做一条与丘脑中间块相切的垂线,以此为前界,以导水管开口处中脑被盖的最高点为后界,该范围之外便是危险区域。
评分越高提示囊肿造成临床症状和脑积水的风险越高。
CCRS 4分时为高位组,有手术指征。
CCRS 3分时为中危组,可手术治疗或密切随诊观察。
CCRS 2分时为低危组,建议随访观察。
前方经皮层经脑室入路
前纵裂经胼胝体入路
额下经终板入路
双侧脑室-腹腔分流术
仰卧位,床头抬高20º,头屈10º。
中线旁开3cm,冠状缝上或冠状缝前标记长度为3cm的直线手术切口。
患者体位摆放。
注册导航系统并构建入颅点和目标靶点。
入颅点上标记切口(长度2-3cm),切开头皮并颅骨钻孔。
电凝灼烧后打开硬脑膜。
电凝灼烧后切开软脑膜。
导航探针引导下置入19F工作鞘(事先计算工作通道的长度并在工作鞘上标记)。
脑室穿刺成功后将外端工作鞘固定于头皮上。
沿工作鞘置入神经内镜。
观察和辨认解剖结构,最重要的是确定所在脑室的侧别(脉络丛位于中间,穹窿柱位于内侧,丘纹静脉位于外侧,透明隔前静脉位于前内侧)。
确认流动水持续冲洗神经内镜。
经工作通道,用内镜双极灼烧覆盖于室间孔和胶样囊肿表面的脉络丛。
内镜双极烧灼囊肿包膜使其皱缩。
烧灼囊肿基底和供应包膜的细小血管有助于减少术中出血。
必要时使用内镜显微剪锐性分离囊肿和周围结构的粘连。
小囊肿(<1cm)可行整块切除。
因工作通道太窄,可以用活检钳抓住包膜和囊内容物,然后将内镜甚至整个工作鞘撤出,通过这种方法将囊肿取出。
对于大的囊肿(1cm),首先用双极尖端或剪刀刺破囊肿包膜,随后用内镜抓钳、吸引器或特殊器械(如NICO公司Myriad系列的刨削器或超声吸引器)分块切除囊内容物和包膜。
透明隔开窗
首先辨认构成侧脑室内侧壁的透明隔。
用单极在透明隔上烧灼形成2-3个孔。
随后用显微剪切开孔间的透明隔组织。
通过以下方法确定透明隔被完全穿透:
① 观察在脑脊液双向流动作用下透明隔是否有前后摆动。
② 钝性手术器械是否能穿过透明隔缺损处。
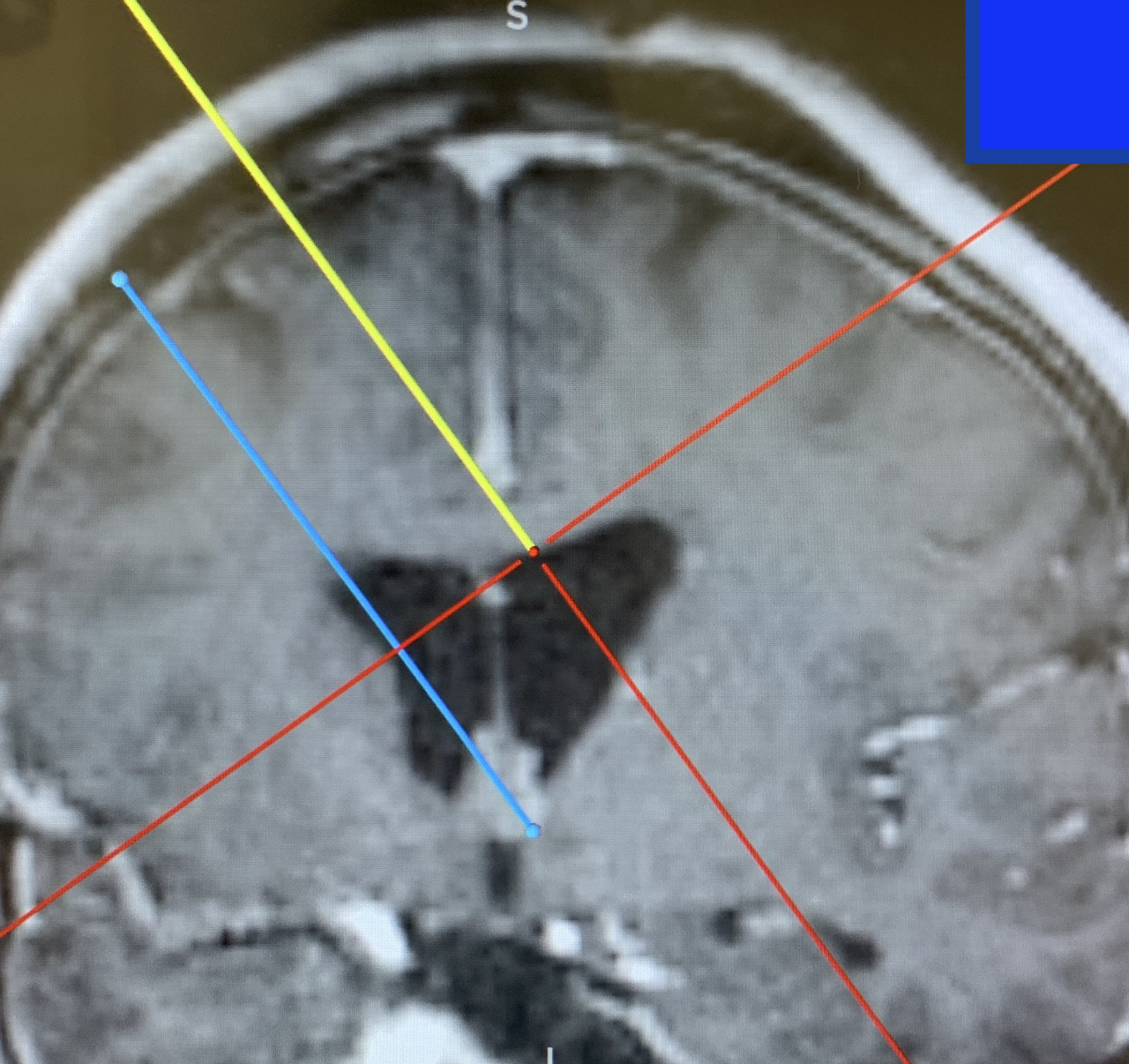
图1. 术中导航影像展示穿刺左侧侧脑室的计划路径。
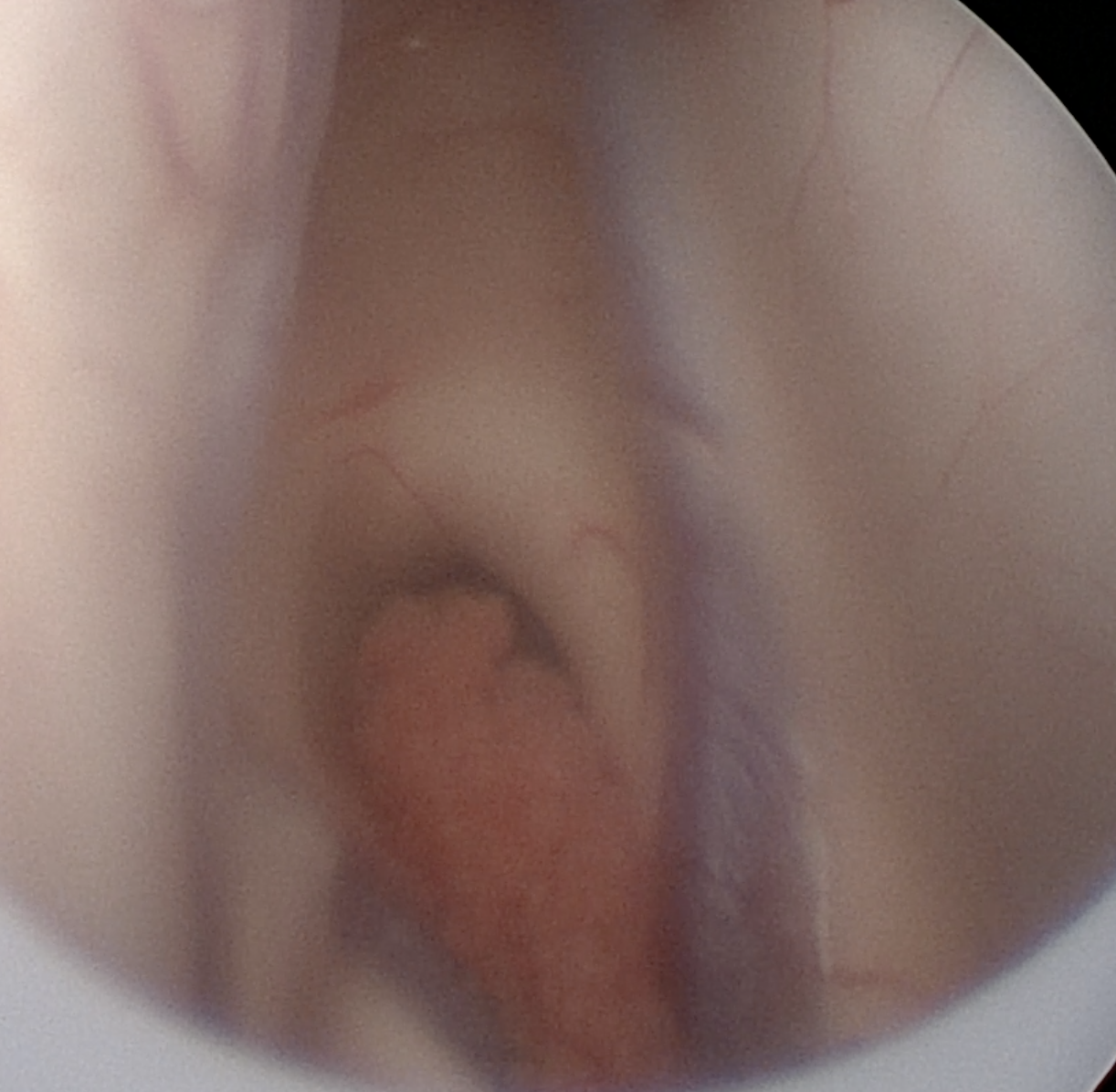
图2. 术中图片展示脑室解剖:脉络丛(中间),透明隔(屏幕右侧),尾状核和丘脑(屏幕左侧),室间孔。
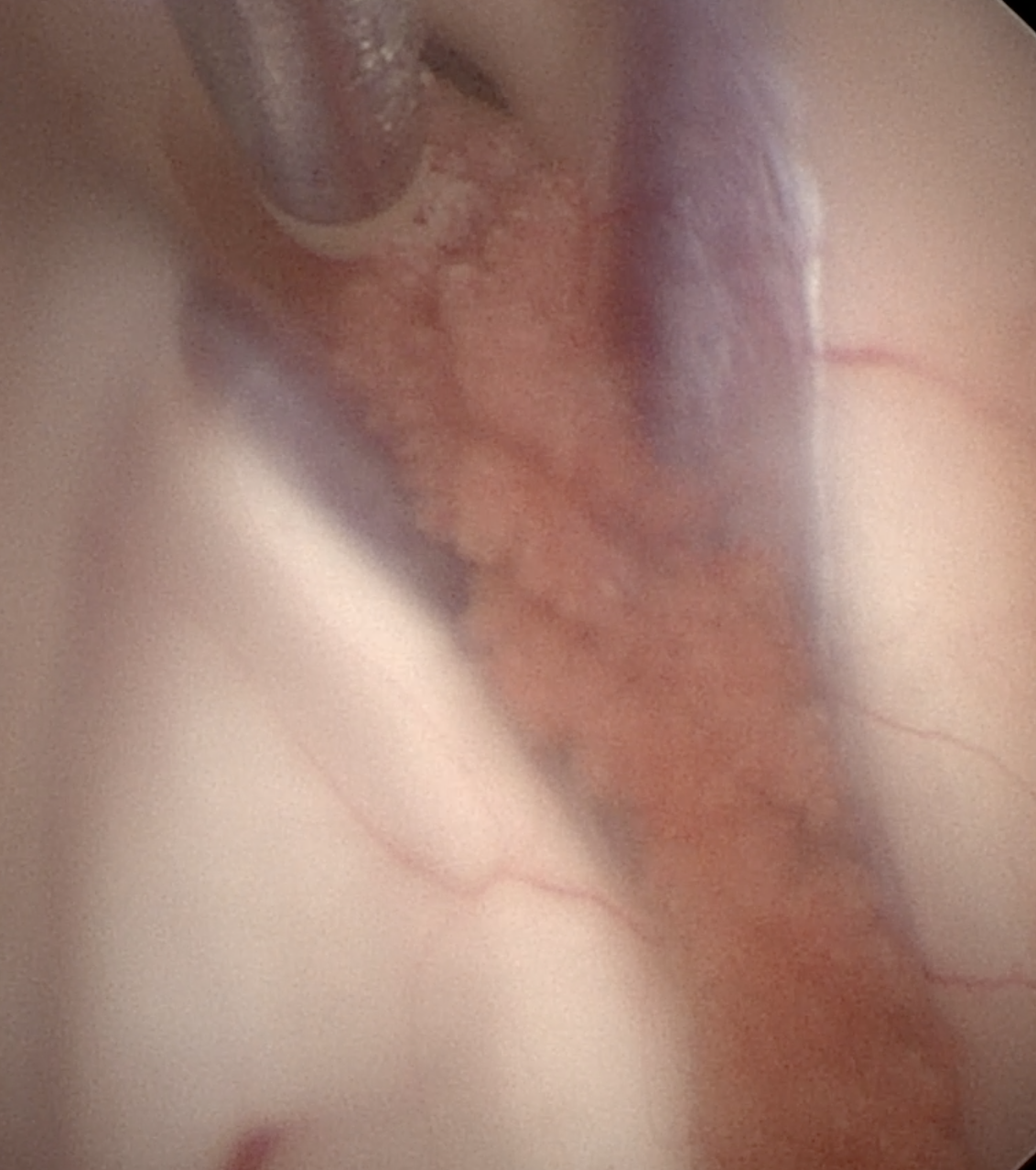
图3. 烧灼脉络丛。
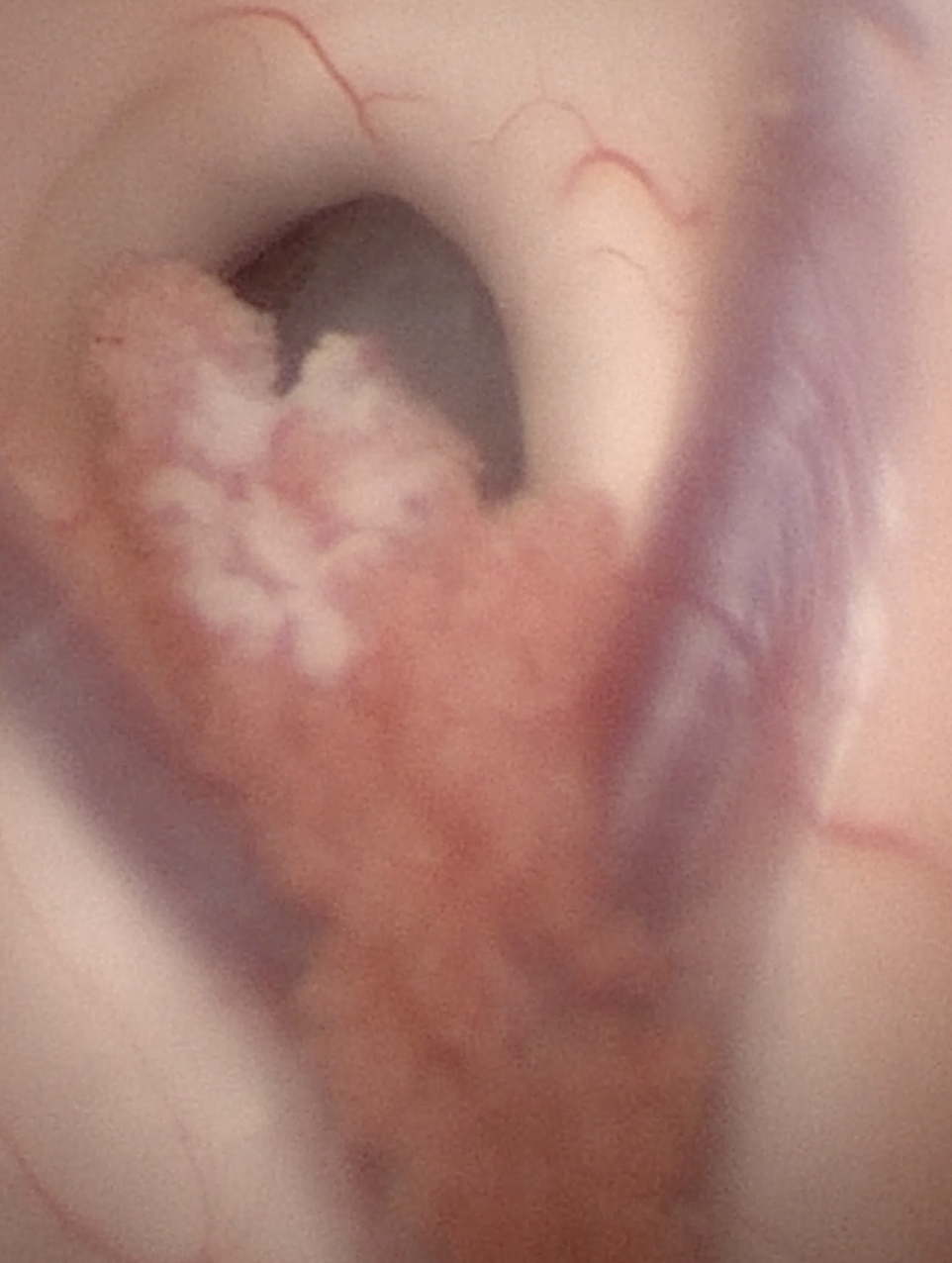
图4. 透过左侧室间孔可以看到胶样囊肿。
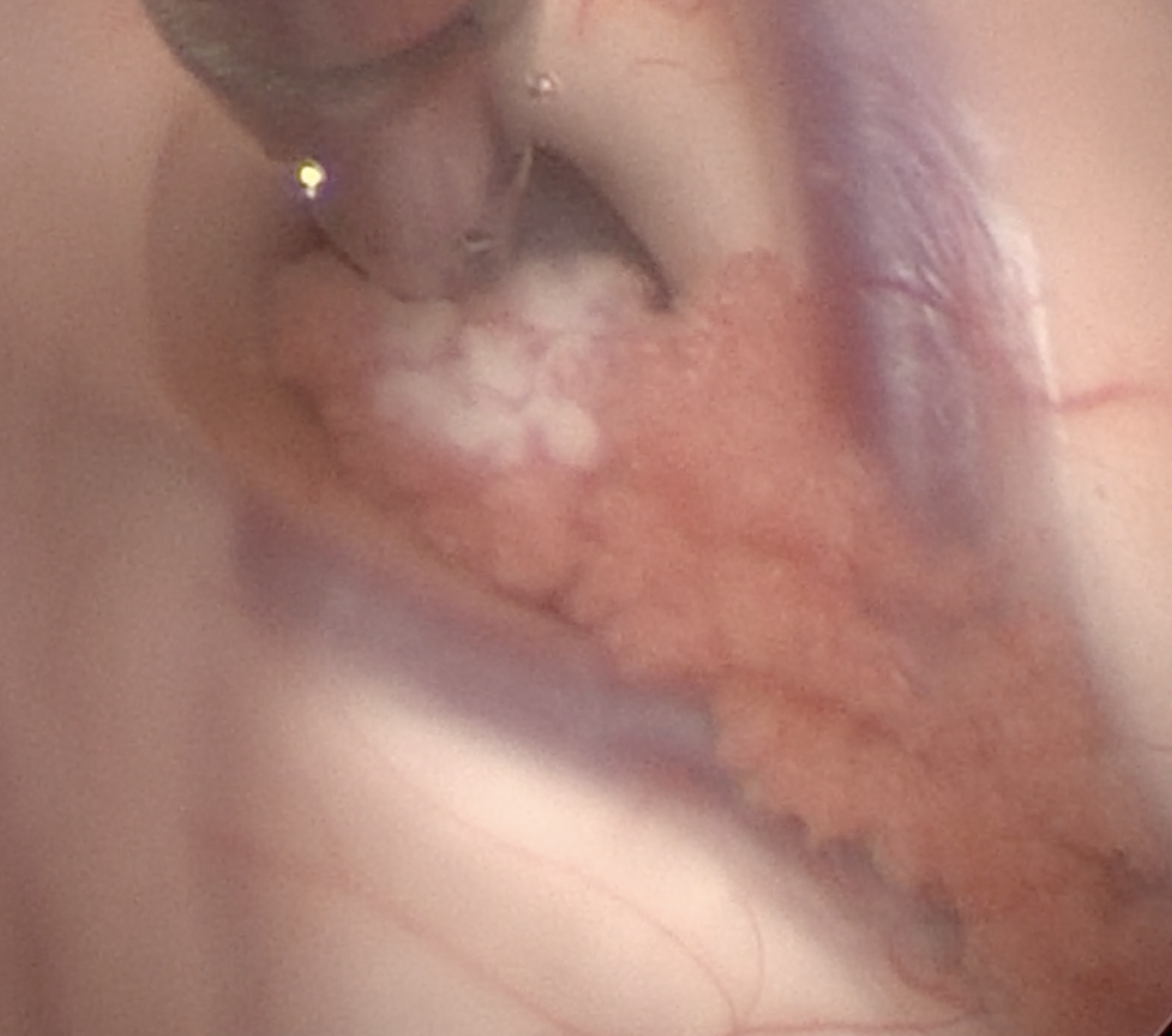
图5. 抓钳通过左侧室间孔抓住囊肿。
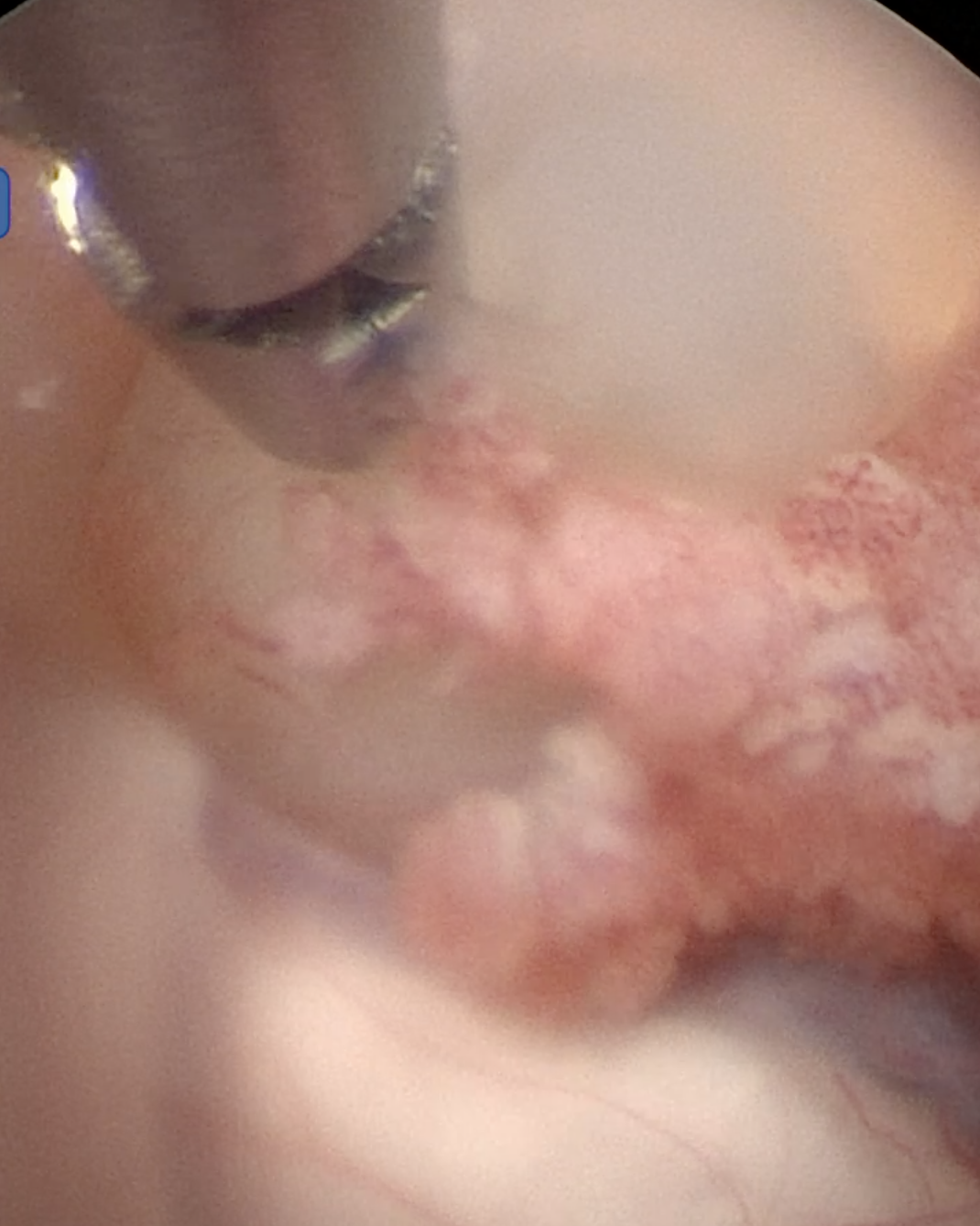
图6. 抓钳从左侧室间孔拽出囊肿。
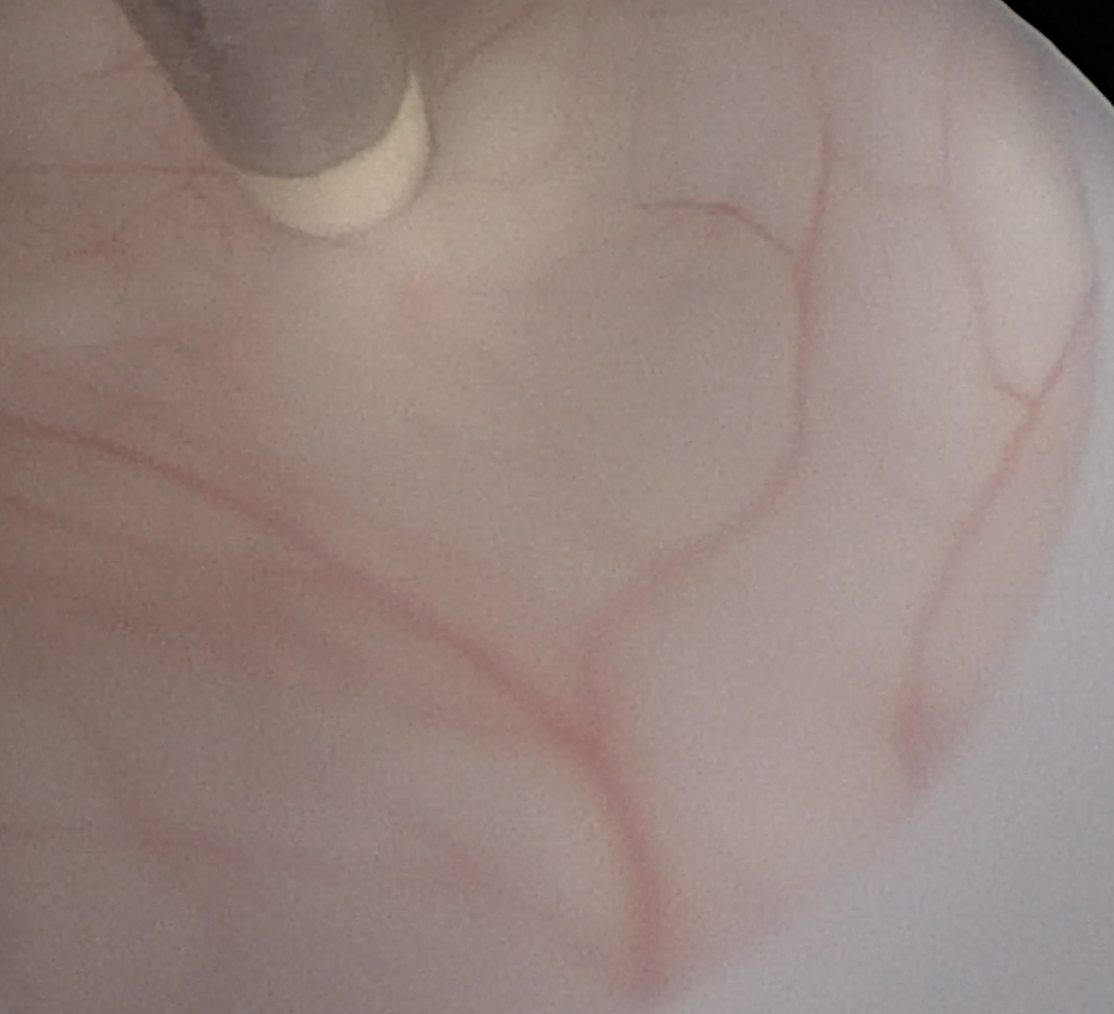
图7. 电灼透明隔。
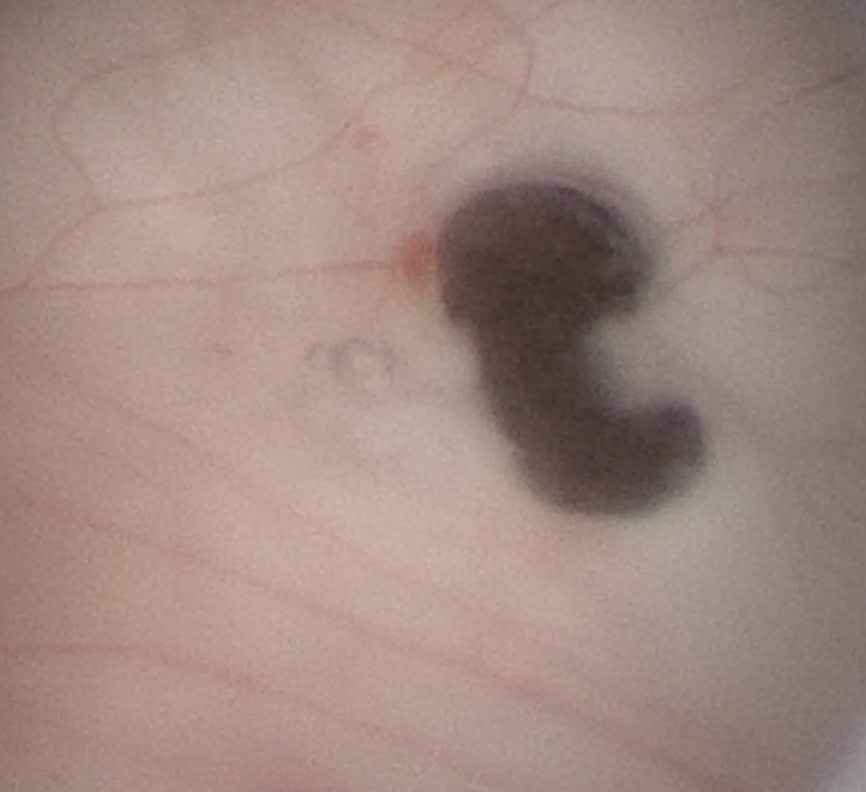
图8. 透明隔开窗。
术后患者入ICU进一步监护。
24小时内预防性使用抗生素。
复查头颅CT排除脑室内出血。
脑室外引流管初始高度设置为15cmH₂O,随后试夹管24小时。
夹管后,如患者神经功能稳定、头痛无加重、颅压正常且头颅CT未见脑室扩大,便可拔除脑室外引流管。
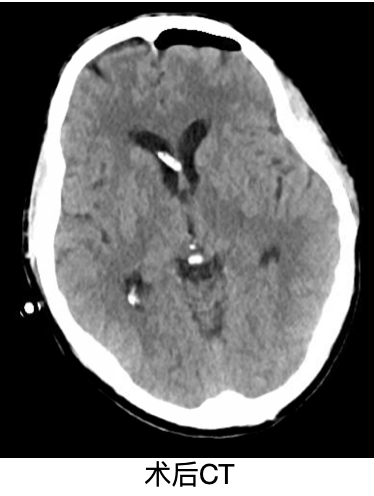
成功拔除脑室外引流管,患者出院回家。
如果未能正确识别所进脑室的侧别(左或右)将带来严重并发症。
避免从功能区皮层或脑沟穿刺。
穿刺工作鞘之前应该再三确认穿刺道长度并在鞘上标记,并且在工作鞘连接导航探针之后进行校准。
如果活检过程中出现少量出血,通过持续冲洗可以达到止血目的。
如果活检过程中出现严重出血(损伤丘纹静脉或大脑内静脉):
① 增加冲洗的水流量,如此可以增加脑室内压力从而减缓或停止出血。
② 如果能够看到出血血管,可以考虑使用单极/双极或铥激光止血。
③ 如果上述措施均无效,留置脑室外引流管后,转开颅手术止血,作为挽救措施。
胶样囊肿位于三脑室前部,在室间孔平面或室间孔之前。
胶样囊肿占颅内肿瘤的0.5-1%。
需要治疗的情况包括:症状性囊肿,囊肿直径大于1cm时无需考虑是否造成临床症状。
胶样囊肿的起源仍存在争议,为原始神经上皮层或内胚层来源。
神经内镜下胶样囊肿的全切率达60-80%。
显微手术的全切率高于内镜手术,但并发症发生率也更高。
次全切除的胶样囊肿其复发率约55%。
Heller, R. S., & Heilman, C. B. (2019). Colloid Cysts: Evolution of Surgical Approach Preference and Management of Recurrent Cysts. Oper Neurosurg (Hagerstown). doi:10.1093/ons/opz059
Vorbau, C., Baldauf, J., Oertel, J., Gaab, M. R., & Schroeder, H. W. S. (2019). Long-Term Results After Endoscopic Resection of Colloid Cysts. World Neurosurg, 122, e176-e185. doi:10.1016/j.wneu.2018.09.190
Ahmed, S. I., Javed, G., Laghari, A. A., Bareeqa, S. B., Aziz, K., Khan, M., Shahbaz, A. (2018). Third Ventricular Tumors: A Comprehensive Literature Review. Cureus, 10(10), e3417. doi:10.7759/cureus.3417
Beaumont TL, Limbrick DD, Jr., Rich KM, Wippold FJ, 2nd, & Dacey RG, Jr. Natural history of colloid cysts of the third ventricle. J Neurosurg, (2016), 125, 1420-1430.
版权声明
神外资讯APP所发表的作品包括但不限于文字、图片、视频的版权均为主办方/原作者及神外资讯所有,未经神外资讯明确授权,任何人不得以改编、裁切、复制、转载、摘编、录制等直接或间接的方式盗取任何内容。经神外资讯授权使用的作品,应在授权范围内使用,并请注明来源:神外资讯。如有违反,神外资讯将保留进一步追究侵权者法律责任的权利。神外资讯欢迎个人转发、分享本号发表的作品。






