
NEXUS是基于美国神经外科医师协会,CNS (Congress of Neurological Surgeons),由Barrow Neurological Institute的Peter Nakaji医生和克利夫兰诊所的Nicholas C. Bambakidis医生组织建立的网站(http://www.cns.org/nexus)。网站完全免费开放,无需任何注册,网站主体基于病例的收集与归类,完美适配移动设备,旨在帮助神经外科医生迅速找到类似病例,并且学习世界各地的神经外科医生如何处理该病例。同时,每一个神经外科医生都可以上传自己的病例,在全世界的神经外科医生面前展示自己的技巧。
后路伸展性截骨治疗强直性脊柱炎导致的
“颌触胸”畸形
Daniel J. Hoh MD,佛罗里达大学盖恩斯维尔分校,神经外科系副教授
编译:
寿佳俊 复旦大学附属华山医院
审校:
王兴文 首都医科大学宣武医院
该病例介绍了与强直性脊柱炎(下颌触胸畸形)的评估和手术治疗有关的问题。
讨论用于矫正畸形的后路颈椎伸展性截骨(开张性楔形截骨)的技术。
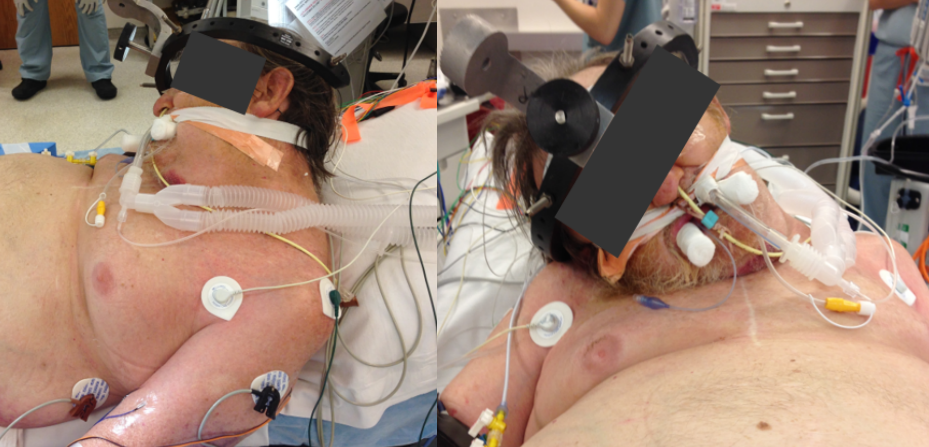
76岁的男性患者,进行性颈痛和颈、胸椎后凸畸形的病史。
患者表现为头部右旋的固定姿势和下颌触胸(chin-on-chest)畸形。
患者存在平视功能受限、吞咽和呼吸功能的渐进性困难。
患者的家人注意到患者出现面部肿胀。
既往史:强直性脊柱炎、陈旧性心梗、冠心病和肾功能不全。
既往手术史:体外循环冠脉搭桥术。
过敏史:无。
服用药物:无。
运动检查:除右侧肱三头肌,右手部肌力为3级外,余为5级。
感觉检查:右上肢C7,C8,T1分布区轻触觉减退。
反射:上肢肱三头肌反射、肱桡肌反射、膝腱反射(+++),Hoffman征阳性。

前路或前后联合入路
在下颌触胸畸形的情况下,由于前方显露困难,因此前入路的选择多受限。
强直性脊柱炎的患者不建议采用闭合牵引,因为它是融合的畸形,过度牵引可能会导致无法控制的医源性骨折。
后入路
颈椎后路伸展性截骨(开张性楔形截骨)。
通过一期后路手术,采用颈椎后路伸展性截骨技术可以同时矫正下颌触胸畸形和完成内固定植入维持脊柱的稳定性。
重要的解剖注意事项:
神经因素
手术截骨面的闭合过程中可能因头尾端椎板边缘的挤压致使脊髓扭曲。
截骨复位过程中截骨面的脱位可能导致急性脊髓损伤。
血管因素
椎动脉通常在C6水平进入横突孔。建议在C7进行后路伸张性截骨,以避免截骨面闭合时发生椎动脉扭曲。
截骨闭合时也可能导致脊髓前动脉或脊髓后动脉的血流灌注减少。
俯卧位。
Jackson手术床或标准手术床。
Halo头环,用于完成4点颅骨头钉固定,不建议使用头夹固定(例如:使用3点头钉固定,固定头架具有张力可调节,固定臂可旋转的特点),通过标准的关节臂固定在手术床上。
其他术中辅助设备:术中X线透视,术中神经电生理监测。
标准的后正中皮肤切口,从枕下延伸到上胸椎。
沿后正中无血管平面进行解剖分离。
骨膜下剥离暴露棘突,椎板至侧块。
根据术中透视或通过C1-2和/或T1肋骨的解剖标志来确定手术节段。
后路截骨术
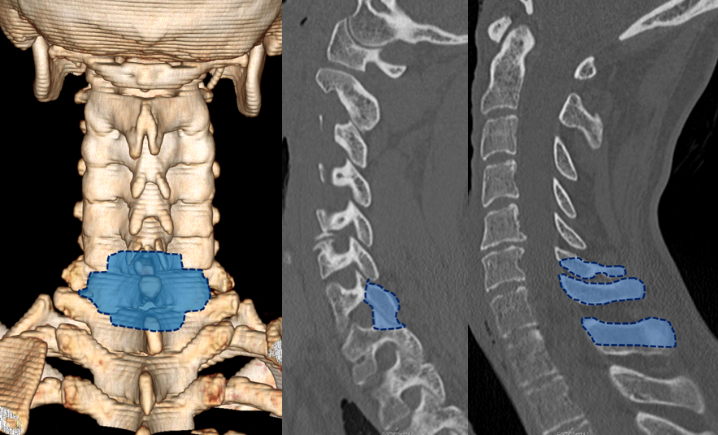
截骨的范围包括C7椎板,C6椎板下部和T1的椎板上部(以蓝色区域显示)。
选择C7节段行截骨的原因是因为椎动脉在此节段不进入脊椎的横突孔。因此,闭合截骨面时发生椎动脉扭曲的风险较小。
然后,切除C7-T1关节突关节,完全显露C8神经根。
充分显露C7和T1的椎弓根。或者,可以切除C7椎弓根,以确保截骨闭合后C8神经根的不受挤压。经椎弓根入路行C7椎体部分松质骨切除,以完成最终的开张性截骨。
切除C6椎板下部和T1椎板上部,减少截骨闭合后脊髓受压的可能性。
伸展性截骨(开张性楔形截骨)
完成骨质切除后,检查确认SSEP和MEP基线。
建议在截骨闭合时提高平均动脉压> 85mmHg,以增强脊髓的血液灌注。
一名外科医生离开手术无菌区,用手握住Halo环并逐渐伸展颈部。
由于此类患者常常合并典型的骨质疏松、强直性脊柱,在截骨节段相应的前柱水平产生了开张性楔形骨折(骨质疏松)-通常伴有可听见的啪声。
在进行颈椎伸展操作的同时,另一名外科医生(仍留在无菌手术区)不断观察评估硬膜囊,以确认没有出现脊髓受压或截骨面的脱位。
一旦在矢状面和/或冠状面中实现了所需的矫形,就将Halo环重新固定在手术台上。矫形后重新检查SSEP和MEP,以确认没有变化。

植入内固定维持脊柱稳定
后路伸展性截骨会导致明显的三柱不稳定。
建议使用多节段后路固定器械以维持稳定。强直性脊柱炎固有的长臂杠杆力学特点和骨质疏松的生物学特点通常决定了需要更长的内固定节段才能保持脊柱的充分稳定。
多节段颈椎侧块螺钉,胸椎椎弓根螺钉和连接钛棒是标准固定方式。
当前的万向螺钉-钛棒的链接方式可以减少伸展性截骨时截骨面发生脱位的风险。
可以在截骨闭合前将钛棒连接到螺钉,此时螺母不要拧紧。
截骨闭合后,可以拧紧螺母,利用内固定结构保持脊柱在正确的曲度。

关节融合
完成手术节段椎板和小关节的去皮质化,并植入取自截骨区的自体骨颗粒。通常在强直性脊柱炎中,除了截骨水平外,其余脊柱节段已经融合。
关闭切口
术区通常可以放置引流管。
肌肉和皮肤分层缝合。
随访复查X射线和CT,显示矫正了“颌触胸”畸形,并整体上改善了患者的平视功能。
恢复了脊柱冠状位的曲度。
该患者保持原有的神经功能状态。
由于开张性楔形截骨术后患者发生呼吸困难和吞咽困难的风险较高,因此该患者预先进行了气管切开术和胃管留置。

术后患者的面部肿胀明显减少,可能是由于颈静脉回流改善的原因。

慎重的选择患者、详细的术前谈话以及与患者和护理人员的深入讨论至关重要。在强直性脊柱炎的情况下行后路伸展性截骨其实质是由外科手术造成颈椎的三柱骨折,用于恢复颈椎曲度并恢复患者平视的功能。此手术过程可能带来颈髓损伤的潜在高风险。
术中用SSEP和MEP进行神经功能监测对于截骨闭合前后的脊髓功能评估至关重要。如果神经监护指标发生变化,标准检查步骤应包括麻醉管理、血压、患者体温以及监测电极和电线连接。如果所有这些都被确认正常并且神经监测指标仍然存在改变,那么截骨闭合操作应该中止。最终,术中唤醒测试是确认患者神经功能的金标准。
在强直性脊柱炎和畸形的情况下,脊柱内固定可能具有挑战性。正常的解剖标志(例如,小关节)可能由于炎症影响而发生变化。局部骨组织血供也可能因为炎症作用而增多,进而导致截骨时发生大量出血。潜在的骨质疏松可能导致螺钉把持力下降。使用多节段固定和钴铬棒以减少螺钉拔出或断棒的风险。对于骨质较差的患者,可能需要使用外固定支具(例如,Halo背心)。
骨生物学材料可能会增加植骨的早期融合,以减少内固定失败的风险。
术后呼吸功能和吞咽功能障碍是必须关注的重大问题。矫形后食道的伸展会损害吞咽功能并增加误吸的风险。建议采用预防性气管切开术和留置胃管/空肠管,以降低误吸的风险并增强患者的营养支持。
强直性脊柱炎,“颌触胸”畸形是一种严重的病理状态。
颈椎后路伸展性(开张性楔形)截骨术是一种有效的一期手术方法,可明显矫正畸形。
但是,这种手术方法具有潜在的神经损伤的高风险和围手术期并发症的发生。
版权声明
神外资讯APP所发表的作品包括但不限于文字、图片、视频的版权均为主办方/原作者及神外资讯所有,未经神外资讯明确授权,任何人不得以改编、裁切、复制、转载、摘编、录制等直接或间接的方式盗取任何内容。经神外资讯授权使用的作品,应在授权范围内使用,并请注明来源:神外资讯。如有违反,神外资讯将保留进一步追究侵权者法律责任的权利。神外资讯欢迎个人转发、分享本号发表的作品。






