提示
“浙二神外周刊”不定期接收外院投稿,审核后发表。欢迎各专业同道联系我们,分享精彩病例、研究热点或前沿资讯。投稿请联系:shishi74@163.com
病史简介
患者,女,73岁,因“突发头痛伴呕吐5天”入院。患者5天前因突发的头痛、呕吐送到当地医院,查CT示右小脑半球出血(图1),当时出血量约8ml,保守治疗。
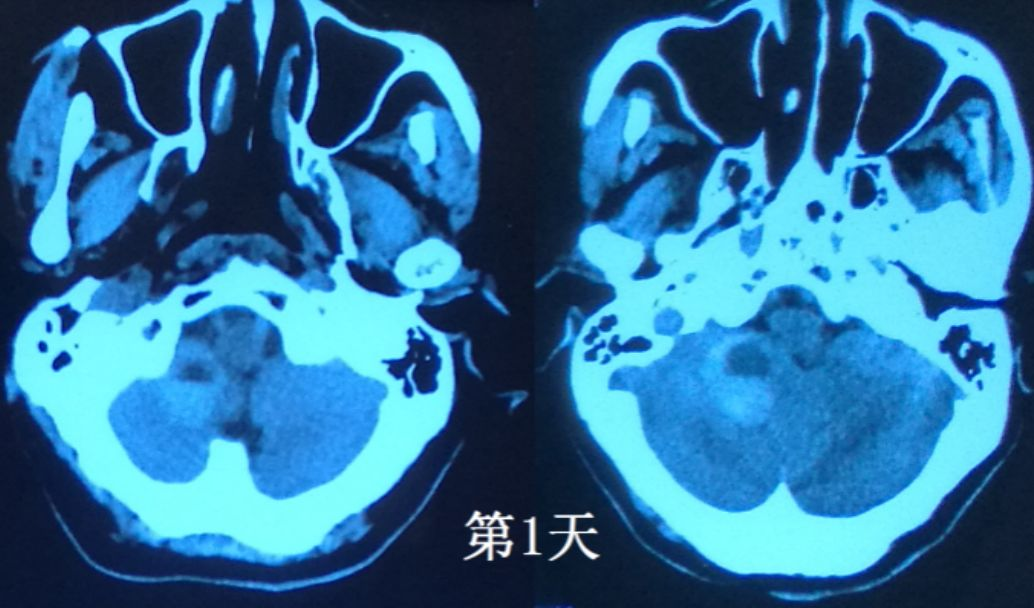
图1. 起病第1天外院CT检查,右侧小脑出血,有液平
患者有冠心病心律失常伴房颤,肺动脉高压,甲状腺功能亢进症,1型糖尿病,高血压病史,平素口服药物包含华法林钠片3mg qd约一年,凝血功能较差,INR未定期监测。起病后发现右小脑出血后即停服华法林钠片,当时凝血功能检查PT>120s(正常值12-14s),INR>9.5(正常值0.9-1.1)。起病第2天当地复查CT提示右小脑半球出血增大至约13ml(图2),考虑患者凝血功能很差,患者神智尚清,行保守治疗,第三天复查凝血功能PT 31.8s,INR 2.69。第4天晚上,2018年5月9日送浙医二院急诊。
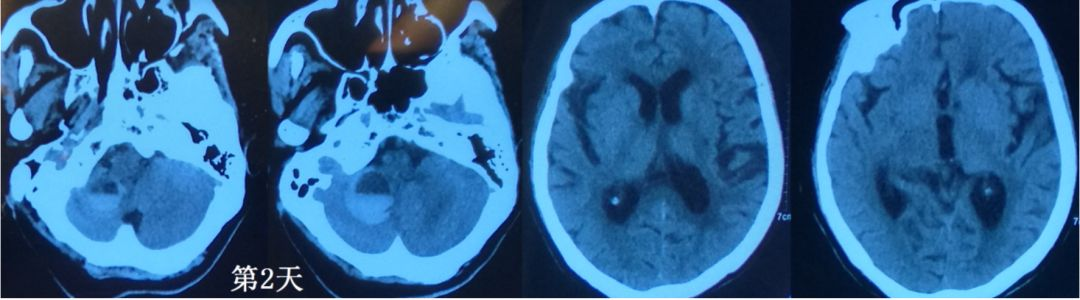
图2. 起病第2天CT检查示血肿增大,脑积水情况尚不明显
入院查体:神志嗜睡状,可遵嘱简单动作,GCS评分12分,双侧瞳孔等大等圆,直径约为3mm,对光反射灵敏,颈抵抗+,四肢肌力4级,指鼻试验阳性,部分检查无法配合。
诊疗经过
入院后急查凝血功能,PT延迟3s,INR 1.42,患者有呕吐,复查CT血肿量达到20ml(图3),与家属沟通存在手术指证,但凝血功能仍较差,后选择严密监测下保守,并进一步纠正凝血功能,予维生素K1 20mg肌注,第5天(图4)复查凝血功能PT 延迟1.2s,INR 1.23,较前好转,仍未达到正常水平。发病第6天患者头痛呕吐主诉加重,唤醒较前困难,血压升高(来院后即常规静脉使用降压药物维持血压水平),最高达到220/100mmHg左右。
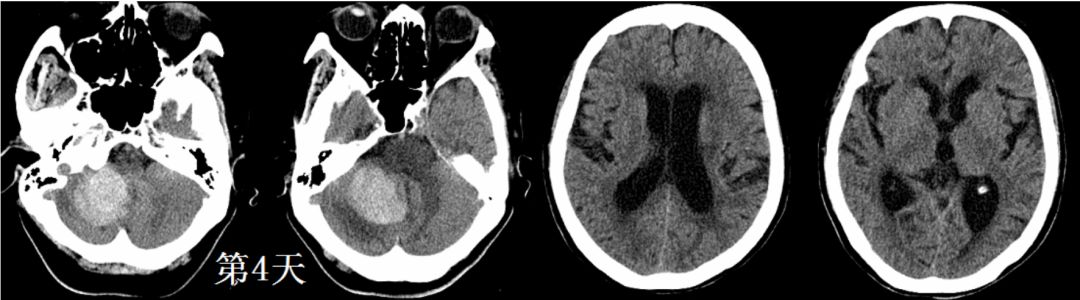
图3. 起病第4天CT血肿进一步增大,四脑室受压,幕上出现脑积水
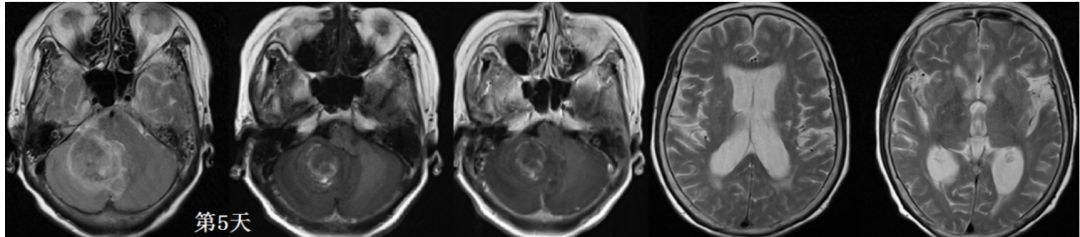
图4. 起病第5天MR检查,病灶无血管流空影,增强不明显,排除肿瘤、血管畸形出血。
科室讨论后认为手术指证明确,但患者停用华法林时间不足5天,凝血功能尚较差,术中止血较困难,风险较大。但不手术同样有颅压进一步增高,脑疝风险。与家属充分沟通,并取得家属同意后急诊行侧脑室外引流+开颅血肿清除+去骨瓣减压术。为纠正凝血功能,术中加用维生素K1 20mg肌注(至此患者入院以来已使用3组维生素K)、人纤维蛋白原0.5g静滴和人凝血酶原复合物300unit静滴。术中感觉患者各层次创面渗血较正常明显增多,脑压高,血肿清除、脑组织切除过程中出血可控制,未发现难以止血的情况,但有静脉性溢血和创面渗血(图5)。去除骨瓣,术后入ICU加强监护。术中总出血量500ml,未输血。术后2小时复查凝血功能PT延迟1.7s,INR 1.28。术后第2天复查CT(图6)见血肿已清除,术区有渗血,侧脑室积血。目前进一步治疗中。
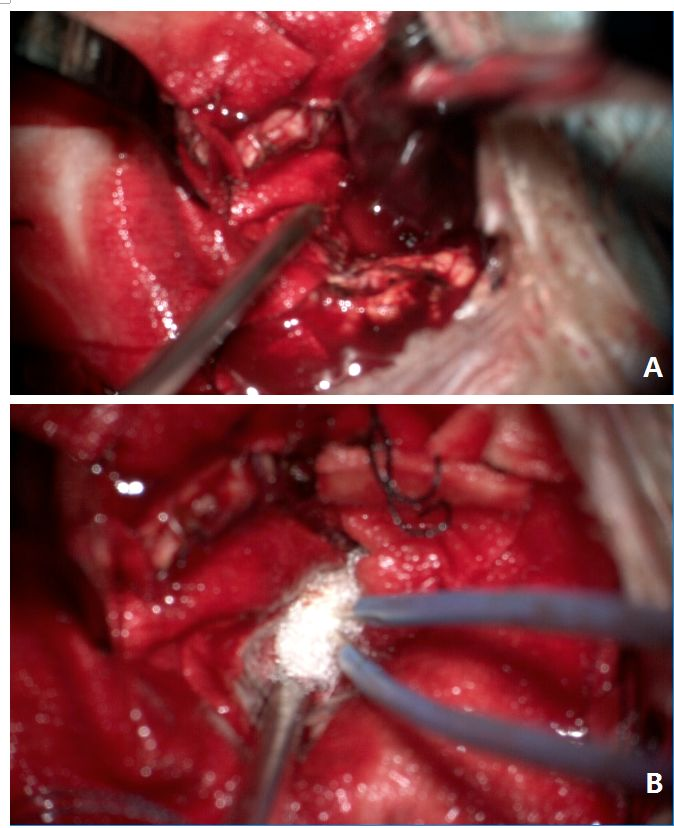
图5. 术中取出血肿凝血块(A),血肿腔外科止血后使用速即纱止血(B)
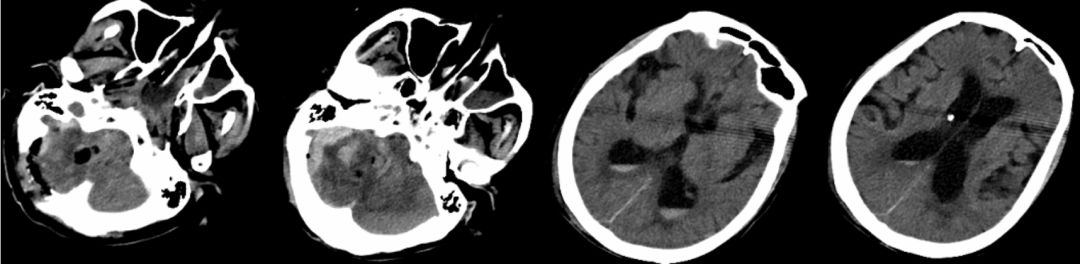
图6. 术后第二天复查CT,血肿基本清除,硬膜下有一定渗血,后颅窝减压,脑室较前缩小但存在脑室轻度积血。
讨论
Chimowitz等[3]通过一项随机对照研究发现,由阿司匹林导致的年出血事件发生率为3.2%,其中颅内出血的发生率为0.36%,由华法林导致的年出血事件发生率为8.3%,其中颅内出血的发生率为1.1%,两者的年出血事件发生率均有统计学意义,颅内出血因出血样本量小而无法计算差异统计学意义。在一项回顾性研究中,与未服用相关药物的患者相比,服用阿司匹林后发生颅内出血的患者的3个月死亡率至少增加了1倍,使用华法林的患者的3个月死亡率增加了2倍[4]。这些研究结果表明,抗凝、抗血小板药物的使用可能会增加患者的颅内出血及死亡风险,必要时应预防性应用止血药物,以预防或减少术中、术后出血风险。
《共识(2018)》提出,这类措施主要包括以下几个方面:
(1)询问患者有无出血倾向,有无血液系统疾病史以及家族史。
(2)有无口服抗血小板药物或抗凝药物史,是否已经停药,以及停药时间。
(3)血常规检查可以评估血小板数量,凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)和国际标准化比值(INR)水平可评估患者的凝血功能,服用华法林者需常规检测INR水平。血栓弹力图通过观察血液凝固的动态变化和纤维蛋白形成过程的动力学变化,可反映血小板凝血因子活性、纤维蛋白原功能和血小板聚集功能,有助于评估口服抗凝或抗血小板药物、凝血因子缺乏患者的凝血功能,指导出血风险评估。
(4)对于出血性脑血管病,尤其是动脉瘤性蛛网膜下腔出血或自发性颅内血肿,术前应进行脑血管造影或CT血管造影(CTA),以确定病变的部位、形态、大小、与邻近动脉的关系、侧支循环等,视情况选择是否给予血管内治疗。
(5)综合病史、实验室和影像学检查结果,权衡患者的出血和血栓栓塞风险,必要时可请相关科室会诊,比如凝血因子缺乏者可请血液科会诊,冠心病、经皮冠状动脉介入治疗(PCI)术后、房颤、心脏瓣膜病患者等可请心内科会诊,通过多学科讨论,共同制定围手术期治疗方案。
(6)对于关键凝血因子缺乏者,应补充相应凝血因子,纠正凝血功能。
(7)对于口服阿司匹林或氯吡格雷等抗血小板药物者,如要行择期手术,一般需停药5-lOd,具体应参照血小板聚集率。如需急诊手术,可给予去氨加压素和(或)血小板输注支持治疗[4]。
(8)对于口服华法林抗凝者,择期手术可以用低分子肝素桥接治疗,如需急诊手术,可给予静脉推注2.5-5mg维生素K,并输注新鲜冰冻血浆或凝血酶原复合物,将INR控制在1.5以下时可以手术。
(9)肝素类制剂半衰期短,一般停药12-24h即可,如需急诊手术,可用鱼精蛋白进行逆转[5]。
(10)新型抗凝药物半衰期短,但是对于高出血风险的神经外科手术,建议停药5d左右。如在2h内服药,可口服活性炭吸附,以减缓肠道吸收。目前已有达比加群、利伐沙班的拮抗药物(分别为Idarucizumab和Andexanet),无条件的医疗机构建议静脉给予凝血酶原复合物或激活凝血酶原复合物。
(11)有研究表明,肝素类药物通过灭活凝血酶达到抗凝目的,而与纤维蛋白结合的凝血酶可抵抗肝素类药物的灭活,维持凝血活性。因此,在局部使用含凝血酶的纤维蛋白黏合剂(又称生物蛋白胶)可能对预防肝素化后引起的术后再出血风险有帮助,同时也有待进一步的临床观察研究。
(12)对于有高血压病史、尤其是高血压性脑出血病史的患者,应于术前控制血压,避免发生大的波动,以防术中、术后因血压升高而发生出血。
(13)术前应常规备血,配血量根据具体病情而定。
《共识(2018)》同时提到,抗凝药物围手术期处理:
(1)术前长期口服维生素K阻断剂(华法林、新型抗凝药)患者的处理原则:①术前口服华法林的患者,我们推荐对于低风险的患者(如心房颤动患者CHADS2:评分<2分、华法林治疗时间>3个月的未复发的深静脉血栓形成患者)(CHADS2评分见表1),若术中需要凝血功能正常(INR<1.5),建议提前5d停药,不需要桥接治疗。若术前1-2d复查INR仍延长,可给予口服小剂量维生素K(1-2mg,欧洲推荐5mg)。根据手术出血和术后6h头颅CT复查情况,在术后12-24h重新开始肝素治疗。出血风险高的手术,可延迟到术后48-72h再重新开始肝素治疗。待凝血功能稳定后再开始服用抗凝药。②术前口服华法林的患者若存在高风险(如心房颤动患者CHADS2评分>2分、人工机械性瓣膜、华法林治疗时间<3个月的复发的深静脉血栓形成的患者),则推荐进行桥接治疗。第5天:常规口服华法林;第4天:停用华法林和肝素治疗;第3、2天:皮下注射治疗剂量的低分子肝素2次/d或者普通肝素2次/d或3次/d;第1天评估INR值;第0天:手术。③接受治疗剂量低分子肝素的患者,术前最后1次注射时应仅给予半量,且在术前24h进行;接受治疗剂量普通肝素的患者,术前最后1次注射应在术前24h进行。术后继续应用治疗剂量的低分子肝素或普通肝素1-2d,或直至INR达到治疗范围。④对于接受过渡性治疗的患者,中小手术后6-48h即可恢复应用肝素治疗,对于手术创伤大、出血风险高的患者,术后给予低分子肝素或普通肝素的时间可推迟至72 h或患者凝血状态稳定后。⑤治疗剂量:低分子肝素:依诺肝素1mg/kg,2次/d,或1.5 mg/kg,3次/d。肝素:将APTT,延长至正常值的1.5-2.0倍。⑥预防剂量:低分子肝素:达肝素5000IU,1次/d;依诺肝素30mg,2次/d,或40mg,l次/d。肝素:5000IU,2次/d。⑦对于术前口服华法林等药物的患者,若需急诊手术,而INR明显延长时,可输注新鲜冰冻血浆(5~8ml/kg)或凝血酶原复合物(因子Ⅱ,Ⅶ,Ⅸ,Ⅹ浓缩物,或因子Ⅱ,Ⅸ,Ⅹ浓缩物及因子Ⅶ浓缩物)(50U/kg,欧洲25U/kg)。⑧在术前服用新型抗凝药(达比加群、利伐沙班和阿呱沙班)的患者中,我们推荐对于低风险的患者(如心房颤动患者CHADS2评分<2分、新型抗凝药治疗时间>3个月的未复发的深静脉血栓形成患者),若术中需要凝血功能正常(INR<1.5),则提前5d停药。不需要桥接治疗。⑨对于术前服用新型抗凝药[达比加群(肌醉清除率>50ml/min )、利伐沙班和阿呱沙班]的患者,若存在高风险(如心房颤动患者CHADS2评分>2分、新型抗凝药治疗时间<3个月的复发的深静脉血栓形成的患者),则推荐进行桥接治疗。第5天:常规口服新型抗凝药;第4天:停用新型抗凝药和肝素治疗;第3天:皮下注射治疗剂量的低分子肝素2次/d或者普通肝素2次/d或3次/d;第2天:皮下注射半剂量的低分子肝素2次/d或者普通肝素2次/d或3次/d;第1天:术前最后1次注射时应仅给予半量,且在术前24 h进行,评估INR值;第0天:手术。⑩服用达比加群,肌醉清除率为30-50ml/min的患者,建议术前5d停药,不需要桥接治疗。⑪根据手术出血和术后6h的头颅CT复查情况,在术后6-72h重新开始肝素治疗,待出血风险控制后再开始服用新型抗凝药。
(2)术前接受抗血小板药物治疗患者的处理原则:①一般情况下,对于择期手术患者,如术前服用阿司匹林或氯吡格雷,则建议停药至少5d,最好10d;如患者术后无明显出血征象,术后复查头颅CT可,则24h后可恢复服用。②对于血栓事件中高危的患者,建议继续应用阿司匹林至手术;服用氯吡格雷者则至少停药5d,尽可能停药10d。
本例患者为急性小脑出血,既往有冠心病心律失常型伴房颤,肺动脉高压,甲状腺功能亢进症,I型糖尿病,高血压病史。患者长期口服华法林钠片,发生药物相关性脑出血性卒中,死亡率极高。CHADS2评分4分。入院以来,术前患者严密观察中神志转差,并发脑积水,颅内压持续升高,为防治急性枕骨大孔疝,经预防性应用止血药物准备,备血等准备后,入院第二天急诊手术。按照专家共识给予术前肌注维生素K1 20mg共三组,术中加用一组,以及人纤维蛋白原0.5g静滴和人凝血酶原复合物300unit静滴。术中虽有一定量出血与渗血,未予输血,手术顺利,术后引流量正常。
参考文献
1. 王勇杰,张建民.药物相关性卒中及其防治策略[J].浙江大学学报(医学版),2015,44(4);361-365.
2. 王硕等。神经外科围手术前出血防治专家共识(2018).中华医学杂志,2018年2月13日第98卷第7期.
3. Chimowitz MI, Lynn MJ, Howlett-Smith H, et al. Comparison of warfarin and aspirin for symptomatic intracranial arterial stenosis [J].N Engl J Med,2005,352(13):1305-1316.
4. Saloheimo P, Ahonen M, Juvela S, et al. Regular aspirin-use preceding the onset of primary intracerebral hemorrhage is an independent predictor for death [J]. Stroke, 2006, 37(1):129-133.
5. Steinberg BA, Non-vitamin-K oral anticoagulants reduce mortality, stroke and intracranial haemorrhage when compared with warfarin in randomized trail of patients with non-valvular atrial fibrillation [J] Evid Based Med, 2014,19(5): 182. DOI:10.1136/ebmed-2014-110004.
(本文由浙二神外周刊原创,浙江大学医学院附属第二医院神经外科秦冰医师整理,石键副主任医师审校,张建民主任终审)





