今天为大家分享的是,由福建医科大学附属漳州市医院神经外科脊柱组戴学军、陈寿仁、涂松杰、林国诗、林瑞生带来的:一例急性外伤性颈髓损伤病例回顾及手术策略探讨,欢迎阅读、分享。
术者简介

戴学军,医学博士、博士后、副教授,硕士研究生导师。
福建医科大学附属漳州市医院引进人才,神经外科副主任医师,脊柱脊髓专业组组长。
担任世界华人神经外科协会脊柱脊髓专家委员会委员、中国医师协会神经外科脊柱脊髓专业组委员、中国非公立医疗机构协会脊柱脊髓专业委员会委员、中华医学会福建省神经外科分会青年委员、漳州市医学会专家委员会委员。主持国家及省部级基金课题4项,发表SCI文章5篇,国内核心期刊论文30余篇,参编专著5部,国家发明专利2项。
擅长脑功能区病变开颅唤醒手术、脊柱脊髓微创手术、中线及颅底脑肿瘤及脑血管病显微手术、脑出血微创手术等。
病史简介
男性患者,33岁,以“外伤后四肢无力,伴颈部疼痛2天”为主诉,于2019年8月2日入院。
既往:既往体健。
查体:T 36.8℃,P 78次/分,R 20次/分,BP 138/76mmHg。神志清楚,颈椎活动受限,棘突及椎旁肌肉压痛明显,四肢肌力2级,肌张力正常,浅感觉减退,深感觉正常,病理征阴性。
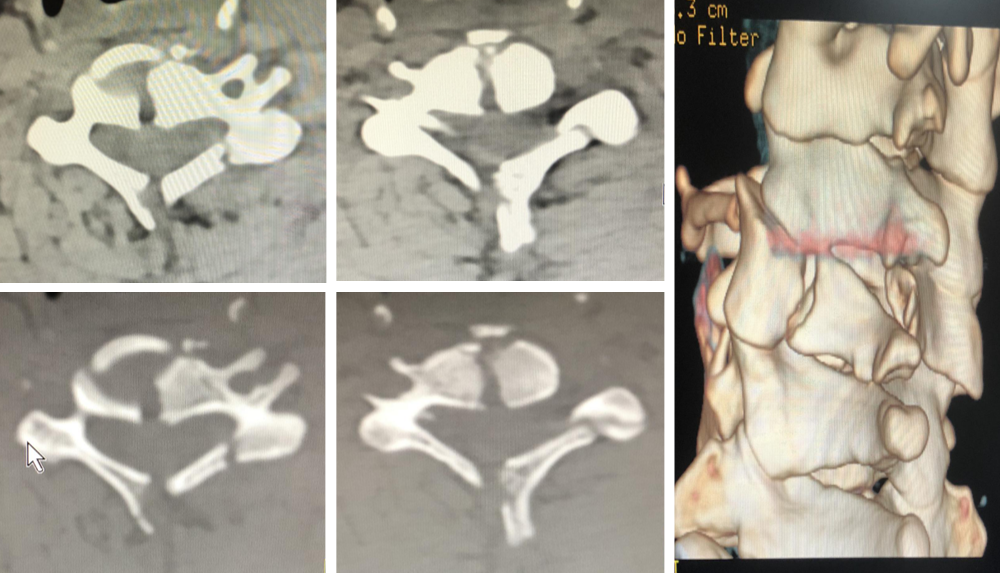

初步诊断:
1.急性外伤性颈髓损伤;2.C5爆裂性骨折。
手术方案:
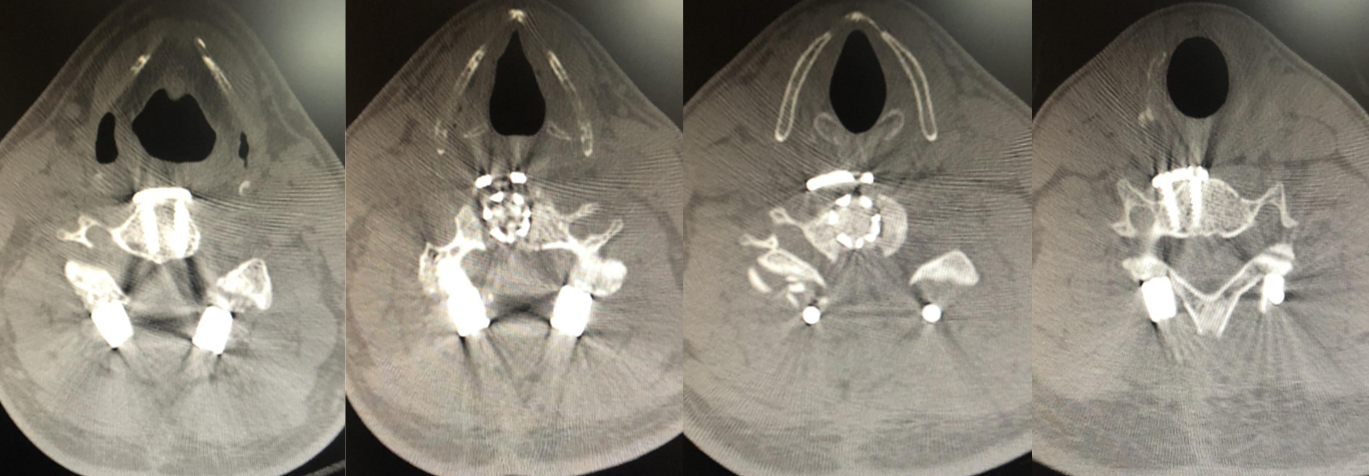
于2019年8月14日行“颈后路C5椎板切除减压术+C3-6钉棒固定融合术+颈前路C5椎体次全切除及椎间盘切除术+钛笼置入+钛板钛钉固定融合术”。
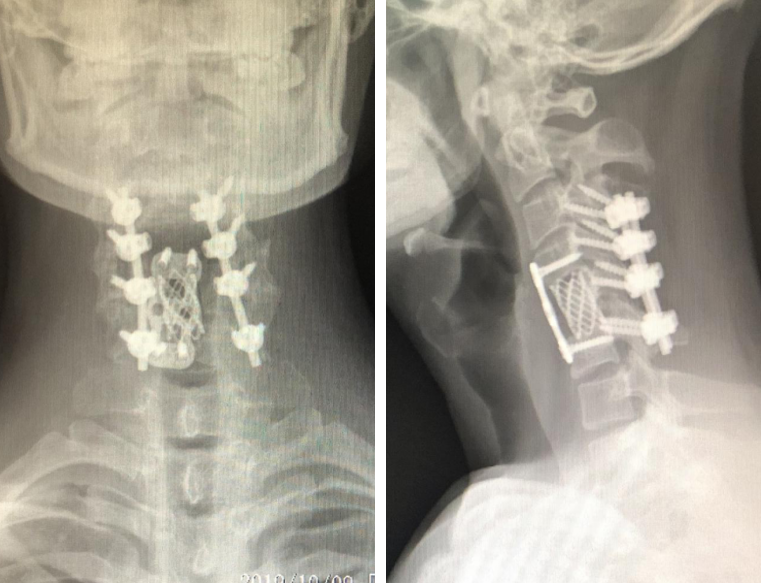
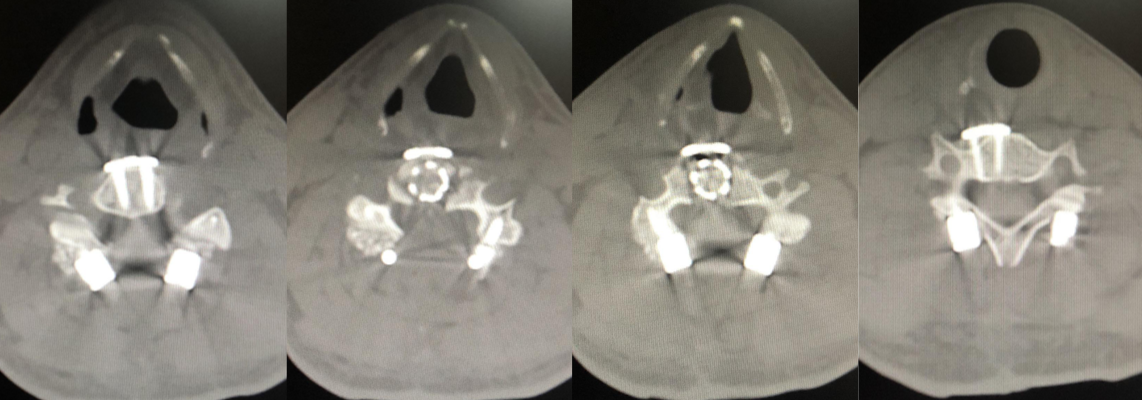
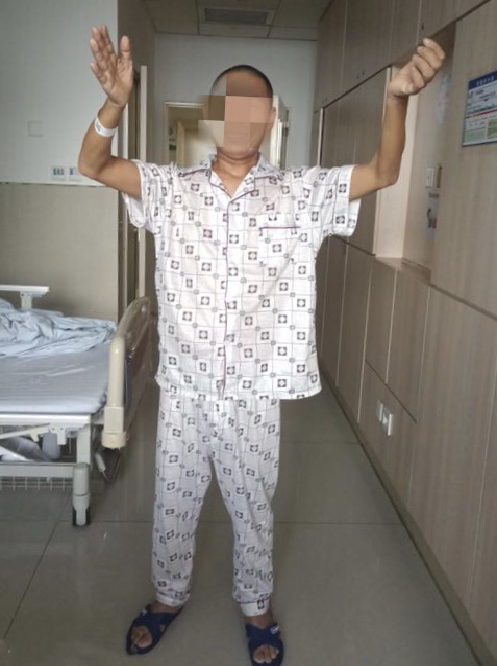
患者术后1周四肢肌力恢复至5-级,并可站立行走。
讨论
急性外伤性颈髓损伤有哪些类型?
急性外伤性颈髓损伤的手术时机如何把握?
急性外伤性颈髓损伤如何选择手术入路?
急性外伤性颈髓损伤的类型
目前颈椎损伤尚无统一的分类方法,常用的有以下几种:
1. 1982年Allen等在1982年将下颈椎损伤分为屈曲压缩、 垂直压缩、屈曲牵张、伸展压缩、伸展牵张和侧方屈曲等6类。

2. Magerl等在1994年根据AO分类系统和骨损伤形态,将脊柱骨折分为3种类型:A型为压缩,B型为分离,C型为旋转/平移,并由此细分出 53个亚型。
该分类系统详细描述了各种损伤类型的特点,但由于分类较复杂,不便于记忆,临床应用困难。
3. Vaccaro等于2007年提出的下颈椎损伤分型方法——SLIC。
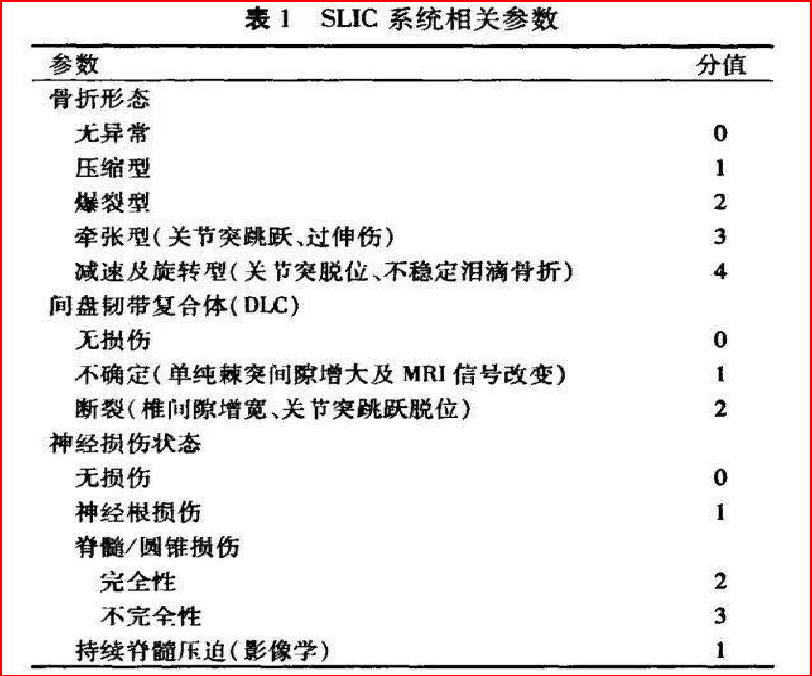
该评分系统结合脊柱结构和神经功能,对损伤评估较为全面,对临床诊疗决策和预后的判断具有较好的指导作用,为下颈段脊柱脊髓损伤循证临床诊疗指南所推荐的评分系统。
4. 美国脊柱损伤协会提出ASIA分级,将脊髓损伤分为5类。
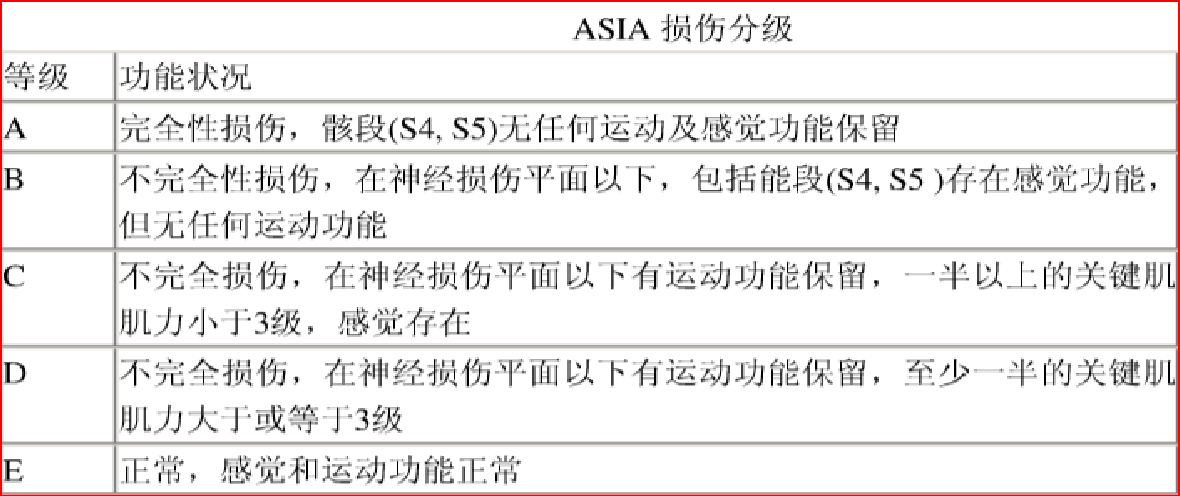
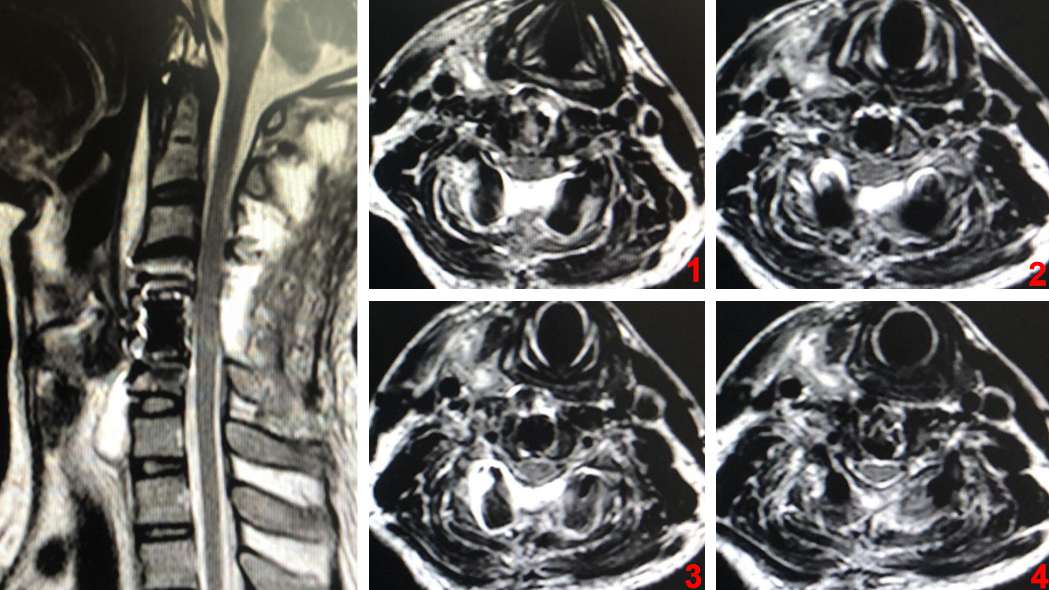
该病例C5椎体爆裂性骨折,C4/5、C5/6椎间盘向后方突出,C5双侧椎弓根、椎板及棘突骨折,相应椎管狭窄并脊髓受压,四肢肌力2级,浅感觉减退,深感觉正常。在SLIC评分系统中评分7分,ASIA分级C级。
根据SLIC评分系统的建议,需行手术干预。
急性外伤性颈髓损伤的手术时机
急性外伤性颈髓损伤的手术时机选择长期以来一直存在争议,主要焦点在合并脊髓损伤的颈椎骨折患者,是早期手术还是晚期手术。
支持早期手术的主要目在于解除脊髓压迫,减轻继发性损伤造成的神经功能损害;并使患者早期下床活动,减少非神经系统并发症发生率。


支持晚期手术的理论依据主要有两方面:
一是早期手术可能会加重心肺负担,导致血流动力学紊乱以及使受损的神经功能进一步恶化;
二是完全性脊髓损伤具有不可逆性。

McKinley 认为早期手术对于严重脊髓损伤患者的功能恢复没有太大作用,反而会增加恶化风险。
该患者于2019年8月2日入院,入院后生命征尚平稳,ASIA分级C级,无进行性神经功能恶化,在完善相关检查并排除禁忌症后,于2019年8月14日行手术治疗,从受伤至手术的时间窗在2周内。
急性外伤性颈髓损伤的术式选择
急性外伤性颈椎损伤的手术方式选择尚存在争议,需根据损伤形态、节段与脊髓受压的状态,结合患者全身情况来选择合适的入路,其入路包括:
前路手术
后路手术
前后联合入路


该患者前方椎体爆裂性骨折,并部分向椎管内移位,C4/5、C5/6椎间盘复合体向后突出;后方椎板及棘突骨折,黄韧带肥厚,棘突间韧带损伤。
前后均有致压因素,遂选择前后联合入路,先于后路切除C5全椎板及部分C6棘突,咬除肥厚的黄韧带, C3-6钉棒固定融合;再改前路切除C4/5、C5/6椎间盘及C5部分椎体,置入钛笼,再予钛板钛钉固定融合。
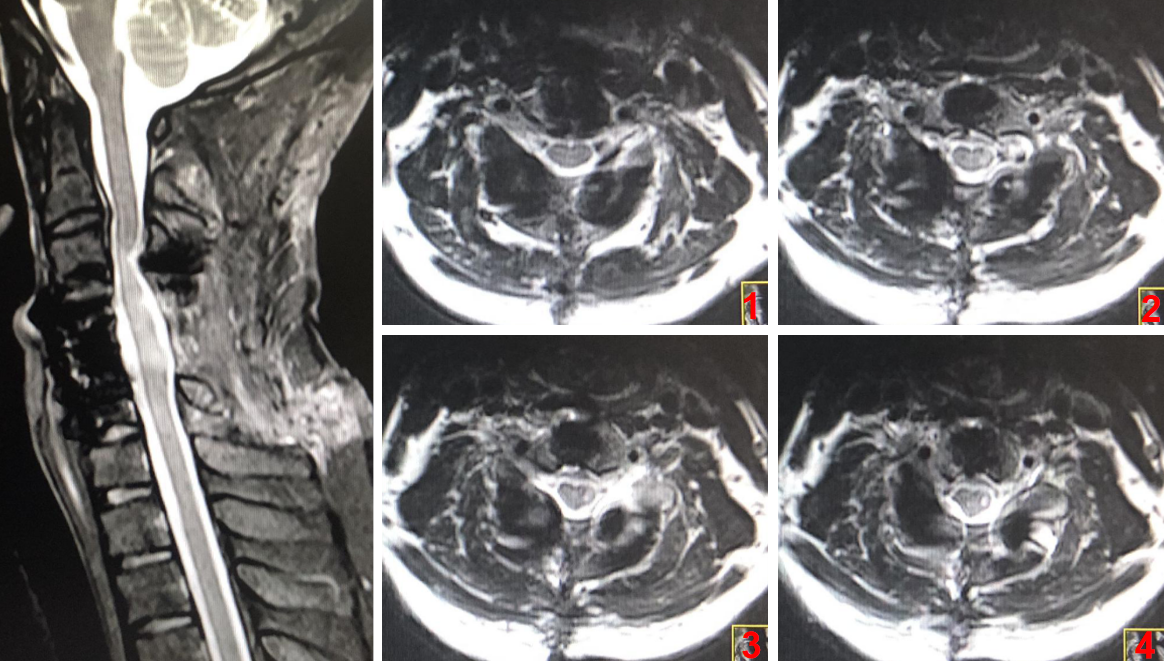
术后复查MRI,椎管减压充分,颈髓恢复正常形态,神经功能亦恢复正常。
总结
理想颈髓损伤分类系统应简单易记,能客观系统地指导临床诊疗和较好地判断预后,联合不同分类系统能更全面评估损伤情况。
对于完全性颈髓严重损伤患者,早期手术风险大,应待患者全身情况稳定后再行手术治疗;对于不完全性脊髓损伤,特别是存在进行性神经功能损害的患者应手术减压,解除对脊髓的压迫,手术时机应当尽早,争取于2周内进行。
根据颈椎骨折脱位的具体情况,如有无前方椎间盘突出和(或)后方椎板骨折,有无难复性脱位、后方关节突关节交锁等,从而选择前路、后路或前后联合入路,使颈椎生物结构和神经功能得到最优的恢复。