
今天为大家分享的是《监测有道丨颅脑创伤-神经重症周刊》第168期,由唐都医院神经外科葛顺楠、李志红、祝刚、郭昊、杨晨、屈延带来的:合并高出血风险和出血转化的缺血性脑卒中患者的血压管理,文末由中国神经外科重症管理协作组组长、北京协和医院神经外科副主任兼神经急重症专业组组长、“神外资讯中国颅脑创伤-神经重症专家组”委员魏俊吉教授作出精彩点评,欢迎观看、阅读。
课件展示






























精彩点评
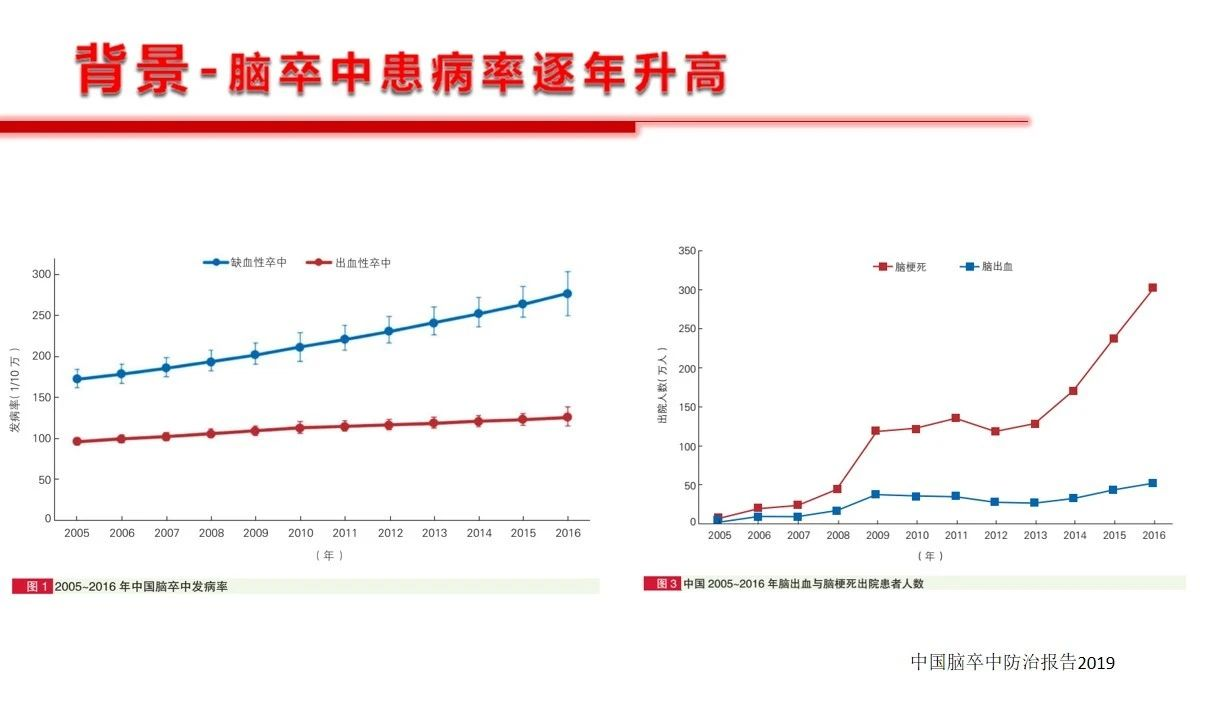
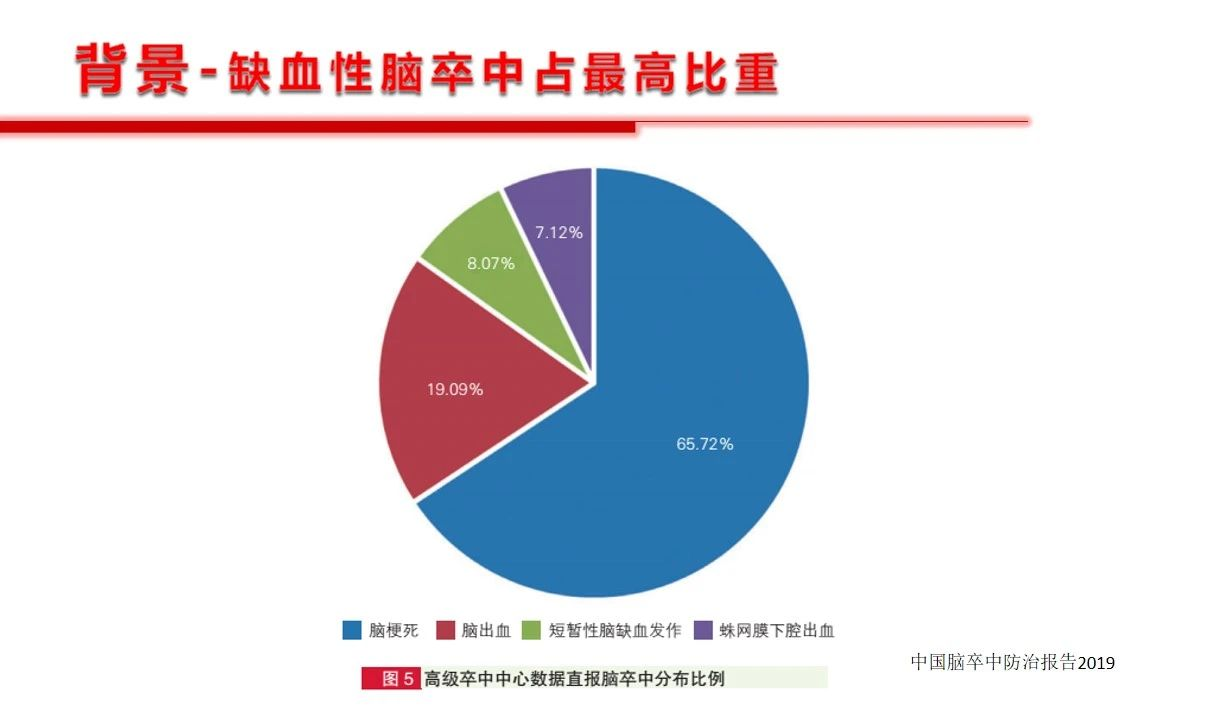
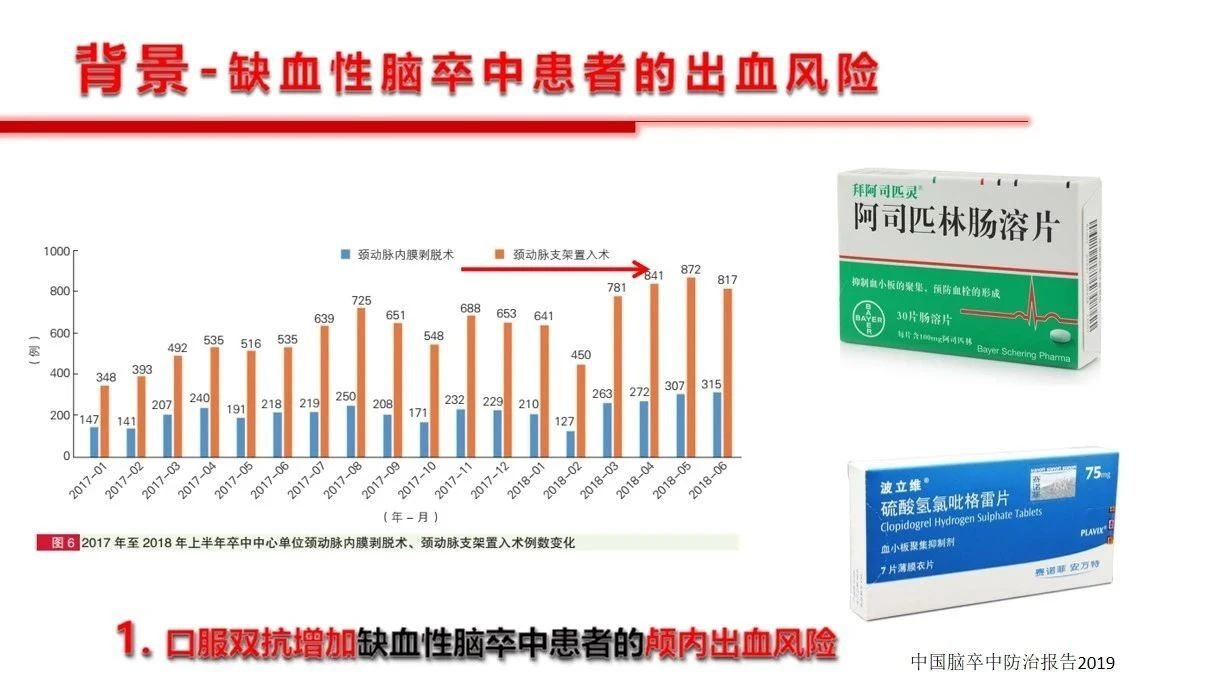
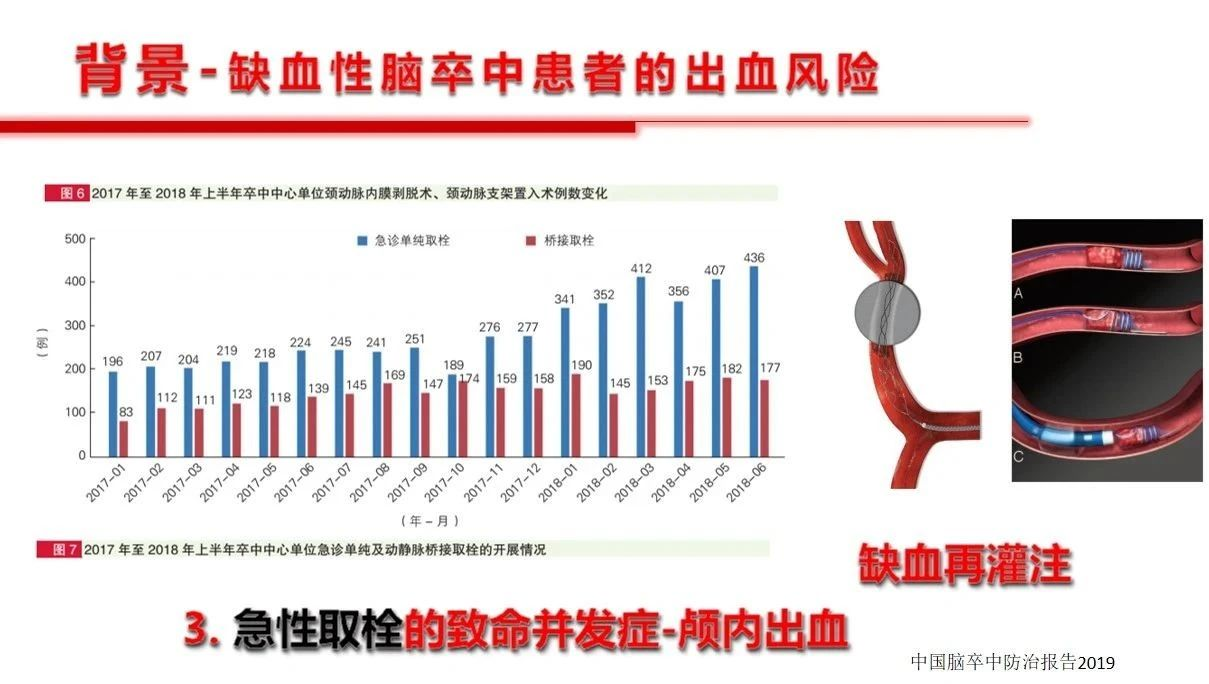
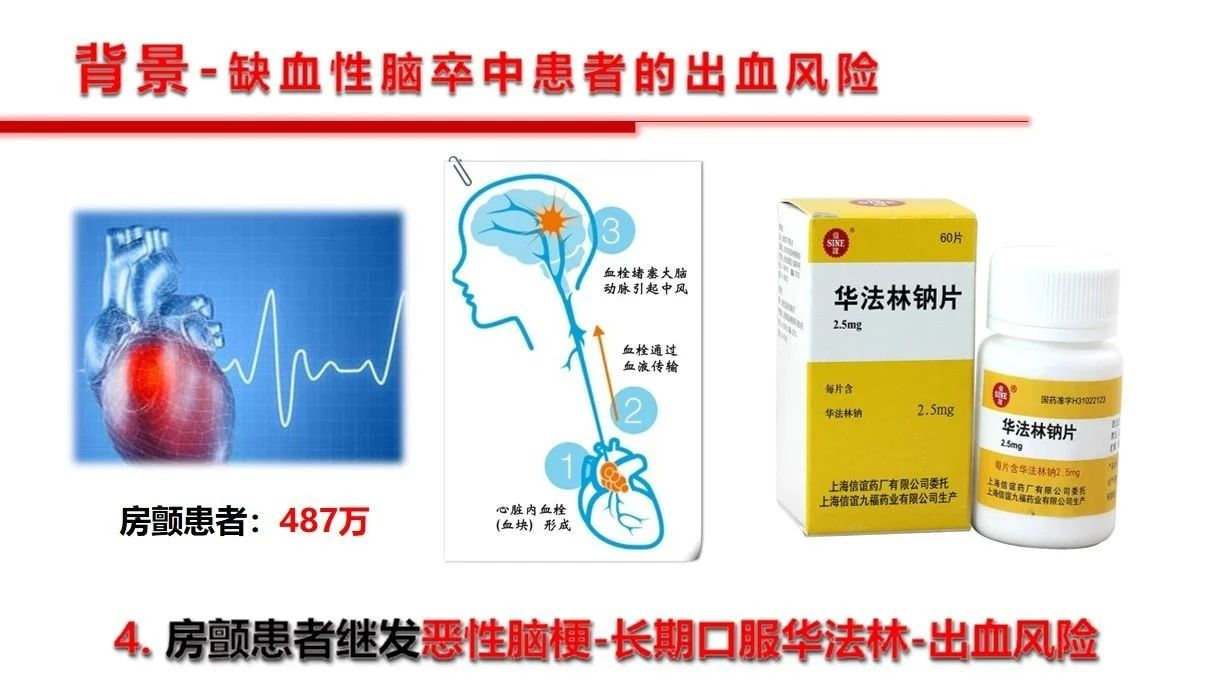
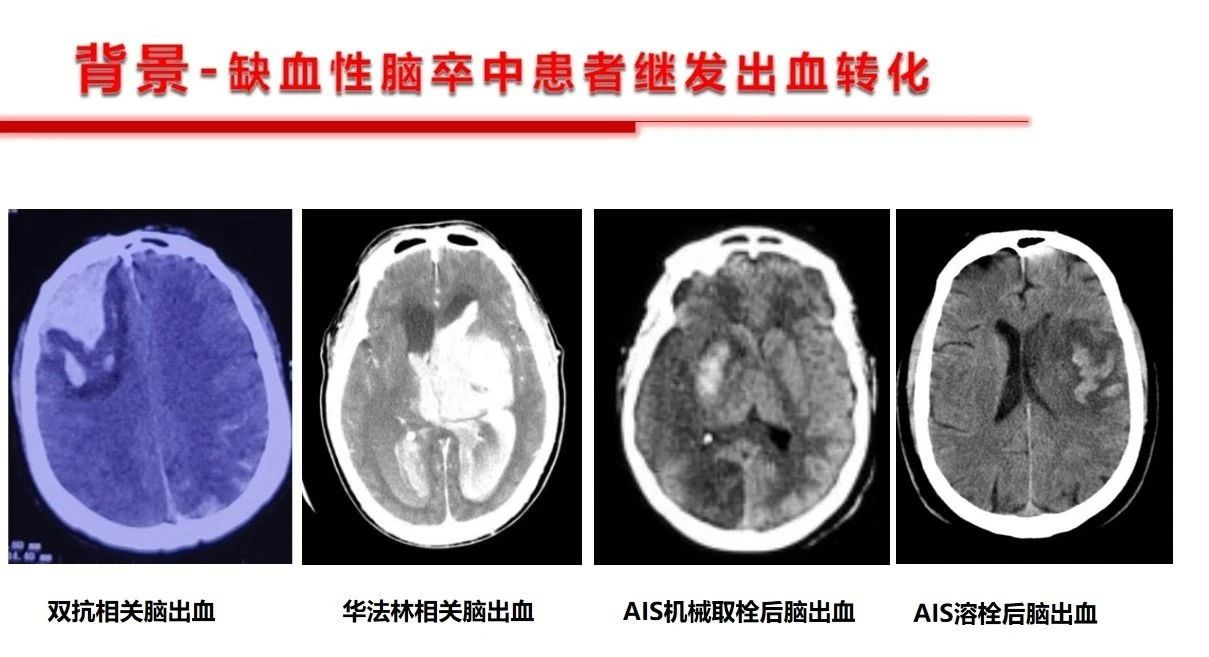
缺血性脑血管病是临床常见病、多发病,而且是脑卒中患者的重点和主要疾病群体,在内科治疗以及外科治疗(包括介入治疗)期间,不可避免的会面临出血风险以及出血后的血压管理,其实这是个棘手的问题。出血后ICP会增高,血压低了脑灌注更不足;血压高了又会可能诱发新的出血。总的看来导致脑缺血患者颅内出血的因素不外乎:1)抗凝抗血小板药物的使用,还有的情况是药物使用问题,比如华法林的用量过多、监控INR不到位。2)外科手术减压或者相关支架植入、动脉取栓、颈内动脉内膜剥脱术后的血压管理不稳定或者缺血再灌注等。
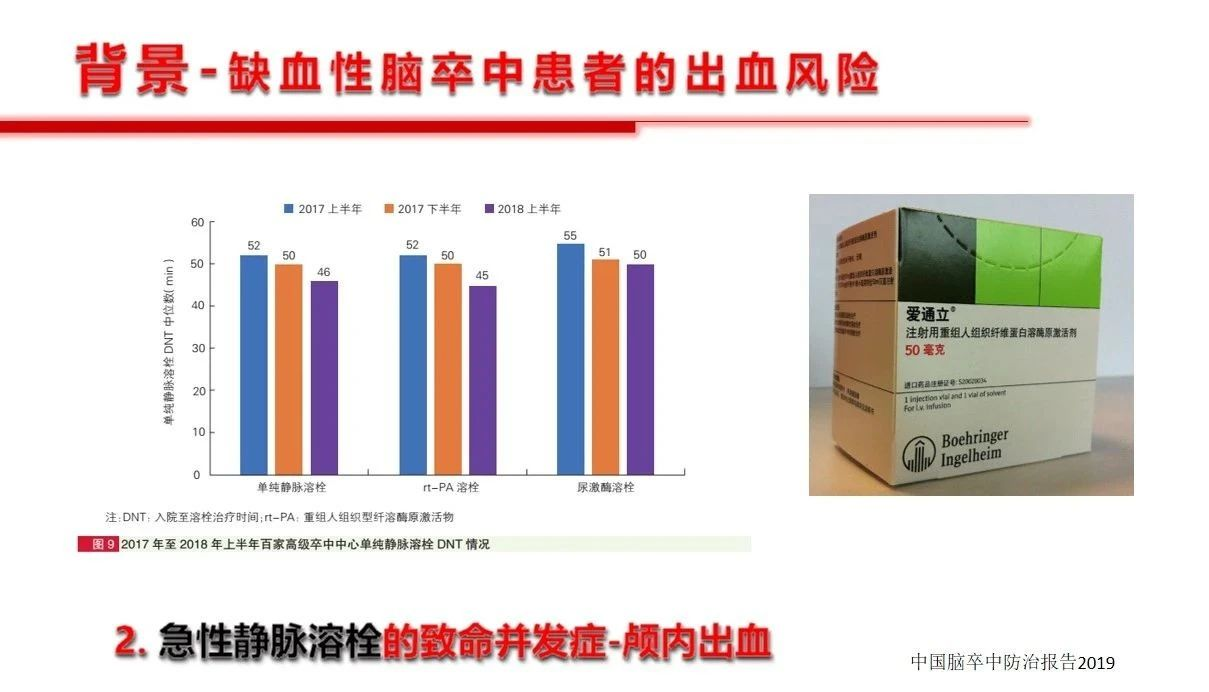
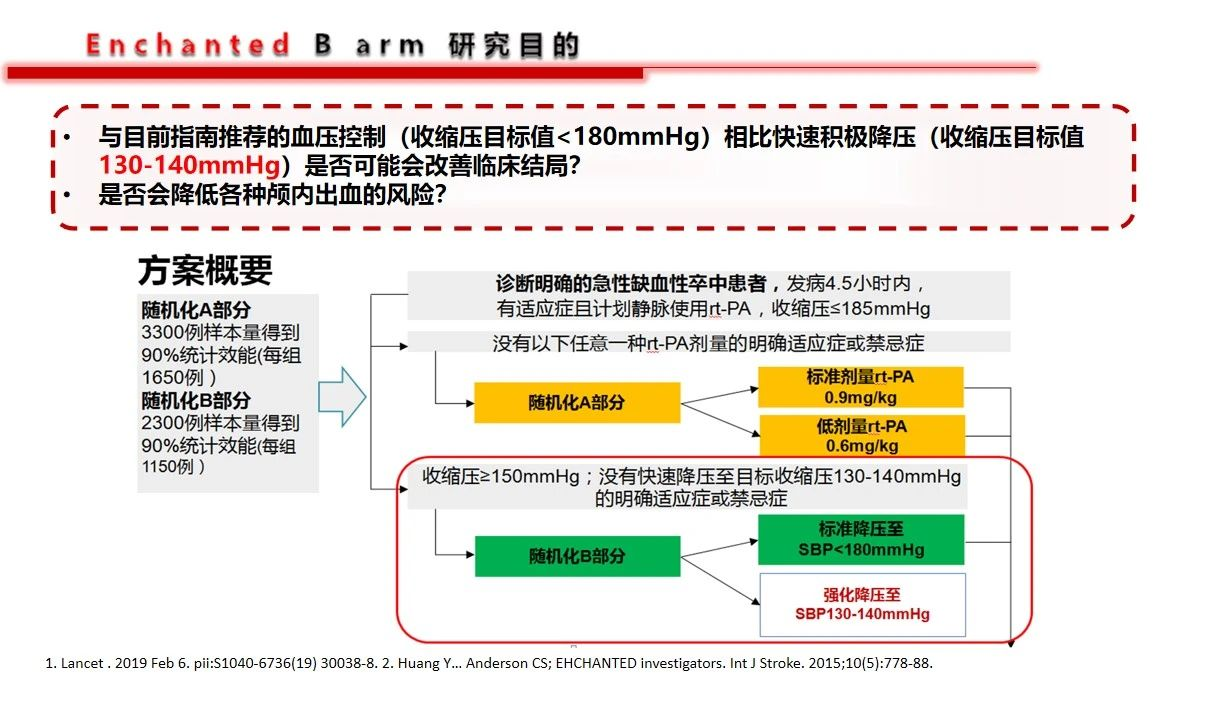
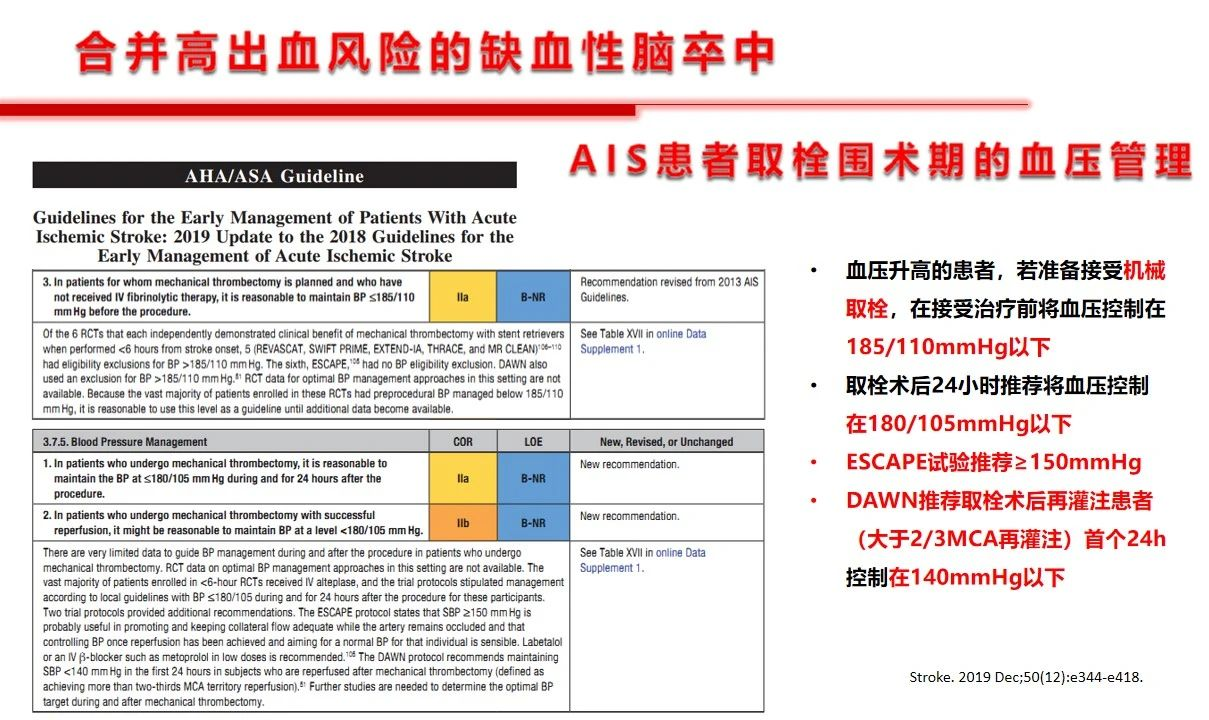
从相关的神经内科指南看,对于适合静脉溶栓的急性缺血性脑卒中患者,溶栓治疗前推荐收缩压≤185mmHg且舒张压≤110mmHg。溶栓治疗后血压要求更严格一点,建议血压小于等于180/105mmHg,担心的就是过度突破后的出血问题。未溶栓治疗患者,不应在急性期强制降低血压,但是提出在收缩压>220mmHg或舒张压>120mmHg时应该适当降压。当然抗凝药物以及溶栓药物如阿替普酶等也增加了颅内出血的风险,但是目前尚没有可以把握的剂量和预判指标。
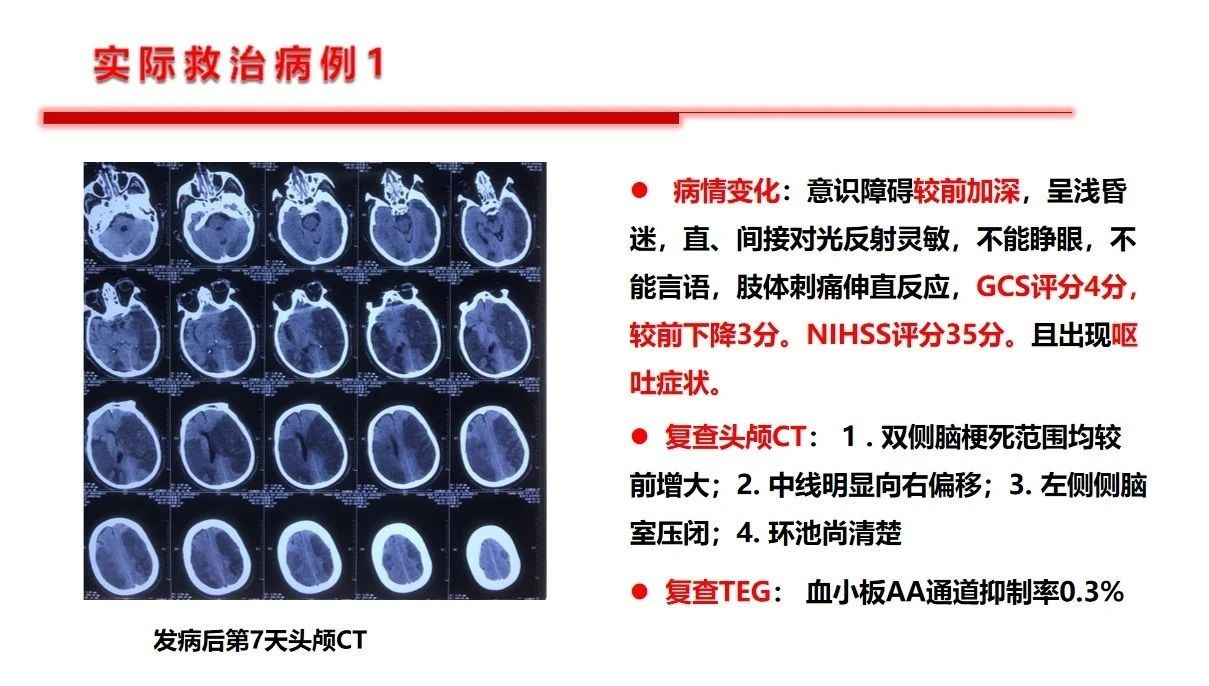
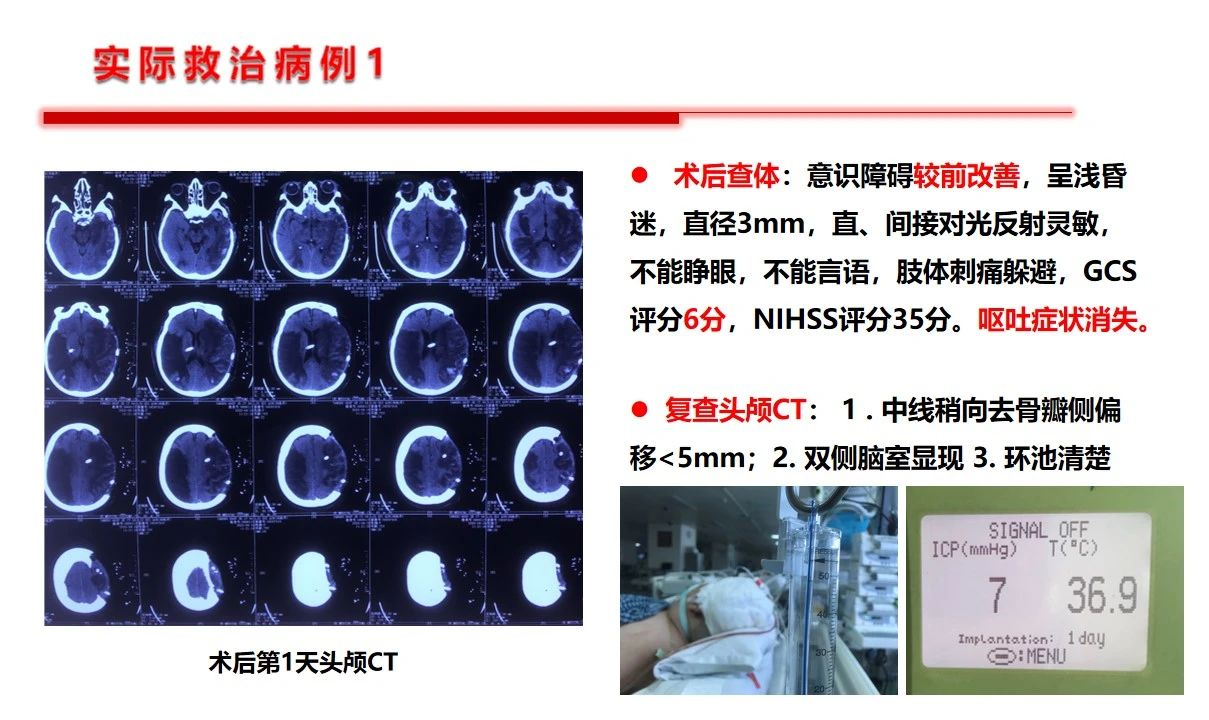
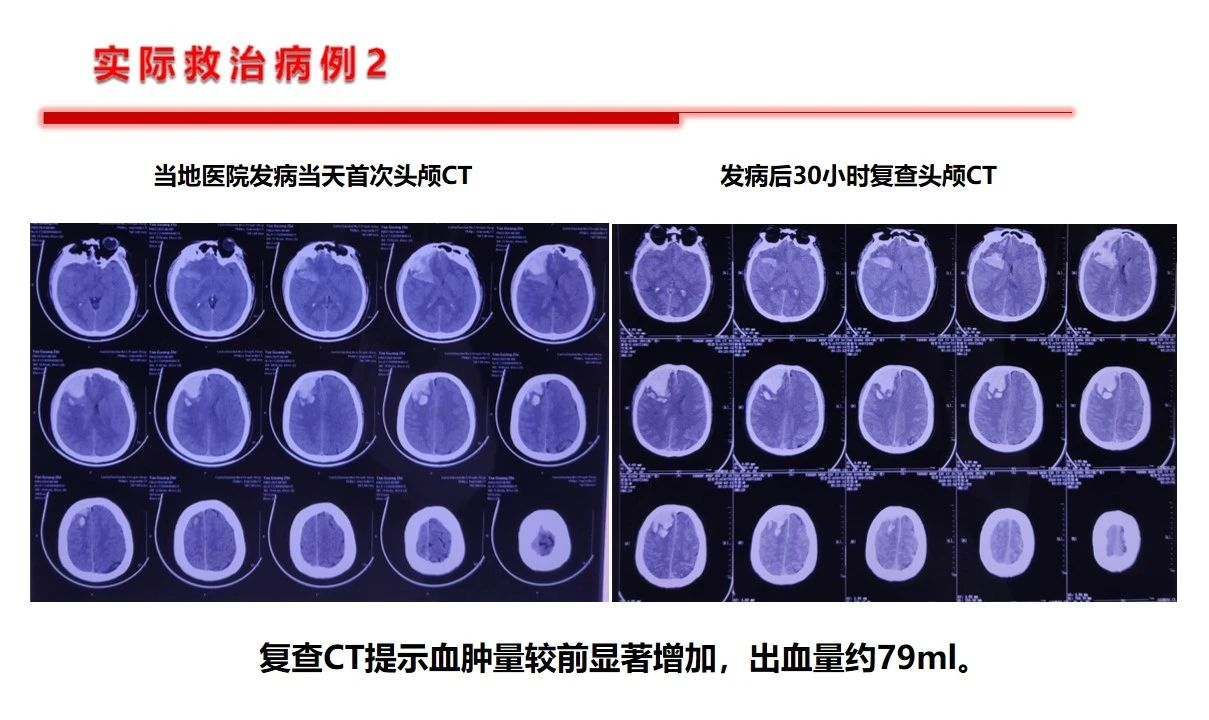
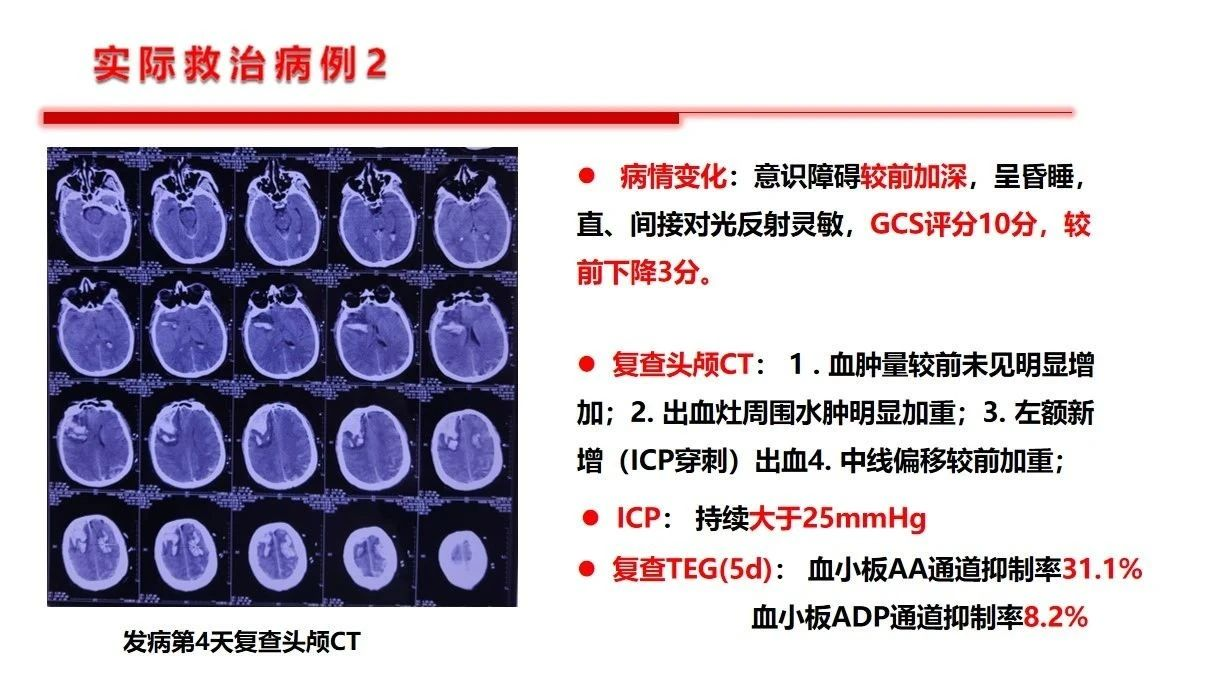
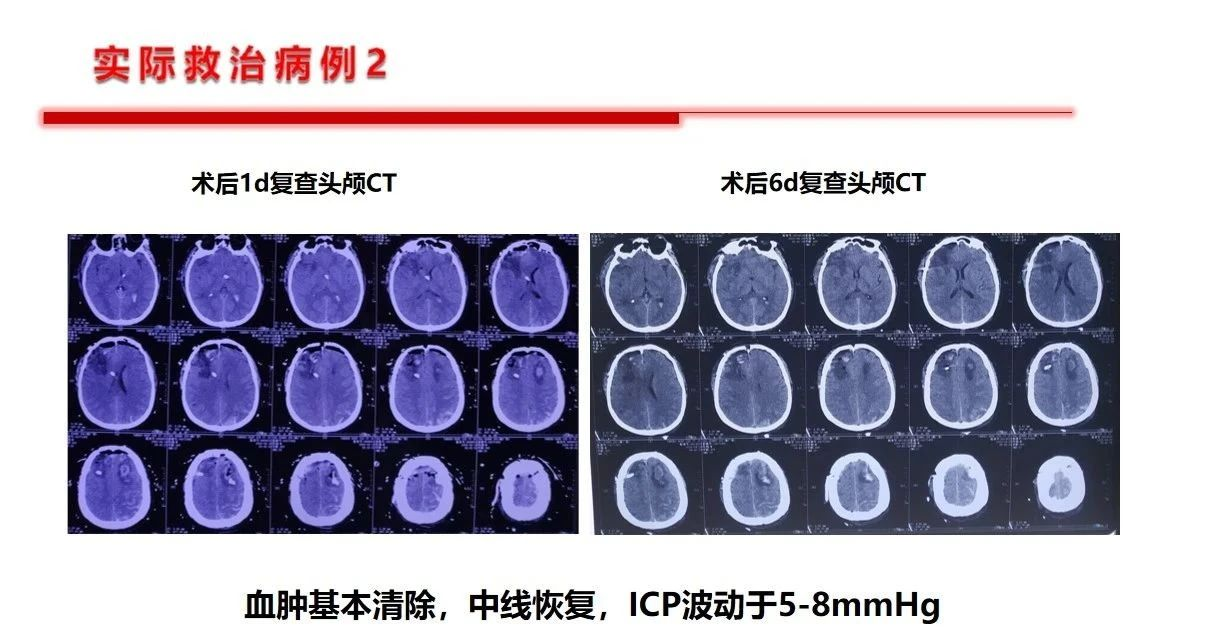
基于以上原因,就决定了扑朔迷离的血压管理目标设定,但是对于这一特殊群体,如果已经发生了继发性出血的患者基准点很明确,不建议血压压制的太低,同时还要更多的关注神经重症的核心问题——如何降低颅内压力,提高脑组织灌注压,就是说关注脑灌注压的前提下去管控血压才是基石,不可以单纯关注“数字血压”。作者提出10-15%的阶梯降压是合理的。第1例病例是双侧的大面积缺血,从降低颅内压,改善灌注的角度看是否双侧减压更能达到目的。第2例患者是个二级预防过程中的服用抗板药物相关的出血,临床到不鲜见。
最后想强调的一点是,无论是何种颅内出血(包括外伤性),如果患者伴有服用抗血小板药物或者抗凝药物的情况,且颅内病情符合手术指征的急诊,不建议一味等待以及消极对待。与家属强调手术风险的同时,应该尽快联系血小板或者使用相应拮抗药物平衡纠正出凝血失衡态势,尽快手术。未来如能开展此类患者的临床研究也许更有助于推动学术和临床诊疗效果。
魏俊吉 教授
北京协和医院神经外科副主任
中国神经外科重症管理协作组组长
北京协和医院神经急重症专业组组长
往期回顾
第162期:重型颅脑损伤多模态监测治疗1例分享
第161期:脑室型ICP监测在神经重症中的应用
第160期:神经重症患者颅内压监测管理策略
第159期:脂肪栓塞综合征1例救治体会
第158期:一例小儿急性硬膜外血肿伴术中急性脑膨出病例讨论
第157期:一例特重型颅脑损伤患者治疗探讨
第140期:颅脑创伤患者脑脊液管理中国专家共识(特刊)
第128期:颅底探查和重建在急性颅脑损伤开颅术中的意义
第127期:重型颅脑损伤患者环池影像改变的临床意义
第125期:右颞下入路脑干血肿清除术
第124期:自制单管双腔引流管治疗慢性硬膜下血肿
第123期:DC术后硬膜下积液合并脑内积水的相关因素及处理
第120期:一例特重型颅脑损伤治疗中的思考
第119期:大量脑出血破入脑室术后并大量颅内积气救治一例体会
第110期:颅内阳性菌感染案例及体会
第104期:损伤控制理论在多发伤救治中的应用
第80期:颅脑损伤后呼吸、心脏骤停一例救治体会
第72期:泛耐鲍曼不动杆菌颅内感染病例分享




