了解与误诊相关的潜在因素可能有助于CTA结果的准确判读。因此,来自荷兰Zuyderland医学中心放射科的Robert M. Kwee等人开展了此项研究,目的是调查与CTA判读错误的相关潜在因素。
——摘自文章章节
【Ref: Fasen BACM, et al. AJNR Am J Neuroradiol. 2020 Apr;41(4):607-611. doi: 10.3174/ajnr.A6469.】
血管内治疗(EVT)是急性脑大动脉闭塞的标准治疗,因此目前建议使用CTA对所有可能需要EVT治疗者进行大血管闭塞的快速筛查。然而值的注意的是,由于M2和A2段血管直径较小等因素的存在,有可能存在误诊。目前尚不完全清楚放射科医师(尤其是非神经放射科医师)在临床实践中正确判读CTA的能力。了解与误诊相关的潜在因素可能有助于CTA结果的准确判读。因此,来自荷兰Zuyderland医学中心放射科的Robert M. Kwee等人开展了此项研究,目的是调查与CTA判读错误的相关潜在因素,相关结果发表在2020年03月的《American Journal of Neuroradiology》上。
研究者纳入了2019年1月至2019年8月期间在其所在机构接受治疗的520例临床诊断为急性缺血性卒中的连续患者(49.4%为男性;平均年龄72岁),这些患者接受了CTA检查以评估前循环近端的大血管闭塞,初始的结果判读由神经放射科医师、非神经放射科医师、高年资放射科住院医师等进行。由2名神经放射科医师组成的共识小组对CTA扫描进行回顾性审查。进行Logistic回归分析探讨在初始CTA结果判读时多个变量(如大血管闭塞位置,CTA结果判读人员等)与遗漏大血管闭塞诊断之间的相关性。
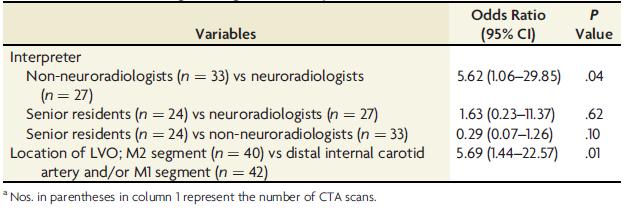
大血管闭塞的患病率为16%(84/520例患者);20%(17/84)的大血管闭塞在初次CTA评估时被漏诊,血管闭塞部位与CTA首次解读漏诊率如表1所示。36.9%(31/84)闭塞部位位于M1,漏诊率为17.6%(3/31),47.6%(40/84)位于M2,漏诊率82.4%(14/40)。多变量分析结果提示,与神经放射科医师相比,非神经放射科医师更有可能遗漏大血管闭塞诊断(OR: 5.62, 95%CI: 1.06-29.85, P=0.04);与颈内动脉远端和(或)M1段闭塞相比,M2段闭塞更易漏诊(OR: 5.69, 95%CI: 1.44-22.57, P=0.01)(表2)。
表1. 大血管闭塞部位及首次CTA解读漏诊率
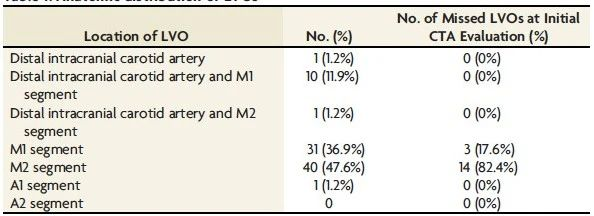
表2. 可能与首次CTA评估时遗漏大血管闭塞相关的变量;多变量logistic回归分析结果
在最初正确识别的大血管闭塞中没有钙化栓子。但是,在17例首次漏诊的大血管闭塞中有4例(24%)存在钙化栓子。其3例患者的钙化栓子漏诊(2例位于M1,1例位于M2),而另一例位于M2的钙化栓子被误认为与临床症状无关的钙化。17例首次CTA漏诊患者,16例完成了随访,其随访平均时间为46.5天(6-163天),其中5例患者的mRS为1,7例mRS为2,1例mRS为3,1例mRS为4,2例mRS为6。
研究结果表明,临床实践中,约20%的大血管闭塞可能在首次CTA评估中被漏诊。CTA上漏诊大血管闭塞相关的因素,包括CTA结果判读人员(非神经放射科医师与神经放射科医师相比更易漏诊)、大血管闭塞位置(M2段与颈内动脉远端和/或M1段相比,M2更易漏诊)以及钙化栓子导致的大血管闭塞。意识到这些因素的存在可能会提高CTA判读的准确性,并最终改善卒中患者的预后。





