提示
“浙二神外周刊”不定期接收外院投稿,审核后发表。欢迎各专业同道联系我们,分享精彩病例、研究热点或前沿资讯。投稿请联系:shishi74@163.com
前言
浙医二院神经外科脑血管亚专科由张建民主任牵头,祝向东主任、王林主任具体负责脑血管外科,蒋定尧主任和许璟主任具体负责脑血管(神经)介入,是科室的最主要亚专科之一,经过二十余年的发展,积累了丰富的经验,取得了丰硕成果。自223期开始系列报道科室脑血管亚专业组的相关病例,与同道共享。
病史简介
诊治经过
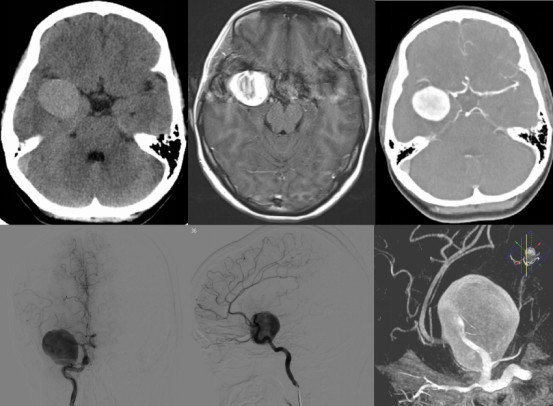
手术经过:患者全麻后取仰卧位,头左转约30°左右,略后仰,颧弓位于高点,三点头架固定,抬高背板20°左右,右侧翼点入路标记。术区常规消毒铺巾,切开额颞头皮,牵开固定。磨钻,铣刀形成额骨瓣8*6cm左右,脑膜四周悬吊弧形剪开。显微镜下剪开侧裂中部蛛网膜,释放脑脊液降低颅压,拉抬起额叶,暴露右侧中动脉近端,见动脉瘤位于中动脉M1主干,大小约3.5*4cm,远端可见动脉流出道。用临时瘤夹夹闭中动脉近端,使动脉瘤张力下降,仔细分离动脉瘤与周围小血管粘连,用探针分离动脉瘤两缘,再用一枚临时瘤夹夹闭中动脉远端流出道分支动脉,用尖刀片刺破动脉瘤,吸除瘤内积血后动脉瘤体积进一步缩小。小心分离瘤颈,暴露清晰后,取动脉瘤夹4枚并排塑形并夹闭动脉瘤。放开临时瘤夹后未见明显出血,术中荧光造影见中动脉远端通畅,冲洗术野未见明显出血,修补缝合硬脑膜,回纳骨瓣,缝合颞肌头皮后术毕。
讨论
一般而言,瘤体直径达到25毫米及以上的动脉瘤被定义为颅内巨大动脉瘤。此外临床上将直径比25毫米稍小,但有外科处理困难因素(如解剖位置、瘤内血栓、动脉壁钙化,或既往曾行血管内治疗)的动脉瘤也应纳入颅内巨大动脉瘤的定义中[1]。随着现代显微外科技术的进步,如颅底手术入路、术前脑血管造影、脑血管搭桥手术等,显微外科手术治疗颅内巨大动脉瘤的适应症在不断的被拓展,然而尽管如此,其死亡率和致残率仍在10-30%之间[2,3]。
随着现代血管内介入治疗的崛起,传统显微外科治疗颅内巨大动脉瘤正面临着新的挑战。然而,在许多情况下,选择性的使用显微外科手术依然是治疗颅内巨大动脉瘤的可行方案。Sughrue等人报道的141例颅内巨大动脉瘤中,有64例(45%)选择开颅成功夹闭瘤颈[4]。
颅内巨大动脉瘤的外科治疗难点
由于动脉瘤的体积较大,通常遮挡了流入和流出血管,使得术者无法使用传统的解剖分离策略。如果出现术中破裂的情况,载瘤动脉的近端和远端难以控制,导致手术风险升高。手术前评估时最重要的是预测手术过程中瘤体的体积是否能有效缩小,以利于解剖分离和夹闭。当瘤腔内无血栓时,术中穿刺抽吸可以有效减少瘤体容积,这在患有动脉发育不良性颅内动脉瘤的年轻患者中较为常见。当瘤腔内有血栓形成时,瘤颈部周围的动脉壁往往较厚并伴有钙化,使得夹闭非常的困难和危险。瘤腔内的血栓多为致密、质硬并紧贴动脉壁。只有通过切开动脉瘤才能清除血栓,有时需要行动脉内膜切除术来软化动脉瘤,从而使其适合夹闭。这些步骤需要长时间的临时夹闭载瘤动脉,往往伴有脑缺血的高风险。
动脉瘤颈往往是很难暴露完全。它通常很宽,包含流出道动脉分支,其出口多扩大为漏斗状。术者通常使用多个动脉瘤夹子并成一排夹闭和塑形动脉瘤。然而即使在高倍显微镜下,对流出道的动脉分支的解剖分离也是十分困难的,有时可能损伤其中某一分支。如果流出道的动脉分支完全嵌入瘤体时,这种解剖分离有时甚至是不可能的。
外科处理既往已行介入栓塞治疗过的巨大动脉瘤更是难上加难。因为弹簧圈的阻力降低了瘤体的可塑性。从瘤腔内取出弹簧圈是非常困难的,因为弹簧圈通常已嵌入动脉壁内。如果可能的话,最好切断靠近弹簧圈部的残余瘤颈,将其完全孤立并重建塑形动脉瘤颈。
颅内巨大动脉瘤的外科治疗策略
在制定颅内巨大动脉瘤的治疗方案时,多学科团队讨论是十分重要的,这样的团队应包括神经外科医师,神经介入医师,影像医师以及麻醉医师。在这种情况下,团队中每个成员的专业知识都会对病例分析有所启发,从而达到最佳的治疗效果。
一般在以下情况时推荐显微外科治疗颅内巨大动脉瘤[5,6]:
瘤体体积巨大,占位效应明显,在血管内介入治疗后占位效应仍无法解除 瘤腔内有巨大血栓,血管内介入治疗并发症高,并有较高再通的风险 计划行同侧颈内动脉闭塞时,球囊闭塞试验提示同侧血供不足; 显微外科治疗更适合治疗前循环巨大动脉瘤。后循环巨大动脉瘤外科手术风险较高,首选血管内介入治疗,现代血流导向装置的出现为治疗颅内巨大动脉瘤提供了新的可能性。
这类动脉瘤的血管结构通常较为复杂,直接夹闭瘤颈固然是治疗的首选方案,但往往会在解剖分离瘤颈和分支动脉时遇到不可预见的困难。有时可通过以下变通方案完成治疗:
为了能夹闭瘤颈有意牺牲其中一支流出道动脉分支,夹闭后再将其重新显微吻合。 在处理动脉瘤颈前事先完成颅内外血管搭桥准备。 术中当面临无法克服的困难或无法接受的高手术风险时,放弃动脉瘤夹闭,改为单纯动脉瘤包裹术。
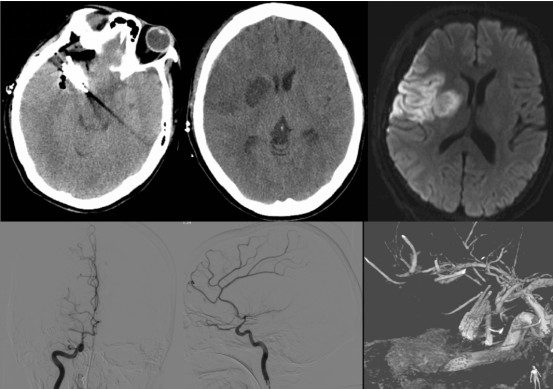
该病人术中荧光造影显示动脉瘤近端流入和远端流出均通畅(图3),但术后出现左侧不全偏瘫,头颅MRI+DWI提示右侧额颞岛叶皮层及基底节区梗死灶。我们考虑这与术中由于瘤体巨大而不可避免的血管牵拉,以及蛛网膜下腔出血导致的一过性脑血管痉挛相关,经抗血管痉挛治疗后患者左侧肢体肌力恢复至正常,这也更加证实了我们的判断。通过这样的病例可见,动脉瘤性蛛网膜下腔出血的患者术后应严格控制血压,预防低灌注的发生,而抗血管痉挛可以有效改善动脉瘤性蛛网膜下腔出血后脑血管痉挛导致的临床症状。
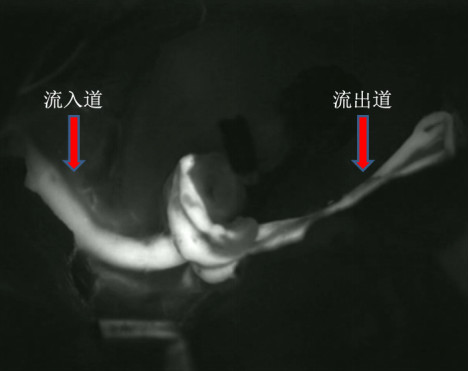
图3. 术中荧光造影:提示动脉瘤近端流入及远端流出均通畅。
颅内巨大动脉瘤的自然史可危及生命,在未经治疗的情况下,已知5年内破裂的风险为40%至50%。另一方面,治疗颅内巨大动脉瘤是神经外科一项非常困难的挑战。即使对于显微手术经验丰富的神经外科医师而言,其解剖结构的复杂性、动脉瘤壁的改变和瘤腔内血栓形成都是手术过程中一个个危险的“陷阱”。我们认为,显微外科治疗颅内巨大动脉瘤需要多学科团队对病例进行仔细分析,借助多模块的现代影像学成像手段,尽可能全面地预测手术风险和难点。根据这些风险和难点,建立个性化的外科手术计划,并事先制定在出现术中治疗困难的情况下的替代方案。在经过以上仔细研究和精心准备的前提下,显微外科手术依然是治疗颅内巨大动脉瘤不可忽视的推荐方案之一。
参考文献
(本文由浙二神外周刊原创,浙江大学医学院附属第二医院神经外科董啸主治医师整理,祝向东主任医师审校,张建民主任终审)




