
摘要
目的:
探讨脊髓电刺激术治疗颅脑创伤后慢性意识障碍(DOC)的疗效及其影响因素。
方法:
结果:
结论:
脊髓电刺激术治疗颅脑创伤后慢性DOC患者的疗效较好,可作为治疗DOC的可行方案之一;手术推荐标准和CRS-R评分是DOC患者疗效的独立影响因素。
资料与方法
1.临床资料:110例患者中,男72例,女38例;年龄为(41.1±13.8)岁(9~71岁)。病程为(9.6±12.6)个月(3~84个月)。致110例患者昏迷的病因包括:颅脑创伤42例(38.2%)、缺血缺氧性脑病33例(30.0%)、脑出血35例(31.8%,其中脑干出血10例)。对110例患者行改良昏迷恢复量表(coma recovery scale-revised,CRS-R)评分[8],其中77例为VS,33例为MCS。所有患者家属均知情同意并签署知情同意书。
2.影像学资料:术前采用3.0 T超导型MR仪(美国GE公司)对符合条件的患者(无大面积颅骨缺损、分流泵置入物或无法安静)行头颅MRI和静息态血氧水平依赖性功能MRI(blood oxygenation level-dependent functional MRI,BOLD-fMRI)扫描,以评估患者的脑萎缩和关键脑区损害程度,并计算默认网络激活保留情况。110例患者中,87例行头颅MRI和BOLD-fMRI扫描,其中59例存在不同程度的脑萎缩,32例存在丘脑、脑干的软化病灶,37例患者的默认网络激活保留较好。
3.神经电生理学资料:术前对符合条件的患者(无大面积颅骨缺损或颅骨修补)行脑电图(electroencephalogram,EEG)[9]、经颅磁刺激联合脑电图(tanscranial magnetic stimulation-electroence-phalogram,TMS-EEG)[10]及失匹配负波(mismatch negativity,MMN)检查[11]。(1)EEG:术前应用BrainAmp 64 MRplus磁兼容的脑电记录设备(德国BrainProducts公司)采集患者的EEG,至少记录20min。之后由有经验的临床医生对EEG进行临床判定,并进一步行功率谱、排序熵等量化脑电图分析。110例患者中,52例接受EEG检查,结果均异常;进一步功率谱分析结果显示,其中21例患者的额叶频谱能量以高频成分(α波)为主,判读为较佳。(2)TMS-EEG:对部分患者使用刺激强度为90%运动阈值的TMS脉冲作用于皮质特定靶点,同时记录脉冲诱发MRI以及诱发脑电能量分布,并计算复杂扰动指数(perturbational complexity index,PCI)。110例患者中,27例行TMS-EEG检查并计算PCI值,其中10例的PCI值>0.3,判读为较佳。(3)MMN:采用医用事件相关电位仪(广州润杰公司)进行MMN检查,记录4个电极(分别为F3、Fz、Cz、F4)。采用双耳垂为参考,刺激声音为纯音,标准声音为800Hz(90%的出现比例),偏差声音为1000Hz(10%出现比例)。上升时间各为5ms,声音强度75db,刺激间隔1000ms。分析数据时,剔除>100μV的数据段进行叠加平均,计算100~300ms的MMN幅值。110例患者中,61例接收MMN检查,其中23例存在MMN波形且波幅>1.5μV,判读为较佳。
4.手术指征:(1)患病时间>3个月,且连续4周以上意识无进行性改善或恶化。(2)临床评分为MCS(即使用CRS-R量表,患者在盯视或视物追踪及痛觉定位评定中,至少符合其中1项,且重复率>50%);或临床疑似MCS且神经影像学或神经电生理检测中至少有1项发现较明确的证据、证实大脑存在意识活动特征的患者。(3)无严重并发症及手术禁忌证。根据手术指征的符合情况判断是否推荐患者手术,符合则推荐手术,预测手术疗效较好;若部分符合,可推荐或不推荐手术,预测手术结果一般。
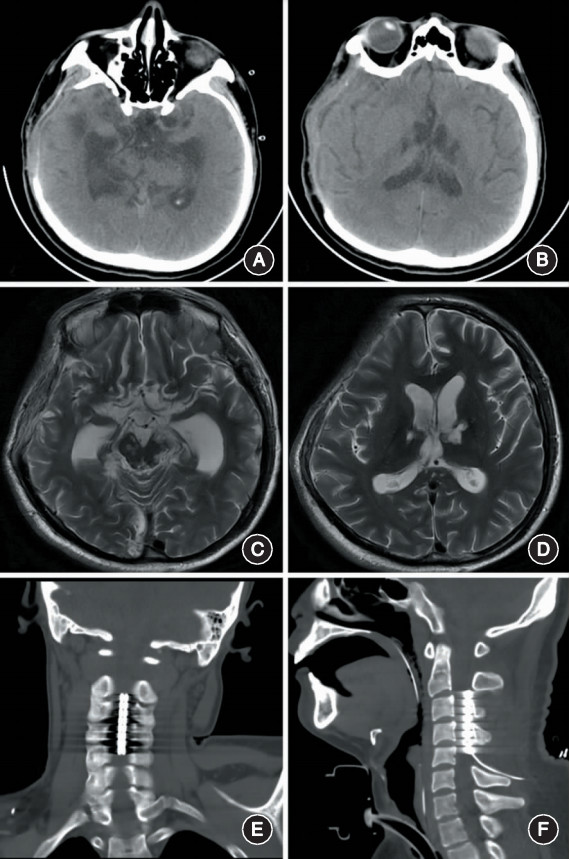
5.手术方法:对患者行全身麻醉,取侧卧位。手术经颈后正中入路,一般以C5棘突为中心,切口取C2~C7,分离肌肉至椎板,咬除C5部分椎板和黄韧带,经硬膜外腔将外科刺激电极(美国美敦力公司)植入至C2-4水平的颈部椎管硬膜外。110例患者中,68例采用3587A型号的电极(2017年2月之前),42例采用39286型号的电极(2017年2月之后)。将脉冲发生器(美国美敦力公司)放置于前胸壁,通过皮下隧道将电极与脉冲发生器相连[12]。术后行颈椎CT三维扫描并重建,以判断电极的植入位置。
6.术后程控方法:术后1周待患者病情平稳后开启脉冲发生器。首先根据颈椎CT三维重建图像选择开启的刺激靶点,之后2周在不同的刺激模式和刺激条件下对患者进行测试,采用的测试方法包括:临床评定、EEG或功能性近红外光谱分析(functional near-infrared spectroscopy,fNIRS)。临床评定为观察开启刺激时患者的临床表现,避免刺激过强诱发患者肌强直、大汗、呼吸急促、频繁呻吟等不适表现。参数滴定测试期间每天选定一组刺激参数(包括频率、脉宽、电压、电极触点设定的组合),开启单一参数连续刺激30min,分别记录刺激前20min和刺激后2h的EEG或fNIRS数据。记录多组参数刺激前后的数据并比较EEG频谱指标或fNIRS指标的变化,优选使脑电频谱高频能量增加或脑血氧增加的参数。
7.随访方法:术后3、6、12个月对所有患者进行临床随访。随访方式包括:门诊、视频电话、家访及其他医疗机构代评等。随访内容包括:神经系统体格检查、CRS-R评分。根据患者临床症状转归和评分结果共同评价手术疗效,分为(1)良好:完全清醒或存在稳定、持续的遵嘱活动;(2)较好:临床评定或辅助检查指标较术前有一定提高,但未达到稳定的遵嘱活动;(3)无效:较术前无明显改变或死亡。
8.统计学方法:采用SPSS 20.0软件进行统计学分析。符合正态分布的计量资料采用均数±标准差(x±s)表示,组间差异采用独立样本t检验;不符合正态分布的计量资料用中位数(上、下四分位数)表示,组间差异采用秩和检验。计数资料采用例数或百分比表示,组间差异采用χ2检验。采用单因素和多因素logistic回归分析方法评估影响术后疗效的独立危险因素。以P<0.05为差异有统计学意义。
结果
1.手术结果:术后复查颈椎CT, 110例患者的电极均植入颈椎的预设靶点(图1)。110例患者的刺激参数:频率为5Hz或70Hz,脉宽为210μs,电压为1~5V,每天开机时长为8~12h,刺激模式为刺激15min、间歇15min。术后4例发生前胸壁皮下血肿或积液,3例发生切口裂开或切口愈合不良,予以早期抽液、加压或清创缝合处理后均愈合良好。开机后1例出现频繁恶心、呕吐,3例出现癫痫样抽搐,调整程控参数后症状均得到缓解。
2.随访结果:术后6个月,110例患者的疗效为,有效38例(其中24例良好,14例较好),无效72例(其中67例无效,5例死亡);总体有效率为34.5%(38/110)。
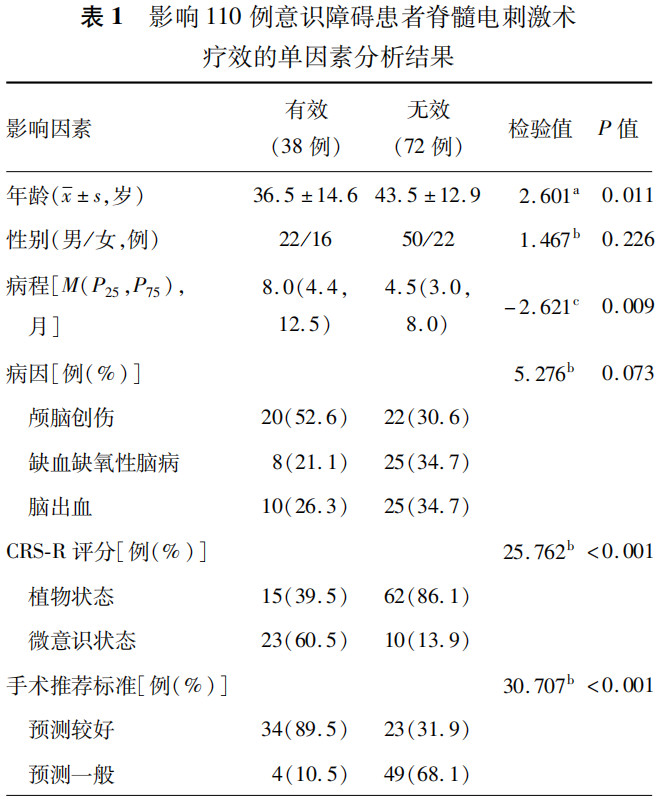
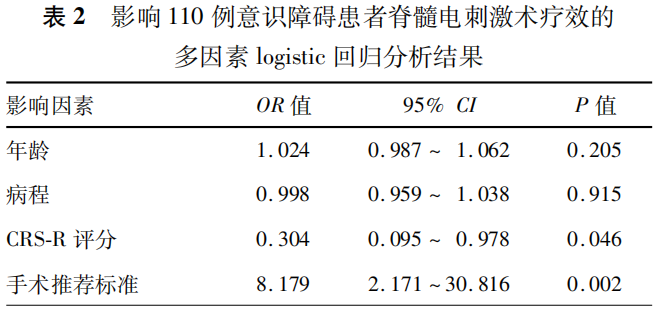
3.影响患者疗效的单因素和多因素logistic回归分析结果(表1,2):单因素分析结果显示,年龄、病程、CRS-R评分以及手术推荐标准是影响患者疗效的临床因素(均P<0.05)。进一步多因素logistic回归分析显示,手术推荐标准中预后疗效一般是影响患者疗效的独立危险因素(P=0.002),而CRS-R评分高是影响患者疗效的独立保护因素(P=0.046)。
注:CRS-R为改良昏迷恢复量表。
讨论
回顾性分析关于脊髓电刺激术治疗308例颅脑创伤后慢性DOC患者的相关文献,其总有效率为51.6%(159/308),而本研究为34.5%(38/110),较文献报道略低。考虑主要与以下原因有关:(1)本研究疗效判定基于CRS-R评分,且意识状态的判定具有明确的指征和可测量性,而既往研究中判断临床改进的标准较为宽松;(2)与本研究纳入的慢性DOC患者中VS患者所占的比例较高有关。一般认为,MCS患者意识相关的脑区损伤较轻,且有更多的激活脑区和广泛连接,因此有更好的预后[13]。
1.影响DOC患者疗效的影响因素分析:本研究单因素分析结果显示,患者的发病原因不影响疗效(均P>0.05)。文献报道,颅脑外伤所致的DOC患者采用脊髓电刺激术治疗后的疗效更佳[6]。这与本研究的结果不一致,考虑主要与纳入的患者较少有关。本研究结果显示,病程较长者的疗效更佳,但多因素分析显示病程并不是影响疗效的危险因素,这与最新的慢性DOC处理指南符合[14]。而传统观点认为,病因、病程及年龄是影响预后的重要因素。但长期临床研究发现,由于患者存在个体差异、患病后接受治疗的质量和强度亦存在较大差异、且在同一时间点评定的意识状态也可能存在差异,因此若采用脊髓电刺激术治疗,病例筛选时应将患者的意识水平作为首要参考指标,而年龄、病因及病程可作为重要影响因素。本研究结果初步提示,对于病程较长的慢性DOC患者,不应轻易放弃希望;而对于病程尚短的患者,也不必急于手术。
2.筛选病例的辅助诊断:脊髓电刺激术治疗慢性DOC目前尚无统一的手术推荐标准。考虑到DOC患者在患病3个月以内具有自然恢复清醒的可能,一般对于病程>3个月的患者建议手术治疗;而外伤后的DOC患者,具有更长的恢复期,应给予较非外伤患者更长的观察期和治疗期。但是,采用临床量表评分的评估方法仍有40%的误诊率[15],很容易使有机会促醒的患者错失手术时机。本研究纳入的患者中,仍有部分VS患者治疗后有效,因此仅选择对MCS患者推荐手术,将使得这部分VS患者错失手术时机。因此,脊髓电刺激术的推荐标准应同时结合神经影像学和神经电生理学指标。本研究纳入的110例慢性DOC患者中,根据手术推荐标准,预测疗效较好的57例患者,术后34例有效;而预测疗效一般的53例患者,术后4例有效,且无一例恢复至良好。进一步说明该手术推荐标准具有较高的临床实用性,同时对于预测疗效一般的患者应慎重选择手术治疗。
3.手术操作和不良反应:脊髓电刺激的手术操作在颈椎硬膜外,整个过程并不复杂。术后早期(≤1个月)可能会出现皮下血肿或积液、切口裂开等并发症,考虑除与手术操作有关外,还与患者本身合并的营养不良等因素相关。患者在开机刺激时出现严重的不良反应较为少见。但是,随着刺激强度增加(主要为电压升高),患者会逐渐出现痛苦的表情、肢体屈曲强直等不适表现,因此需要调整至合理的刺激强度,从而避免引发过度不适。同时,患者对刺激的耐受程度会随治疗时间的延长而提升,但当意识水平明显提升时,患者对刺激的耐受程度往往迅速降低;完全清醒的患者也会因刺激频率的增加不适感逐渐增加。
4.程控经验:目前,对于脊髓电刺激的术后程控经验仍十分缺乏。文献报道,推荐采用5Hz的低频电刺激,可诱发上肢抽动,进而诱导上肢神经功能的康复[16]。本研究团队前期测量了不同频率的脊髓电刺激对MCS患者EEG的影响,结果发现70Hz可能是有效频率[17-19]。文献报道,脊髓电刺激时较短的刺激间隔可改善DOC患者前额叶皮质的血容量[20]。因此,目前对于脊髓电刺激促醒治疗的研究尚浅,仍需对神经调控机制进行深入研究。
综上所述,对于慢性DOC患者的促醒治疗,脊髓电刺激术是可行方案之一,特别是对于MCS患者、因外伤造成的患者有较理想的疗效。基于行为学评估的CRS-R量表评分,结合神经影像学和神经电生理学检查,可以较好地筛选出推荐手术的患者。但本研究仍有不足之处,未设置对照组,同时很难将影响疗效的混杂因素完全排除,特别是难以将手术疗效和自发恢复效应完全区分。因此,仍有待于进行大样本量的前瞻性随机对照研究进行验证。
参考文献










