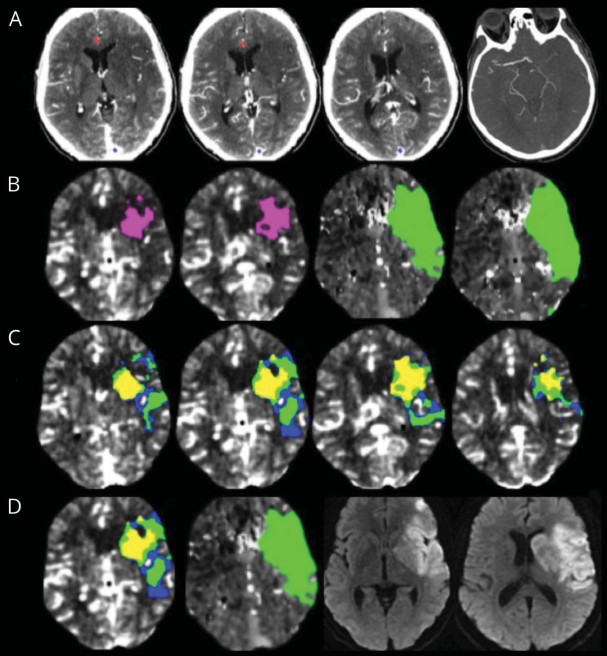
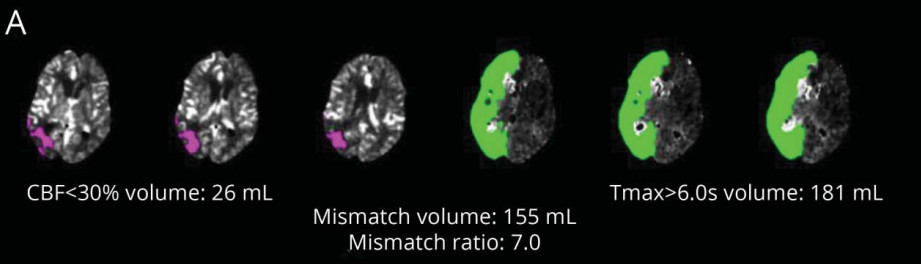
“核心区”和“半暗带”这两个概念实质是对缺血脑组织发展结局的预测,常用脑灌注指标进行定义。两项随机试验(DAWN和DEFUSE 3)将脑灌注成像纳入了急性缺血性卒中(AIS)大血管闭塞的常规评估并获得有益的结果,由此,全球许多卒中中心迅速开始引进CTP原始数据自动分析软件,如RAPID, Olea, GE, Philips, Siemens Syngo, Viz.ai, MIStar等,自动显示核心区和半暗带并计算相应区域体积。
1. 达峰时间(Tmax或延迟时间)表示在每个体素从扫描开始直到造影剂浓度达最大值的时间。它是以秒表示的绝对值。
2. 平均通过时间(MTT)指定造影剂穿过体素所需的平均时间,以秒为单位。在正常组织中通常持续4-5秒。
3. CBF是指单位时间内每100g脑组织所流经的血流量。正常灰质的CBF(约80 ml/100 g/min)高于正常白质(约20 ml/100 g/min)。
4. CBV指的是脑血容量,相当于单位脑组织内的总血液量,单位为毫升/100克。