直接抽吸首次通过技术(a direct aspiration first-pass technique, ADAPT)不论是单独使用还是作为支架取栓装置的辅助手段(Solumbra技术)时,其再通率和神经功能恢复与支架取栓技术相当。直接抽吸被认为有助于促进血管再通并降低AIS血管内介入治疗的成本。选择直接抽吸、支架取栓还是联合取栓作为一线治疗方法仍然存在很大争议。
——摘自文章章节
1
【REF:Texakalidis P, et al. Neurosurgery 0:1–14, 2019. DOI: 10.1093/neuros/nyz258.】
最近的随机对照试验(randomized control trials, RCTs)已证实对于前循环大血管闭塞(large vessel occlusions, LVOs)的急性缺血性卒中(acute ischemic stroke, AIS)患者不论是神经功能恢复、血运重建率还是功能结局机械性血栓切除术均明显优于药物治疗。但是这些试验主要使用支架取栓装置,直接抽吸或联合方法能否作为一线治疗仍存在疑问。导管技术的进步提供了更加柔顺和大口径的导管,可以安全进入颅内。直接抽吸首次通过技术(a direct aspiration first-pass technique, ADAPT)不论是单独使用还是作为支架取栓装置的辅助手段(Solumbra技术)时,其再通率和神经功能恢复与支架取栓技术相当。直接抽吸被认为有助于促进血管再通并降低AIS血管内介入治疗的成本。选择直接抽吸、支架取栓还是联合取栓作为一线治疗方法仍然存在很大争议。如果直接抽吸失败,则需要使用支架取栓进行补救,补救治疗可致手术时间延长,并延迟再通时间。
来自美国佐治亚州亚特兰大埃默里大学医学院神经外科的Pavlos Texakalidis等人开展了如下研究,目的是通过系统性回顾文献比较直接抽吸、支架取栓和联合取栓在再通率、神经系统结局和围手术期并发症方面的差异, 比较不同机械取栓策略的安全性和有效性,结果发表在2019年7月的《Neurosurgery》上。
研究者在PubMed和Cochrane Central中进行系统检索。如果研究符合3个预定义的标准,则纳入荟萃分析1)RCT或前瞻性或回顾性观察性分析,比较以下3组中的至少2组:a)支架取栓,包括使用Trevo(Stryker)、Solitaire(Medtronic)或三维(3D)支架取栓装置;b)直接抽吸,包括ADAPT或FAST或接触式抽吸或使用Penumbra及大口径抽吸导管的直接抽吸;和c)联合使用支架取栓和直接抽吸,包括Solumbra技术或支架取栓装置辅助真空抽吸(SAVE)技术或使用局部抽吸的支架取栓装置(SLRA);2)临床结局是定量数据的比较研究;和3)截止2018年5月发表的研究。所有识别出的文献适用的排除标准为1)使用MERCI装置;2)仅在后循环中(在1个或2个研究组中)进行机械血栓切除术干预;和3)儿科患者人群。主要结局为成功再通,定义为改良的脑梗死溶栓分级(modified Thrombolysis in Cerebral Infarction, mTICI)评分为2b或3;次要结局为mTICI 3、 mRS 评分≤2分)以及术后90天内的死亡率。
此外,研究者还分析了症状性脑出血(symptomatic intracerebral hemorrhage, sICH)、蛛网膜下腔出血(subarachnoid hemorrhage, SAH)、24h内的脑实质血肿、新区域栓子、动脉穿孔、夹层、血管痉挛等指标。为了更好地反映一线治疗方法的实际效果,一线治疗策略失败后通过补救实现再通的病例不视为成功再通。研究者进行了随机效应荟萃分析,并根据PRISMA(系统综述和荟萃分析的首选报告项目)指南使用I²统计量来评估异质性。
共纳入19项研究,共2449例患者。结果显示,支架取栓与直接抽吸在再通率方面无显著差异,不论是mTICI b/3 (OR: 1.06, 95%CI: 0.64-1.73, I²: 60.2%)还是mTICI 3(OR: 1.05, 95%CI: 0.66-1.68, I²: 32%)均无差异(图1);两组之间的良好结局相似(OR: 1.25, 95%CI: 0.95-1.63, I²: 0%)(图1)。
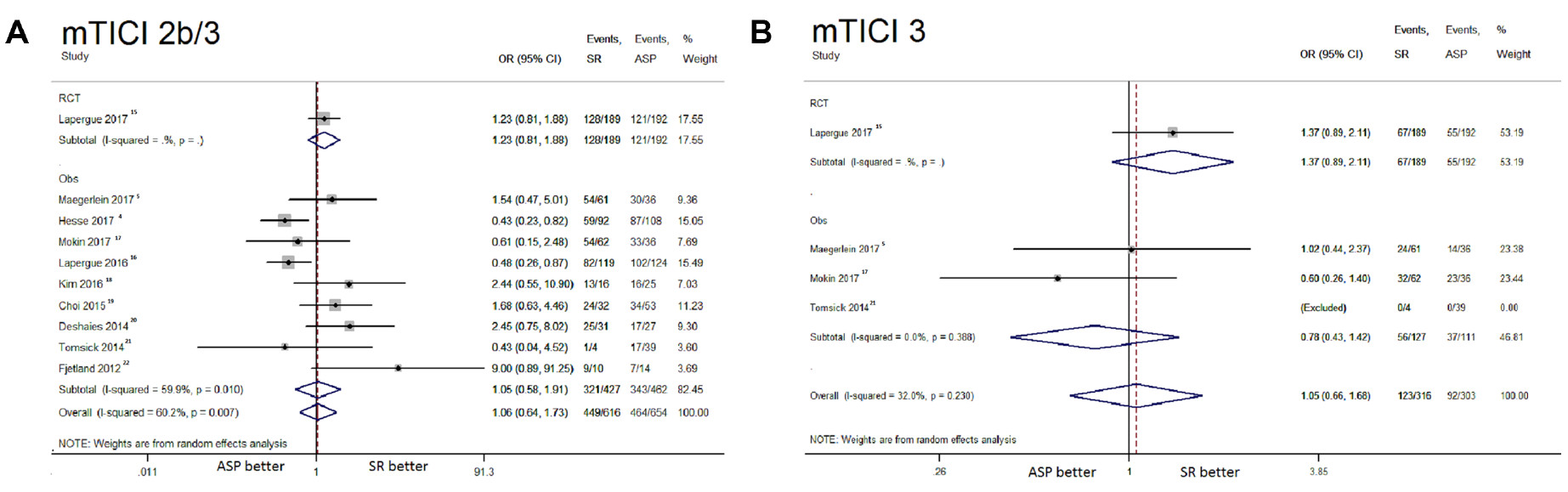
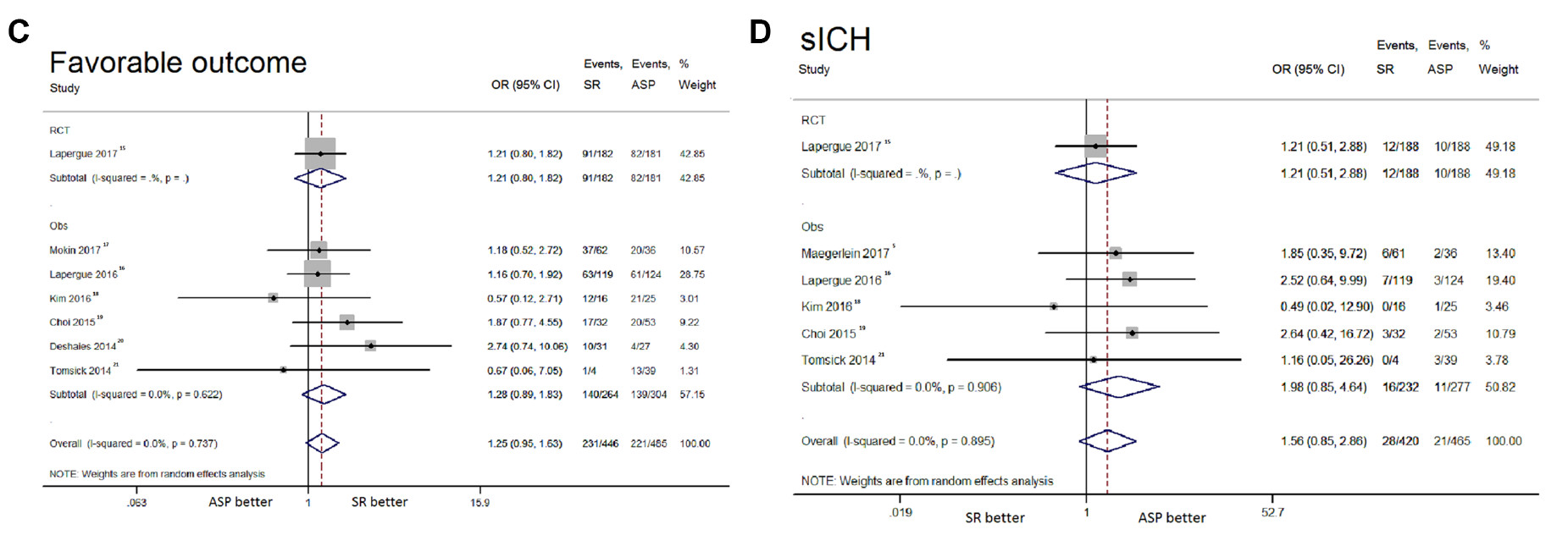
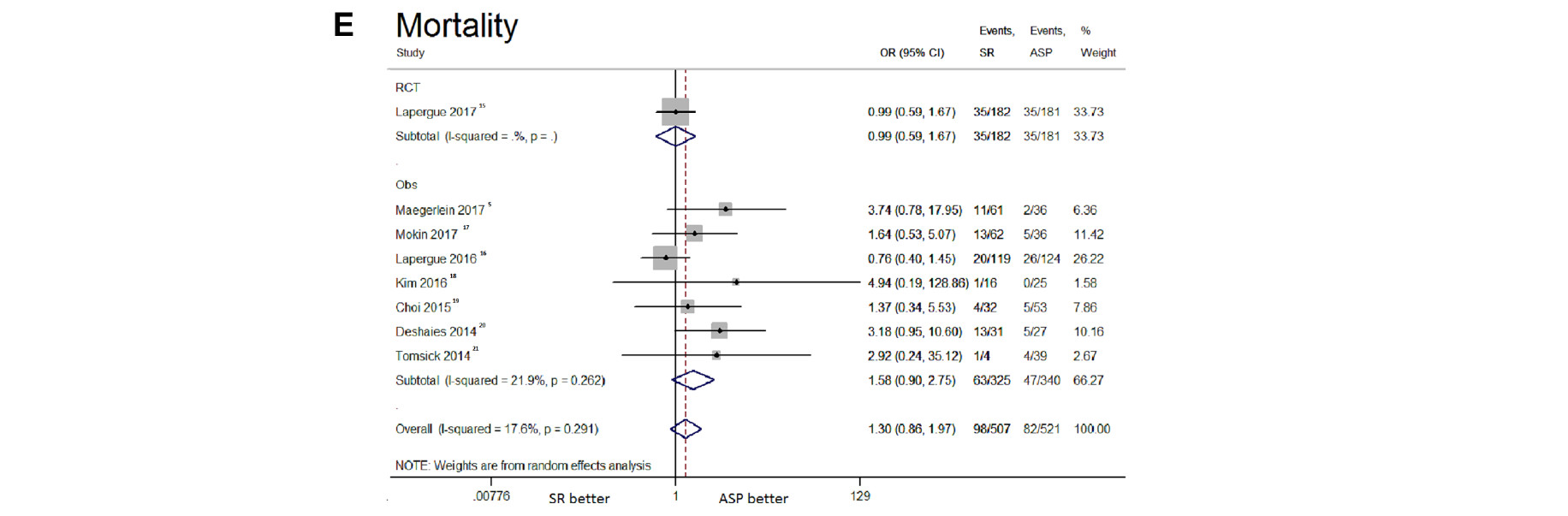
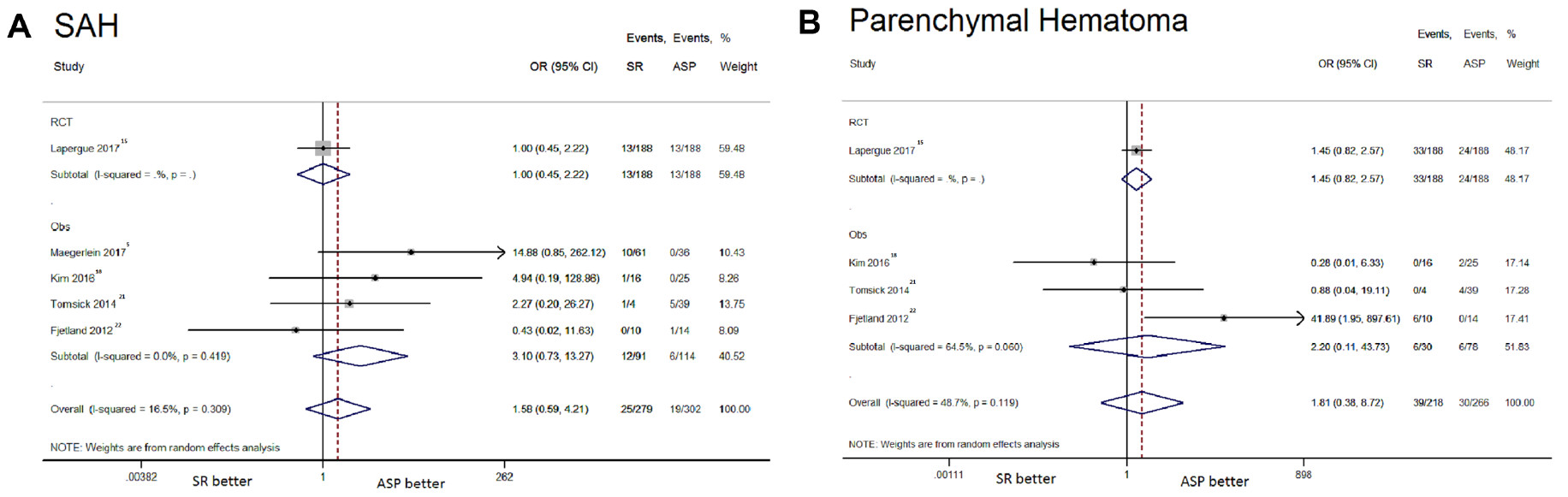
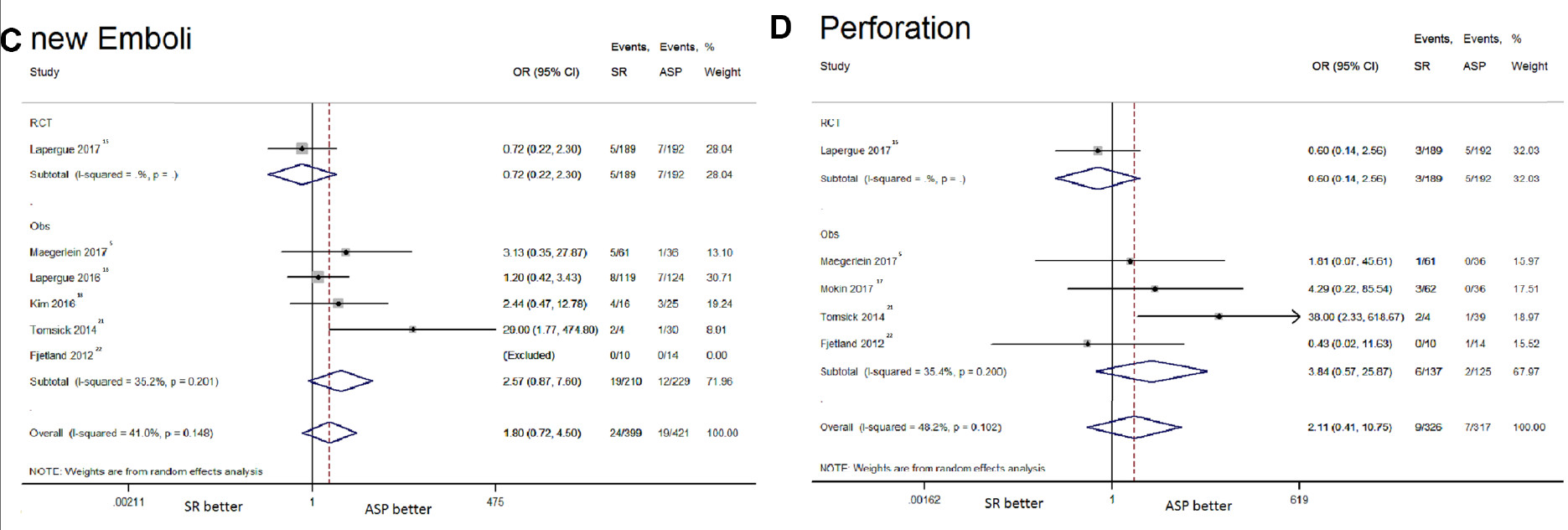
支架取栓组和直接抽吸组的不良事件发生率相似,包括sICH(OR: 1.56, 95%CI: 0.85-2.86, I²: 0%)、90天死亡率(OR: 1.30, 95%CI: 0.86-1.97, I²: 17.6%)、SAH(OR: 1.58, 95%CI: 0.59-4.21, I²: 16.5%)、脑实质血肿(OR: 1.81, 95%CI: 0.38-8.72, I²: 48.7%)、新区域栓子(OR: 1.80, 95%CI: 0.72-4.50, I²: 41%)、动脉穿孔(OR: 2.11, 95%CI: 0.41-10.75, I²: 48.2%)和动脉夹层发生率(OR: 0.84, 95%CI: 0.25-2.87, I²: 0%)等。与直接抽吸相比,使用支架取栓与较高的血管痉挛风险相关(OR: 2.98, 95%CI: 1.10-8.09, I²: 0%)(图2)。

与直接抽吸组相比,采用联合方法作为一线策略进行血栓切除术时SAH风险较高(OR: 4.33, 95%CI: 1.15-16.32),但其成功实现mTICI 2b/3级(OR: 1.47, 95%CI: 1.02-2.12, I²: 0%)和mTICI 3级再通(OR: 3.65, 95%CI: 1.56-8.54)的可能性较高;在良好结局、90天死亡率方面,两组间没有显著差异(图3、图4)。

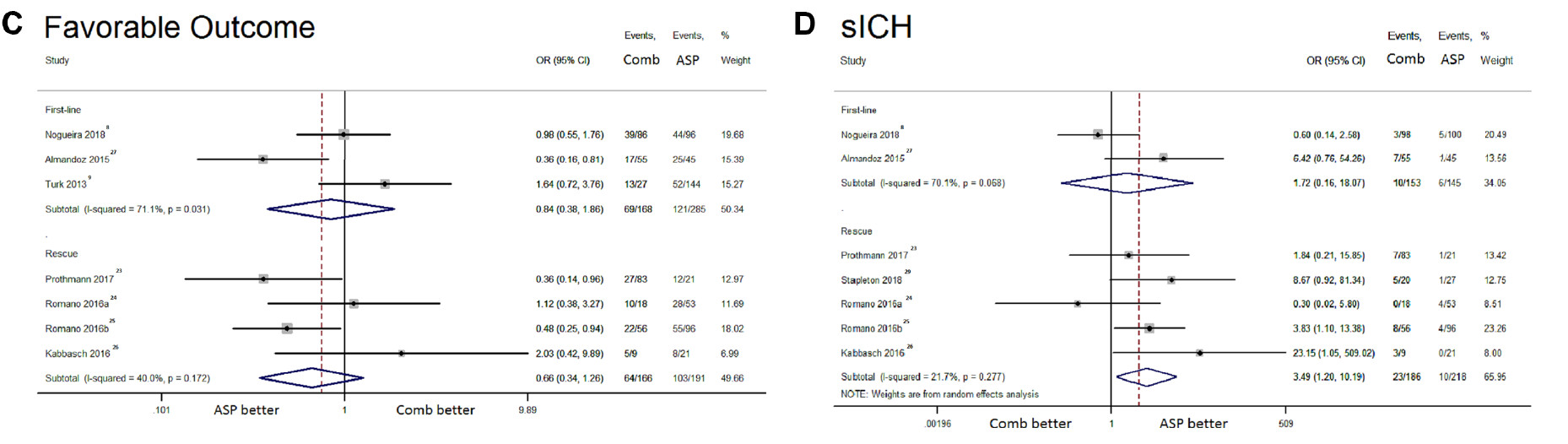
图3. 在基于补救或联合方法的一线使用的亚组分析中,该森林图比较了联合支架取栓和抽吸取栓与抽吸组之间的:A、mTICI 2b/3;B、mTICI 3;C、有利结局和D、sICH
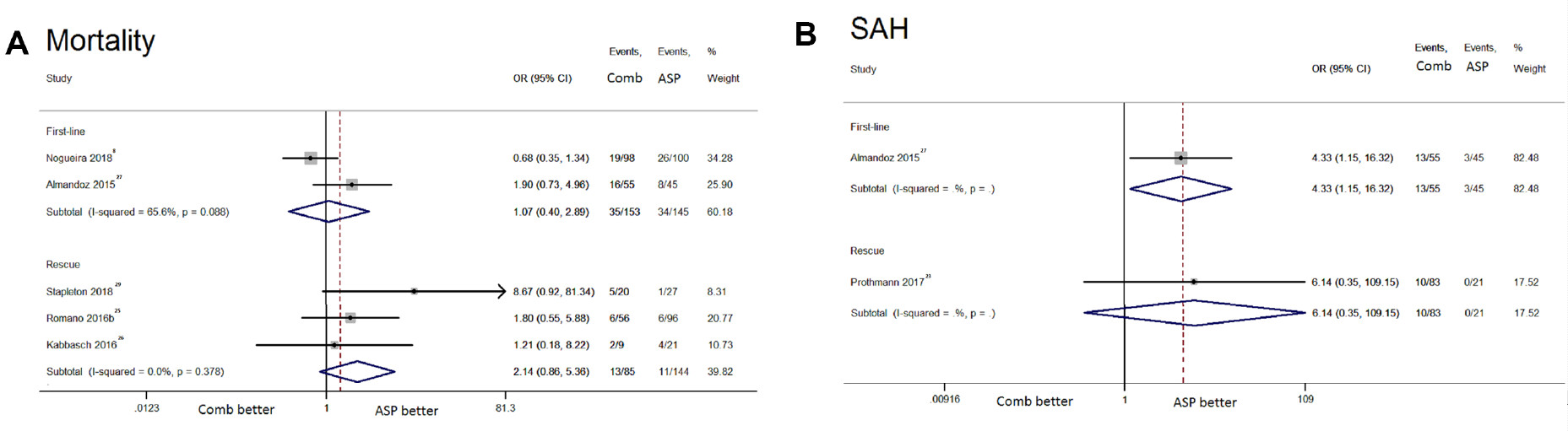
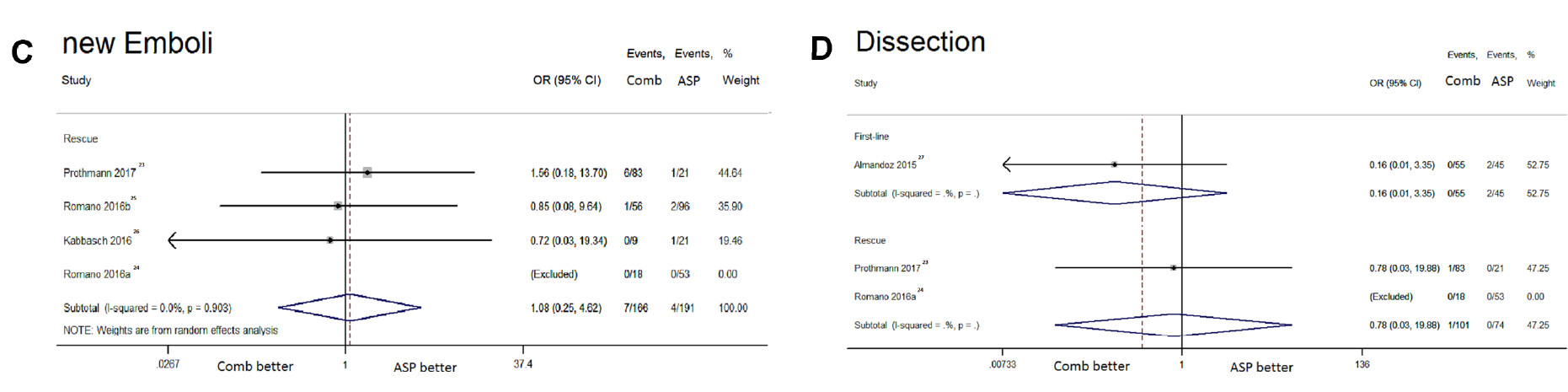
图4. 该森林图比较了联合支架取栓和抽吸取栓与抽吸组之间的:A、死亡率;B、SAH;C、新发栓子和D、动脉夹层,纳入了基于补救或联合方法一线使用的亚组
最后,研究结果表明支架取栓和直接抽吸取栓在再通率和不良事件率方面相当;唯一的不同是支架取栓的血管痉挛风险较高。与直接抽吸相比,联合使用支架和抽吸取栓方法作为一线策略时24小时SAH的风险较高,但联合方法可获得较高的mTICI 2b/3级和mTICI 3级再通率。最后作者指出,目前可用的证据大多是基于观察性研究,并不足以得出谁是最佳取栓手术方式的结论,未来还是需要行RCT研究来验证该研究结果并评估FDA批准的每个取栓装置的临床安全性。





