
今天为大家分享的是《贝朗时间》第七十二期,由金华市中心医院神经外科带来的:椎管内多发鞘瘤,欢迎阅读、分享!

金华市中心医院神经外科是浙中区域神经外科专病中心建设学科、浙江省第三批医学扶植重点学科、金华市神经外科住院医师规培基地、国家级脑卒中中心单位、浙江大学研究生联合培养基地、金华市神经介入中心、首批金华市重点学科、首批金华市优先发展学科、金华市脑科中心、金华-上海联合治疗中心。设有浙江大学神经科学段树民院士工作站、浙江大学神经外科学张建民专家工作站。承担国内多校研究生、本科、大专等多个层次的教学任务,在各级医学学术组织中多人任职,是浙中西部地区神经外科人才的培训基地,浙中西部地区技术力量和影响力最强的现代化神经外科中心。科室架构明确,亚专科特色明显,形成了颅脑创伤、神经介入、脑血管病、神经肿瘤、脊柱脊髓、神经内镜、神经重症、功能神经等亚专科。技术特色显著,如经单鼻孔手术入路垂体腺瘤切除、颈髓髓内肿瘤切除、眶上锁孔入路动脉瘤夹闭、颈内动脉内膜剥脱、颈内动脉闭塞再通、脑血管搭桥、微血管减压、脊柱Mini-Tilf、椎体全切+Cage植骨融合内固定;复杂颅底肿瘤、脑干肿瘤、听神经瘤、鞍区肿瘤及复杂颅内动脉瘤的手术治疗;神经内窥镜手术以及各种脑血管病的介入治疗;术中神经导航、皮层脑电图监测,神经电生理监测、血管彩色荧光、肿瘤黄荧光、复合杂交等先进辅助技术,处于省内领先水平。目前年手术量约2000例。
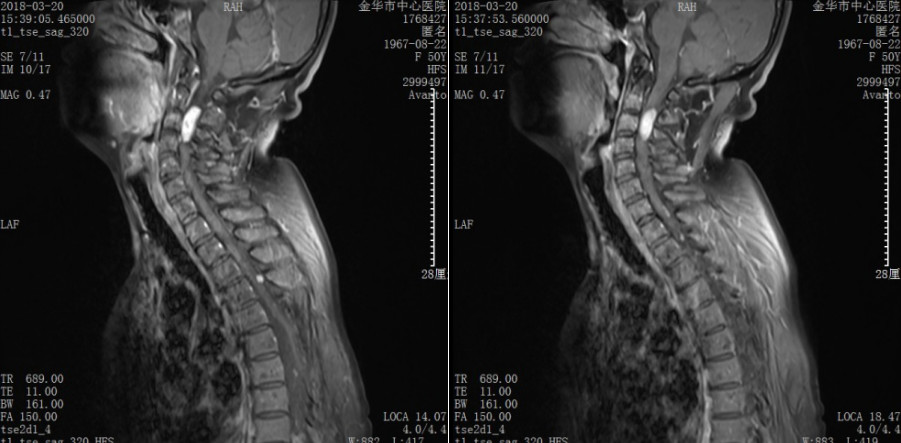
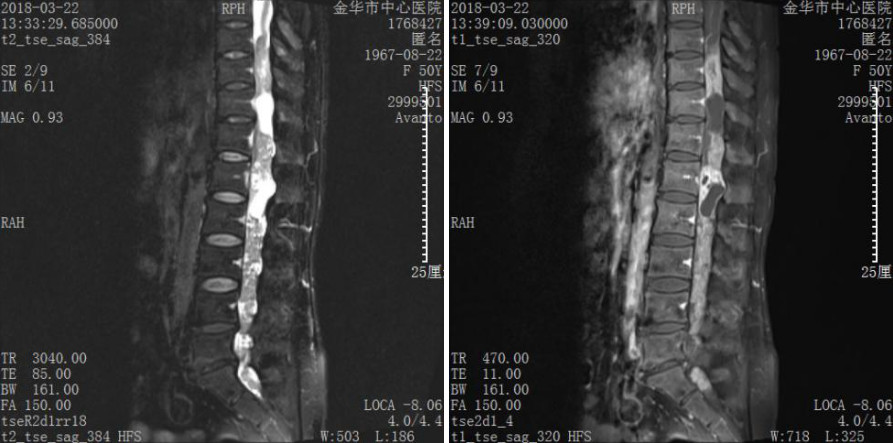
有鉴于此,科室充分讨论:
1. 手术入路首选经胸腰骶椎体后路,手术过程需T9-S1全棘突切除才能充分暴露肿瘤,术后脊柱存在明显不稳定性,需行术中钉棒系统椎体内固定。
2. 手术方案:a.切除有明显占位效应肿物+椎管减压,随访剩余肿瘤,即“切大访小”;b.尽可能多的切除肿瘤+椎管减压。方案a存在减压后肿瘤再生长、症状反复可能;方案b存在神经根额外损伤,症状较术前加重、双下肢全瘫等风险。
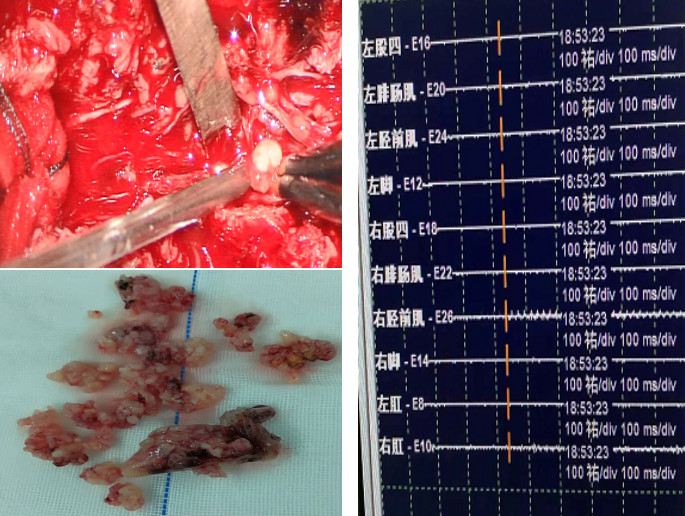
3. 椎体内固定金华市中心医院神经外科脊柱组经验丰富,不会存在额外风险,肿瘤切除过程全显微镜下操作,损伤亦不会太大,关键对载瘤神经纤维束的判断是难题,如果感觉神经、运动神经无法判断,术后瘫痪概率极高,科室充分讨论后采用术中32通道神经电生理监测仪全程监测。
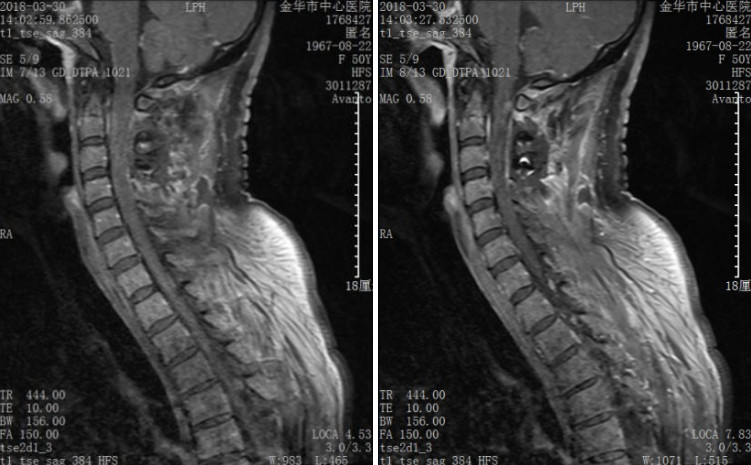
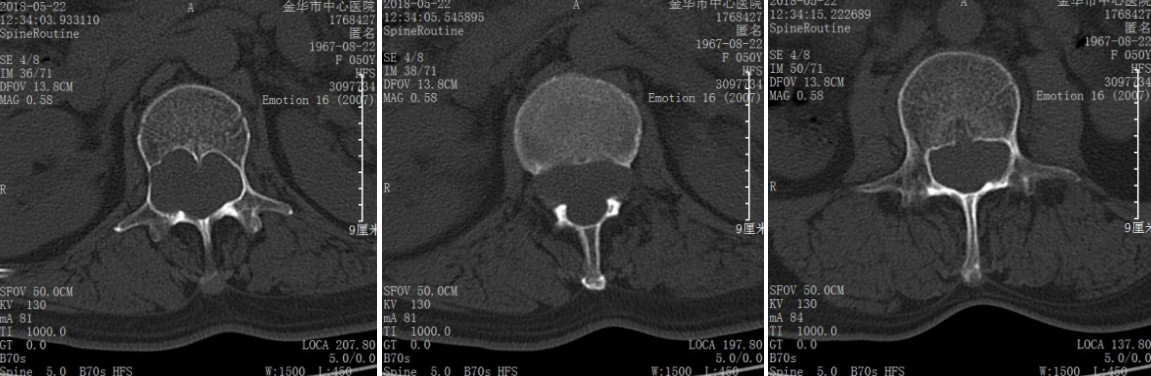
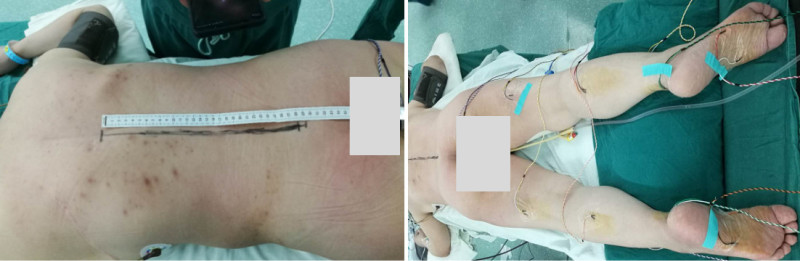
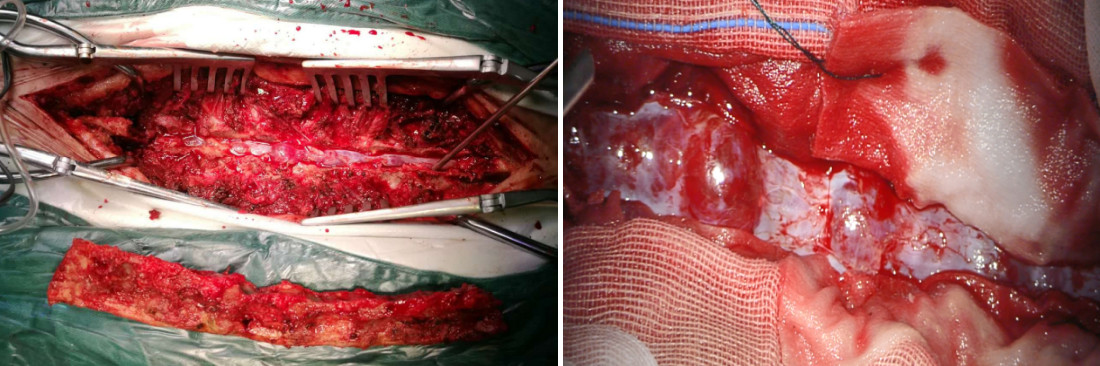
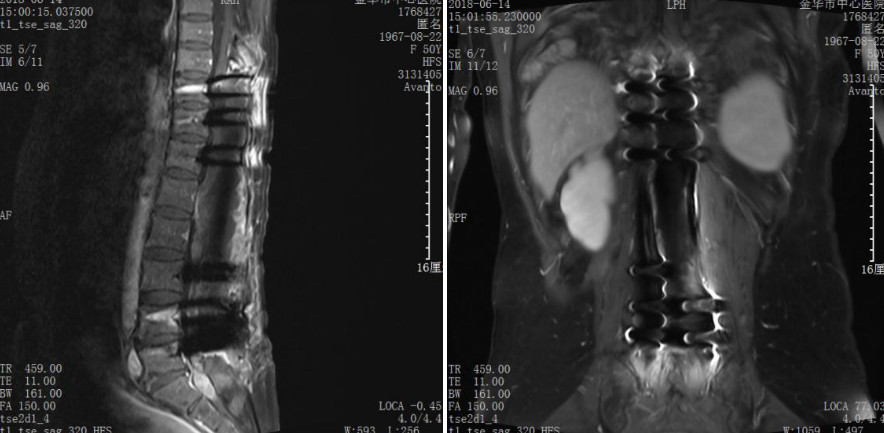
完善术前准备后, 2018年5月24日,在学科带头人袁坚列书记支持下、由周格知科主任主刀,范越君脊柱团队参与下开展了金华市中心医院神经外科这例节段最长的椎管内肿物手术,切口长约30cm,奋战15小时31分钟,切除10个椎体棘突,术中发现椎管内肿物突向椎管各个间隙生长,相互挤压、神经束移位,单纯摘除个别肿物根本不能缓解占位效应,遂在电生理监测下实施了最大程度的切除肿瘤:所有肿瘤尽量经包膜内切除,如黄豆大小肿瘤则经纤维束纵轴切开包膜后施行“娩出”,术中椎管内摘除大大小小肿瘤共计100余粒,并一期行双侧胸10、胸11、胸12、腰4、腰5及腰3右侧经椎弓钉棒内固定,术后复查影像学满意,内固定位置良好:
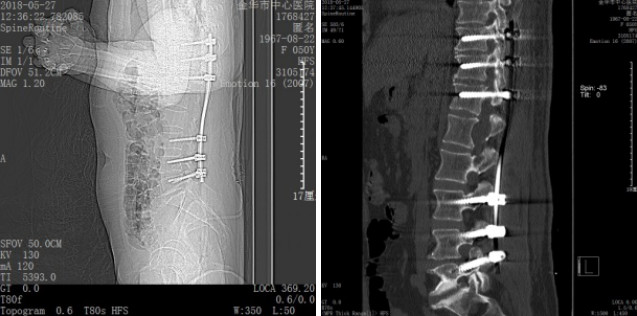
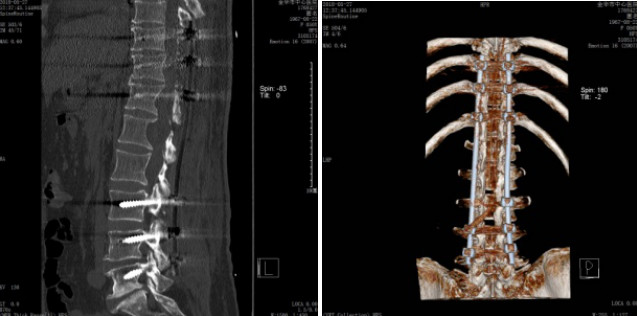
术后影像资料
患者腰骶部胀痛即刻消失,左下肢肌力较术前稍有减退,2级,右下肢肌力与术前相仿3级,经后续康复治疗半年,患者目前生活自理轻度依赖,VAS评分1分,ODI评分12/50×100%,JOA评分20分,治疗改善率约70%。
神经鞘瘤是椎管内最常见的良性肿瘤,一般为单发,多发性者较少见,椎管内多发性神经鞘瘤系指椎管内同一时期或不同时期在不同节段、部位生长2个及以上的肿瘤。椎管各节段均可发生,胸段较多见,其次为颈段和腰骶[1]。多发性神经鞘瘤常与家族性遗传相关[2],1973年Niimura首先描述并将其命名为神经鞘瘤病[3],1997年美国NIH将神经鞘瘤病归为神经纤维瘤病(neurofibromatosis,NF)的第3个亚型,在遗传学、病理学以及临床特征方面均不同于1型神经纤维瘤病(NFl)和2型神经纤维瘤病(NF2):NFl最主要的特点是皮肤的牛奶咖啡斑和出现神经纤维瘤样的多发皮下结节;NF2的特征性表现为双侧听神经瘤。而多发性神经鞘瘤通常无咖啡斑和皮内神经鞘瘤,亦不伴有听神经瘤,但有一部分多发性神经鞘瘤属于NF2的嵌合型突变[4](本例患者的可能类型,但未做进一步基因检测)。椎管内多发性神经鞘瘤的发病机制尚不明确,目前多认为可能与以下因素有关:(1)先天性发育异常;(2)遗传因素;(3)肿瘤多中心起源等。椎管内多发性神经鞘瘤最初的典型症状为根性痛或根性运动障碍,疼痛常与体位有关,表现为卧床加重,活动缓解。该症状应与椎间盘突出运动后疼痛加重,休息后缓解的表现相鉴别。随着肿瘤体积的增大,对脊髓产生推压作用,脊髓可向对侧侧方或旋转移位,进而出现脊髓受损症状的加重,包括感觉障碍、肌力减退甚至瘫痪、大小便障碍。对于本病目前的治疗,主要包括疼痛的药物治疗、手术治疗、放射治疗、化疗等。其中手术切除肿瘤是目前唯一有效可行的治疗方法,手术的目的是尽可能完整切除肿瘤,解除压迫,最大程度地恢复神经与脊髓的功能[5]。本例患者我们在尽可能多的切除肿瘤并一期行T9-L5椎体固定,维持了脊柱稳定性,并且在术中实施了神经电生理监测,基本实现了肿瘤最大程度的切除又保护了功能性神经根,但对于椎管内多发神经鞘瘤,这种治疗方式相对于其他术式如单纯椎管减压或“切大访小”的椎管减压,对于患者的获益问题,因样本例数较少并缺乏对照研究,仍存在疑问。
1. Merker VL,Esparza S,Smith MJ,et a1. Clinical features of schwannomatosis:a retrospective analysis of 87 patients[J].Oncologist,2012,17(10):1317—1322.DOI:10.1634/theoncologist.2012-0162




