日本静冈市清水医院神经外科的Shinya Ichimura等报道1例硬膜内经岩联合入路(iCTPA)治疗原发性桥脑出血的病例,手术采用硬膜内经岩前结合部分岩后入路,避免切除乳突和乙状窦骨质,可减轻术后神经功能损伤。文章发表于2019年7月《World Neurosurgery》。
——摘自文章章节
【Ref: Ichimura S, et al. World Neurosurg. 2019 Jul;127:194-198. doi: 10.1016/j.wneu.2019.03.122. Epub 2019 Mar 27.】
硬膜内经岩联合入路(intradural combined transpetrosal approach,iCTPA)是经岩前结合岩后的入路;经岩前入路(anterior transpetrosal approach,ATPA)适合处理位于内听道上方和前方以及岩下窦上方的上斜坡病变,包括Kawase三角(KT)的硬膜外切开。Kawase三角通常由前方的三叉神经、后方的弓状隆起、外侧的岩浅大神经、下方的颈动脉管以及内听道组成。然而,当病变沿着岩骨嵴扩展至内听道后外侧时,ATPA就有局限性,而经岩后入路(posterior transpetrosal approach,PTPA)显示其优越性。PTPA至后颅窝,切开颞骨后表面的硬膜,可直视小脑脑桥角(cerebellopontine angle,CPA);该处的三角形区即为Trautmann三角(TT),其上界为岩上窦,下界为颈静脉球,前界为后半规管。硬膜外CTPA入路,包括一系列复杂的操作:磨除岩骨、离断脑膜中动脉以及解剖岩大神经,切除乳突和乙状窦骨质等。由于在岩骨切除时不易观察硬膜内结构,并不适合患者状况;通常在安全的原则下最大范围的岩骨标准化切除。此外,硬膜修补难度大,术后脑脊液漏的风险较大,必须采用自体组织移植修补,因此硬膜外入路耗时耗力。
Steiger等报道硬膜内经岩前入路技术(iATPA),可弥补标准ATPA的不足。日本静冈市清水医院神经外科的Shinya Ichimura等报道1例硬膜内经岩联合入路(iCTPA)治疗原发性桥脑出血的病例,手术采用硬膜内经岩前结合部分岩后入路,避免切除乳突和乙状窦骨质,可减轻术后神经功能损伤。文章发表于2019年7月《World Neurosurgery》。
63岁女性患者,突然意识丧失。入院时GCS评分10分,右侧肢体轻偏瘫,左侧展神经(Ⅵ CN)和左侧面神经(Ⅶ CN)麻痹(House-Brackmann分级:5)。CT显示脑桥出血(图1)。术前诊断原发性桥脑出血。采用iCTPA手术。患者仰卧位,头部旋转90°,取左耳周围U形皮肤切口,逐层切开颞肌筋膜和颅骨膜,剥离颞肌,行左颞底开颅。不切除乳突和乙状窦骨质。中颅底上方U 形切开硬膜,保护颞叶和Labbe静脉,沿小脑幕游离缘释放环池脑脊液,以松弛颞叶。在导航下仔细探查中颅窝底,识别与KT和TT相关的解剖标记,包括弓状隆起和下颌神经。切开中颅窝底的硬膜,显露KT和TT及岩浅大神经。使用超声骨刀按需切除骨质。结扎岩上窦,切开小脑幕,打开Meckel囊以显露三叉神经,以及暴露桥脑的前外侧面。导航下,于距离血肿最近处切开脑干,清除血肿(图2)。
图2. 术中发现:A.将覆盖在KT和TT上的硬膜切开并从岩骨上剥离,清楚显示两个三角;B.磨除KT(*)和TT(**)骨质;C.显露桥脑前外侧面和三叉神经;D.切开桥脑清除血肿。AE:弓状隆起;GPN:岩浅大神经;TE:小脑幕;V:三叉神经;V3:下颌神经。
术后即刻CT显示,血肿清除(图3)。术后两周,患者GCS评分15;右侧运动功能:肌力4级;左面神经功能:House-Brackmann分级:5→2。
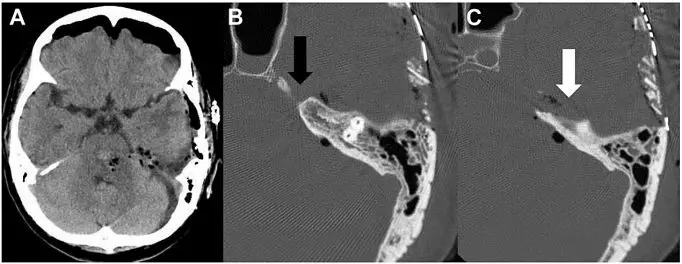
图3. 术后即刻CT扫描:A.血肿清除;B. CT骨窗显示磨除KT;C.切除部分TT。
作者最后指出,iCTPA可为桥脑前外侧和岩斜区病变手术提供较充足的操作空间。磨除Kawase三角打开前方主要通道,磨除部分Trautmann三角可扩大手术野。

![]()






