为分析Pipeline血流导向装置治疗颅内远端动脉瘤的疗效和安全性,美国托马斯杰斐逊大学医院Pascal Jabbour教授进行了一项单中心的回顾性研究。
————摘自文章章节
【Ref:Atallah E,et al.Neurosurgery 0:1–8, 2019. DOI: :10.1093/neuros/nyz038.】
血流导向装置治疗颈内动脉近端巨大动脉瘤的地位已经得到广泛共识。目前, Pipeline血流导向装置(PED)主要用于治疗颈内动脉岩骨段和床突上端之间的大型和巨大型宽颈动脉瘤(瘤颈>4mm)。然而,超适应症的应用越来越多。诸如,治疗一些不规则形态的动脉瘤(梭形和夹层动脉瘤)、累及分支血管的动脉瘤以及一些小型动脉瘤。颅内远端动脉瘤(DCA)的传统治疗方法包括开颅夹闭、近端闭塞动脉搭桥和介入栓塞。开颅夹闭手术存在高比率的血管闭塞、围手术并发症和解剖上的定位困难,后者经常需要神经导航辅助。如果能够成功植入,PED有可能减少远端动脉瘤术中破裂风险,并对穿支血管提供一定的保护,但由于路径较长,且载瘤动脉纤细迂曲,给术者提出了挑战。对于颅内远端动脉瘤(DCA),Pipeline血流导向装置的疗效和安全性值得进一步探讨。
为分析Pipeline血流导向装置治疗颅内远端动脉瘤的疗效和安全性,美国托马斯杰斐逊大学医院Pascal Jabbour教授进行了一项单中心的回顾性研究,结果发表在《Neurosurgery.》杂志上。
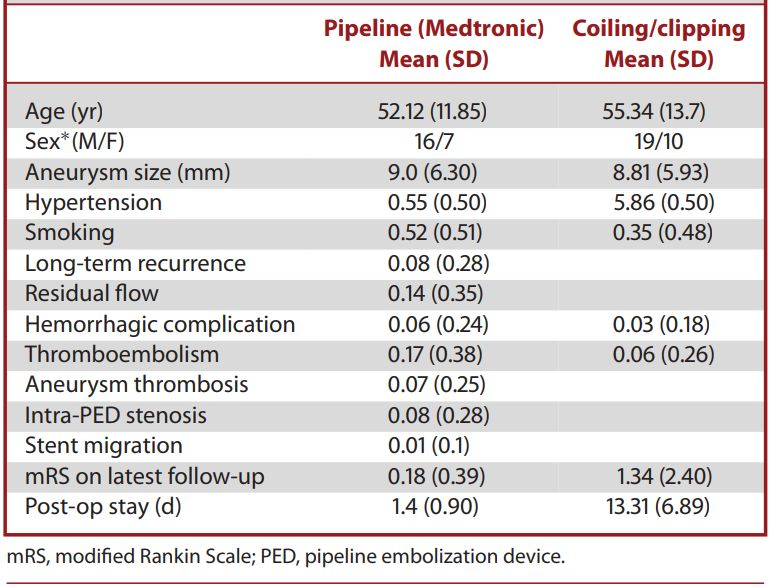
本文统计了该中心2011年至2016年期间治疗的437名颅内动脉瘤患者,其中造影明确颅内远端动脉瘤患者23名例并纳入研究。采集患者的基线资料,包括患者临床表现、动脉瘤特征、手术结果、随访进程和动脉瘤闭塞的数据,见表1。
表1. 患者的临床基线资料
药物准备:未破裂动脉瘤患者术前10天开始给予氯吡格雷(75 mg / d)和阿司匹林(81 mg / d);破裂动脉瘤患者在手术前8小时给予负荷剂量的氯吡格雷(600 mg)和阿司匹林(650mg)。若患者对氯吡格雷过敏,则给予40mg负荷剂量的普拉格雷,并给予每日5mg的维持剂量。P2Y12测定(VerifyNow法)评估血小板的功能,维持血小板抑制目标为30%-90%。如果负荷剂量的普拉格雷未能实现血小板抑制,则更换为替格瑞洛(负荷量180mg,维持量90mg,一日2次)。术后继续进行规范的双联抗血小板治疗(DAPT)至少6个月。
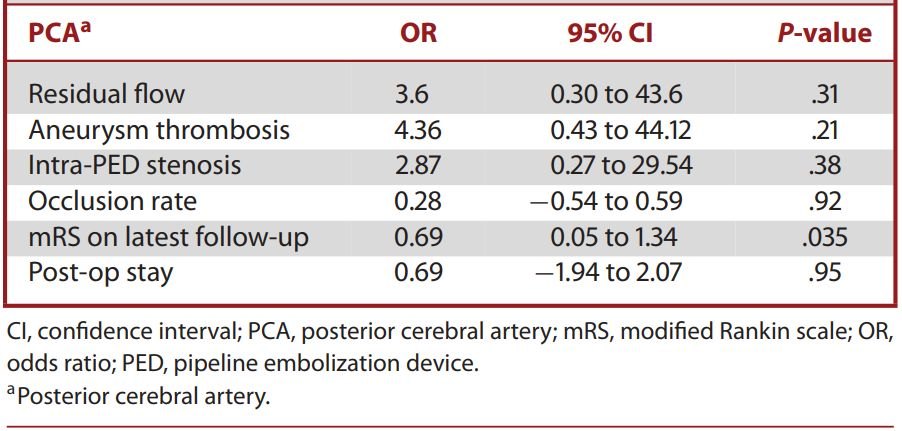
23例颅内远端动脉瘤患者的动脉瘤位置分布:大脑中动脉11/23,大脑后动脉6/23,大脑前动脉3/23(1例胼周动脉2例A1段)以及3/23小脑后下动脉。20%的动脉瘤有既往治疗史,10%存在破裂史,5.9%破裂后入院。平均动脉瘤大小为9.0±6 mm。平均随访时间为12个月(SD = 12.5)。多因素预后回归分析提示,PED治疗远端动脉瘤与动脉瘤闭塞或血栓栓塞并发症之间未发现关联。长期随访结果显示,95% (22/23)的患者预后良好(mRS≤2),最近一次随访的平均功能状态为mRS = 1.0 (SD = 0.88),提示患者放置PED与良好的临床结果存在相关性,见表2、3。
表2. 大脑中动脉远端动脉瘤使用PED的预后因素分析
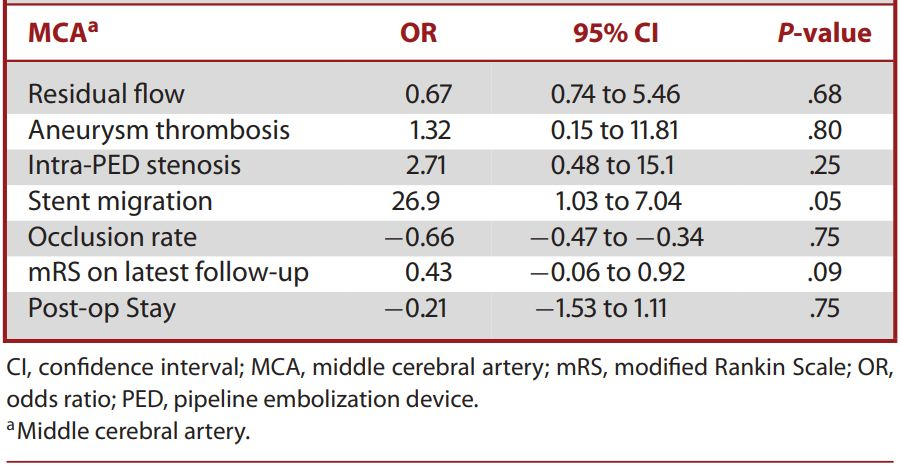
表3. 大脑后动脉远端动脉瘤使用PED的预后因素分析
PED治疗颅内远端动脉瘤的主要挑战是因为载瘤动脉纤细迂曲,动脉瘤通常位于血管的主要分支上,支架植入后,受累分支发生闭塞/狭窄的风险增高。此外,A1和M1段存在大量的穿支,诸如内侧和外侧豆纹动脉,当这些穿支被高金属覆盖率的PED支架覆盖后,就增加了穿支血管中风的风险。
既往也有PED治疗颅内远端动脉瘤的散在病例报道。而本研究是目前美国最大的一组单中心应用PED治疗颅内远端动脉瘤病例组,并采用多因素预后因素评价,对比了PED治疗颈动脉动脉瘤和颅内远端动脉瘤的疗效和安全性,证实两组患者在动脉瘤闭塞率和并发症发生率上无统计学差异。但良好预后的获得需要术前血管造影的完整的评估和术者对患者严格地选择。
本研究局限性:1. PED治疗颅内远端动脉瘤对术者要求高,需经验丰富的术者来完成。2. 本研究患者样本量有限,进一步研究需要更大的样本量和长期随访结果的支持。
PED治疗颅内远端动脉瘤安全有效。与PED治疗颈动脉近端动脉瘤患者相比,动脉瘤闭塞率和患者并发症发生率无差异。但对术者的手术技术有挑战性,需通路提供强大支撑力,远端支架导管尽可能靠近动脉瘤位置。





