提示
“浙二神外周刊”不定期接收外院投稿,审核后发表。欢迎各专业同道联系我们,分享精彩病例、研究热点或前沿资讯。投稿请联系:shishi74@163.com
前言
浙医二院神经外科真正建立脊柱脊髓亚专科始于2008年,由朱永坚主任负责牵头。经过十余年的发展,取得了较大成绩,尤其在脊柱脊髓微创外科方面颇有特色(显微镜,或联合内镜,单独内镜),脊柱退变性疾病的后路经皮内镜手术在国内有较高声誉。同时,也对严重的颈椎退变疾病,开展经典的颈椎前路和后路手术。在对脊髓进行彻底减压的同时,维护脊柱稳定还是相当重要。本期开始系列报道科室脊柱脊髓亚专业组的相关病例,与同道共享,并希望大家,尤其是骨科脊柱亚专业同道的指导,交流,以期推动我国脊柱神经外科的共同提高。

病例简介
患者女,68岁,因“左侧腰腿部疼痛1月”入院。
患者1月前无明显诱因下出现左侧腰部疼痛,呈针刺样,向左下肢放射,咳嗽时疼痛加重,无肢体活动不利及麻木,无大小便障碍。至当地医院就诊,查腰椎MRI,提示“腰1-骶1水平椎管内硬膜下多发结节灶”,遂至浙江大学医学院附属第二医院就诊。门诊拟“腰1-骶1多发椎管内肿瘤”收住入院。
入院查体:神清,精神可,四肢活动自主,肌力V级,肌张力正常,肢体感觉正常,病理征阴性。
诊疗经过
入院后行腰椎增强MRI(2019-06-20)提示:腰椎管内髓外膜内多发神经鞘瘤考虑,不排除神经纤维瘤病可能;腰3/4和腰4/5椎间盘膨出(图1)。科室讨论,手术指征明确,考虑多发肿瘤源于同一马尾神经可能性较大,遂决定以双切口半-半椎板入路先行肿瘤上下两端探查,必要时可结合软性内镜应用。
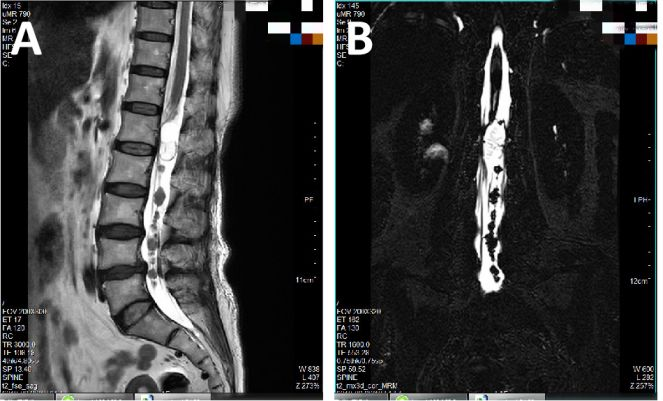
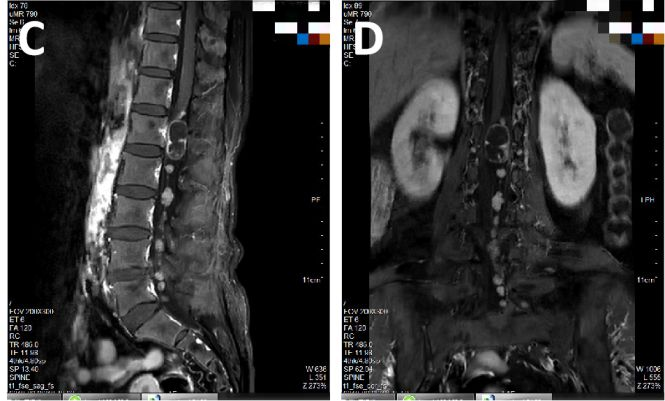
图1.术前腰椎增强MRI提示:腰1-骶1椎管内髓外膜内多发神经源性肿瘤(多达十枚)。A:T2相矢状位;B:FIESTA序列冠状位;C:增强相矢状位;D:增强相冠状位。
患者取俯卧位,以胸12-腰1棘突间隙为中心取约5cm直切口,切开皮肤,剥离左侧椎旁肌肉,显露胸12左侧部分棘突及椎板,显微镜下磨除胸12左侧下缘部分椎板,形成长径约1.5cm大小骨窗,显露并切开硬脊膜及蛛网膜,见黄白色囊性肿瘤,释出囊液使瘤体缩小获取空间后,探及肿瘤上缘的另一实质性瘤体,解剖上极神经根与周围的粘连,离断穿入肿瘤的神经束,于瘤体上极缝扎丝线以备牵拉防止肿瘤向下滑入管腔。另于腰5-骶1处做一切口,经左侧椎板间隙稍作扩大显露并切开硬膜,于下方探及肿瘤,局部于周围神经根及蛛网膜粘连较为紧密,底部为穿出椎孔的腰5神经根。应用软性内镜,由腰5骶1间隙硬膜下探入,逐个探查瘤体与周围神经的关系,证实所有肿瘤为同一神经根受累。显微镜下分离肿瘤与周围神经根的粘连,切断从肿瘤穿出的部分神经纤维束后,向下轻拉瘤体,可见腰1处瘤体向下滑动,逐步将串珠状多发肿瘤由下方硬膜切口处拉出(图2-4)。检查管腔内无明显渗血,显微镜下7-0 proline丝线分别显微缝合胸12-腰1及腰5-骶1处硬膜,逐层严密缝合肌肉及皮肤。手术顺利,出血极少。术后标本送常规病理。

图2. 术中所见。A:胸12-腰1切口显露肿瘤上极;B:腰5骶1切口显露肿瘤下极;C、D:将肿瘤由硬膜切口完整拖出。
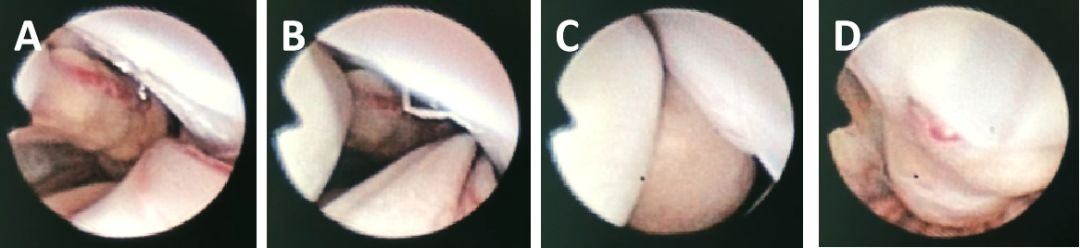
图3.术中应用胆道软性内镜沿硬膜切口伸入椎管内,逐一探查串珠状肿瘤与神经根关系。
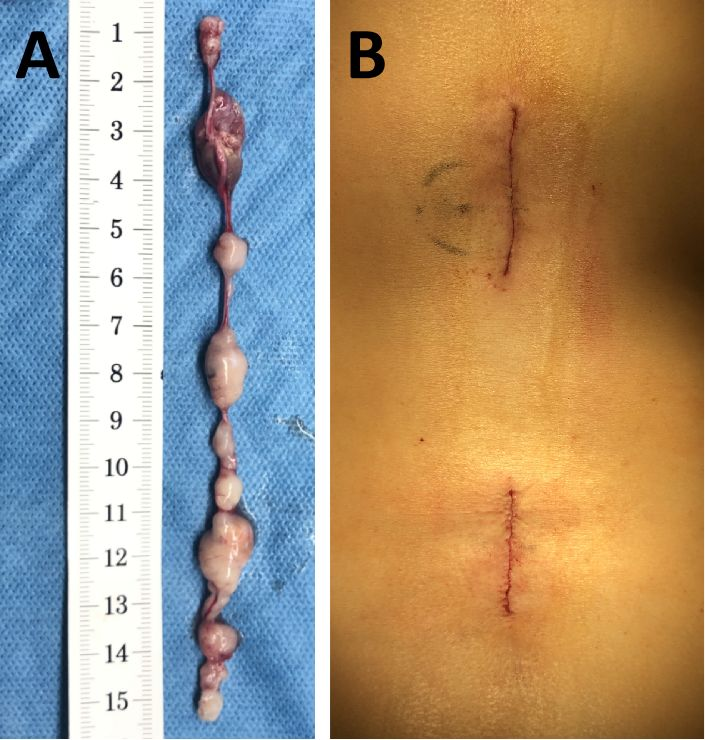
图4. A:完整切除腰椎管内“十连珠”肿瘤;B:采用胸12-腰1和腰5-骶1双切口,并行皮内缝合。
患者术后左侧腰腿部疼痛缓解,未出现新发神经功能障碍。手术切口愈合良好。常规病理报告为神经鞘瘤,复查腰椎MRI未见肿瘤残留(图5)。术后腰椎CT VRT重建,显示只磨除部分椎板,其余骨性结构完整(图6)。
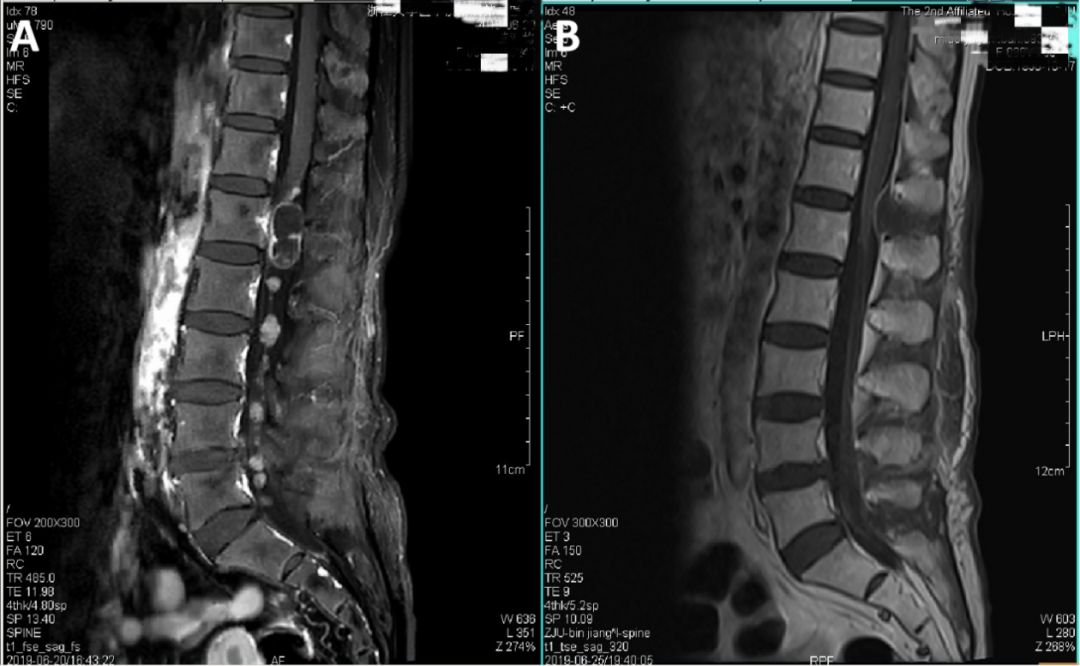
图5.术前术后腰椎增强MRI对比。A:术前MRI(2019-06-20)可见椎管内多发结节状占位。B:术后MRI(2019-06-25)未发现椎管内肿瘤残留。
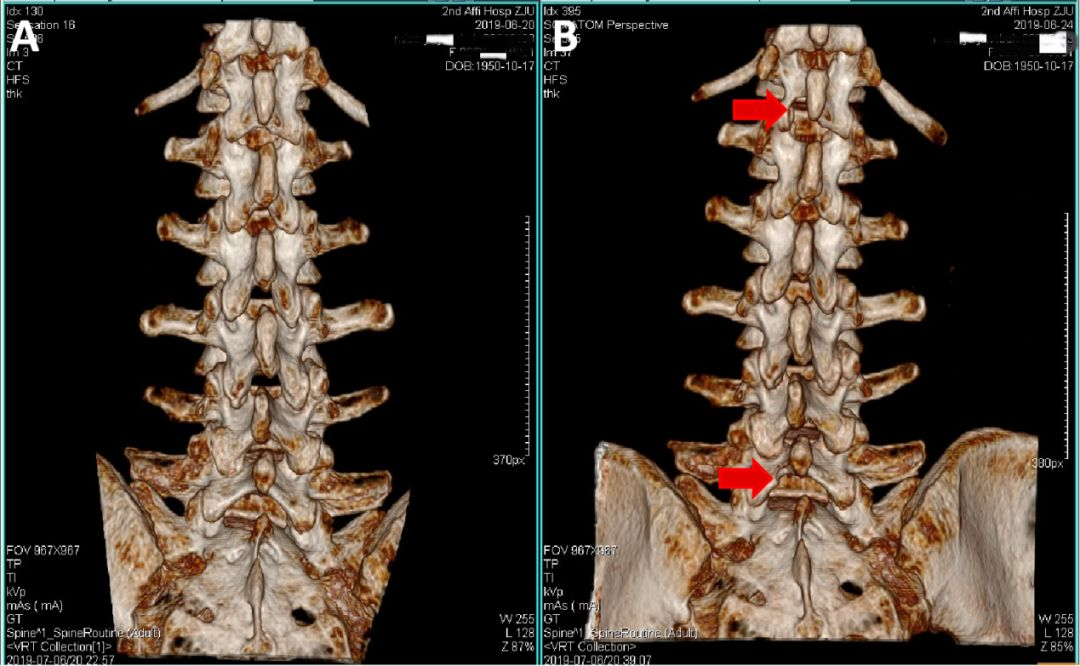
图6. 术前术后腰椎CT VRT重建图对比。A:术前腰椎CT(2019-06-20);B:术后腰椎CT(2019-06-24),红色箭头指示椎板磨除部位。
讨论
神经鞘瘤是椎管内最常见的髓外膜内肿瘤,约占椎管内肿瘤的59%[1,2],但马尾串珠状神经鞘瘤极为罕见,此前仅有两例报道[3,4]。神经鞘瘤是起源于施万细胞的良性肿瘤[1]。马尾串珠状神经鞘瘤为单根神经根上多发神经鞘瘤,其病因尚不明确。其命名源于其形状,“珠”为神经鞘瘤细胞,“线”为载瘤神经根[4]。临床上常以神经根性疼痛为首发症状,常需与腰椎间盘突出相鉴别[3]。因为腰椎椎管内空间较宽,神经根活动度大,马尾串珠状肿瘤可在生长较大时才表现出症状[3],MRI是术前诊断串珠状肿瘤的主要方法。串珠状神经鞘瘤除数目较多,呈“串珠状”外,其影像特征与一般鞘瘤无异,为T1、T2上呈等信号,注射对比剂后病灶增强,若存在囊变则为环形强化[3,4]。FIESTA序列被证实对三叉神经、面神经及视神经的术前解剖可视化评估、手术方案制定和预后预测提供重大帮助[5]。在我们的诊疗过程中,术前薄层FIESTA序列检查有助于判断多颗神经鞘瘤是否为同一神经起源,这对于手术方案的制定至关重要。腰椎CT-VRT重建可评价骨性结构,了解椎板间隙的大小,有助于手术计划骨窗位置及大小(图6所示),以最小骨窗获得最佳显露[6]。
手术切除是治疗椎管内神经鞘瘤的首选方法[1,2,3,7]。在全切肿瘤的基础上尽可能减小创伤、保留神经功能,是微侵袭手术的主要目标。传统手术通常采用椎板切除术或椎板成形术,现多采用半椎板甚至半-半椎板。因串珠状神经鞘瘤属多发肿瘤,往往跨越多个节段,所以一般需打开多个节段的椎管以获得充分暴露,创伤较大,也不利于术后脊柱稳定[2,3]。2017年华西医院的Liao DY et.al[3]报道过极为相似的病例,他们采用了上下分开的两个切口及骨窗,于两端离断肿瘤后将马尾串珠状肿瘤整体拖出,手术有一定的盲区,肿瘤拖出过程中有可能因局部粘连导致神经误伤或不可见部位的出血等风险。近年来,内镜技术因其创伤小,恢复快等优势在微侵袭治疗脊柱脊髓疾病中逐渐有应用报道[8,9]。但此前报道均采用硬质通道内镜,尚无软性内镜应用于脊髓肿瘤手术的报道。我们首次采用胆道软性内镜术中逐一探查肿瘤与神经根的关系,结合术前FIESTA序列扫描,确认所有肿瘤起源于单一神经根且与周围结构无明显粘连,确保了采用双切口手术策略的安全性和有效性,以极小的创伤代价完成了手术。
神经鞘瘤绝大多数全切后预后良好,术后复发大多因为术中残留[1,2,7]。与其他多发神经鞘瘤不同,串珠状神经鞘瘤生长于同一神经根,手术切除造成的影响有限。既往研究及经验表明,髓外膜内的神经鞘瘤多起源感觉支,切除单根载瘤神经不会导致严重的神经功能障碍[1,10]。此后将在门诊对患者进行持续随访。本例术中采取切断载瘤神经根后将其与肿瘤一起拉除,术后患者的症状迅速缓解,未出现明显手术并发症。术后MRI复查确认全切肿瘤,未见残留。
综上所述,马尾串珠状神经鞘瘤极为罕见,“十连珠”为目前为止报道的最多数目肿瘤。我们结合术中胆道软性内镜探查以双切口半-半椎板入路完成手术,相较于以往的手术方式创伤更小,并确保了肿瘤的完全切除及安全性。对于腰椎管内神经鞘瘤,因椎管管腔空间较大,若结合各式新型器械和内镜的应用,可以使手术在确保安全的前提下,越来越趋于微创[1,10]。
参考文献
1. Jinnai T, Koyama T. Clinical characteristics of spinal nerve sheath tumors: analysis of 149 cases. Neurosurgery. 2005 Mar;56(3):510-5.
2. Viereck MJ, Ghobrial GM, Beygi S, Harrop JS. Improved patient quality of life following intradural extramedullary spinal tumor resection. J Neurosurg Spine. 2016 Nov;25(5):640-645.
3. Liao D, Zhang J, Li D, Deng X, Ren Q, Chen H. Distinctive Surgical Strategy for Removal of String of Beadlike Schwannomas of Cauda Equina. World Neurosurg. 2018 Mar;111:207-210.
4. Jun W, Yi-Jun K, Xiang-Sheng Z, Jing W. A long-segment string of bead- like schwannoma of cauda equina: a case report. Turk Neurosurg. 2010 Oct;20(4):540-3.
5. Chávez GD, De Salles AA, Solberg TD, Pedroso A, Espinoza D, Villablanca P. Three-dimensional fast imaging employing steady-state acquisition magnetic resonance imaging for stereotactic radiosurgery of trigeminal neuralgia. Neurosurgery. 2005 Mar;56(3):E628.
6. Zhu Y, Ying G, Chen A, etal. Minimally invasive removal of lumbar intradural extramedullary lesions using the interlaminar approach. Neurosurgical Focus. 2015,39(2):E10
7. Naito K, Yamagata T, Nagahama A, Kawahara S, Ohata K, Takami T. Surgical management of solitary nerve sheath tumors originating around the epiconus or conus medullaris: a retrospective case analysis based on neurological function. Neurosurg Rev. 2018 Jan;41(1):275-283.
8. Ying GY, Yao Y, Shen F, Wu ZY, Chen CM, Zhu YJ. Percutaneous Endoscopic Removal of Cervical Foraminal Schwannoma via Interlaminar Approach: A Case Report. Oper Neurosurg (Hagerstown). 2018 Jan 1;14(1):1-5.
9. Reisch R, Koechlin NO, Marcus HJ. Minimally invasive keyhole approaches in spinal intradural tumor surgery: report of two cases and conceptual considerations. J Neurosurg Sci. 2016 Sep;60(3):392-7.
10. Celli P. Treatment of relevant nerve roots involved in nerve sheath tumors: removal or preservation? Neurosurgery. 2002 Sep;51(3):684-92.
(本文由浙二神外周刊原创,浙江大学医学院附属第二医院神经外科任宇骋博士整理,朱永坚主任医师审校,张建民主任终审)




