
今日与大家分享的是《正海-妙术视界》第一百四十一期,由北京大学深圳医院神经外科副主任陈保东教授带来的:“揭开术中唤醒麻醉的面纱”。神外资讯记者亦对陈保东教授作了专访,探讨脑胶质瘤治疗现状、最新研究进展以及未来发展趋势等问题。欢迎观看、分享。
大咖说:陈保东教授专访
(专访更多详尽内容可阅读本文后半部分)

陈保东 教授,北京大学深圳医院神经外科神经肿瘤学科带头人,神经外科副主任;中国抗癌协会胶质瘤委员会委员,中国抗癌协会神经肿瘤专业委员会委员,广东省抗癌协神经肿瘤委员会常委,深圳市神经外科学会脑肿瘤学组副组长,深圳市脑胶质瘤协作组副组长,《中华实验外科杂志》特约编委,《中华神经创伤杂志电子版》编委,深圳大学、安徽医科大学、汕头大学医学院硕士研究生导师。曾任北京天坛医院深圳脑胶质瘤中心常务副主任,南方脑胶质瘤中心深圳中心副主任,深圳市第二人民医院胶质瘤病区主任。
从事神经外科26年,擅长各种疑难颅脑(脑干、丘脑肿瘤、垂体瘤、听神经瘤、脑膜瘤等)和脊髓肿瘤的显微外科手术;脑血管病(颅内动脉瘤、动静脉畸形、高血压脑出血等疾病)的显微外科治疗;三叉神经痛和面肌痉挛等神经卡压综合征的微血管减压;脊髓空洞以及颅脑外伤、脑积水等常见病、多发病的诊疗。2013年至2014年赴美在华盛顿大学医学院医学中心神经外科师从世界颅底主席从事颅底肿瘤及功能区胶质瘤的博士后临床研究;倡导脑肿瘤全切技术,回国后主持南方脑胶质瘤中心深圳中心工作,参与组建北京天坛医院深圳脑胶质瘤中心、成立了华南地区首个脑胶质瘤病区,出任胶质瘤病区主任,率先在深圳市开展首个脑胶质瘤多学科团队(MDT)诊疗活动,开展了全国首例全程清醒麻醉下脑功能区复发脑胶质瘤全切术,规范了脑胶质瘤综合治疗,使得脑胶质瘤诊疗水平与国际接轨,经治的胶质瘤患者生存期及生存质量明显改善。培养多名硕士研究生,已毕业2名。主持省市课题多项,发表文章三十余篇。
门诊时间:周四全天
特诊:周一下午3:00一5:00
病史简介
患者小唐(化名),突发嘴角抽搐、咬字不清晰、话语不流利。就近到医院检查,诊断出肿瘤位于语言中枢,手术难度较大,术后可能永久失语。
转到北京大学深圳医院神经外科,由陈保东主任主治,他认为可以做到既切掉肿瘤,又保留语言中枢的功能。
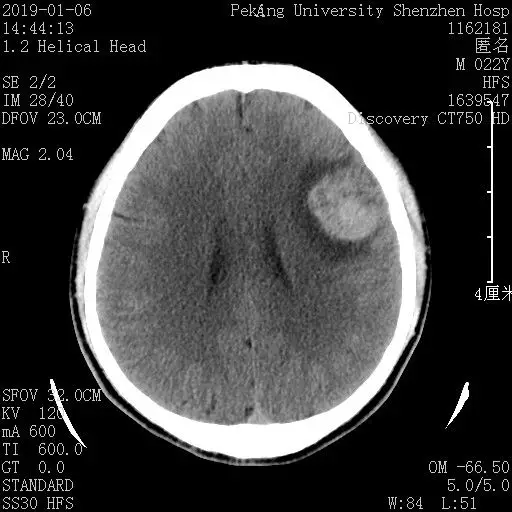
术前CT
诊疗经过
小唐的脑瘤不仅紧贴着语言中枢,可能“侵蚀”语言功能区,造成失语。而且这类肿瘤极易反复出血,就像埋伏在大脑的一颗隐形炸弹,随时可能被引爆(大出血),造成患者偏瘫甚至死亡。
正如陈保东教授的座右铭:精益求精,尽善尽美。在了解小唐的基本情况后,陈保东教授立即联合影像科、麻醉科、电生理监测团队,召开了多学科会诊。据陈保东教授介绍,小唐的脑瘤位置非常刁钻,几乎与管理大脑的语言功能中枢缠在一起,若稍有不慎切到语言功能区,会引起语言障碍,切少了,肿瘤又可能切不干净,复发风险极大。

多学科会诊讨论病情 制定手术方案
“只有在患者清醒的时候,采用电刺激的方法,才能精确地找到运动性语言功能区域,手术也才能绕开这个区域,实现精确切除肿瘤又完整保留语言中枢的目的。”陈保东教授如是说。于是,开颅术中唤醒手术的方案就这样敲定下来。
手术过程
开颅手术当天,小唐躺在手术床上,大脑皮层暴露在医生面前。麻醉医师调整麻醉剂量,随后在医生的轻声呼唤中,小唐睁眼醒了过来。
术中唤醒
“现在感觉还好吗?能听到我讲话吗?哪里不舒服及时告诉我们,好吗?来,现在看看我手里的图片,告诉我你看到了什么?……”确认了小唐的状态后,医生开始与他进行事先演练过的问答环节。

“电刺激到语言中枢时,他是讲不了话的,我们就能通过患者的对答反应来精准定位语言中枢,并成功绕开语言中枢,确定肿瘤边界。而且人的语言功能区分很多模块,(听、说、读、写,每一项都是不同的模块在管理),所以要通过不同类型的问题(包括认各种不同的图形、做算术题等),以此确保术中不会误伤语言中枢的任一模块。”北大深医神经外科杨鸿春医生介绍道。
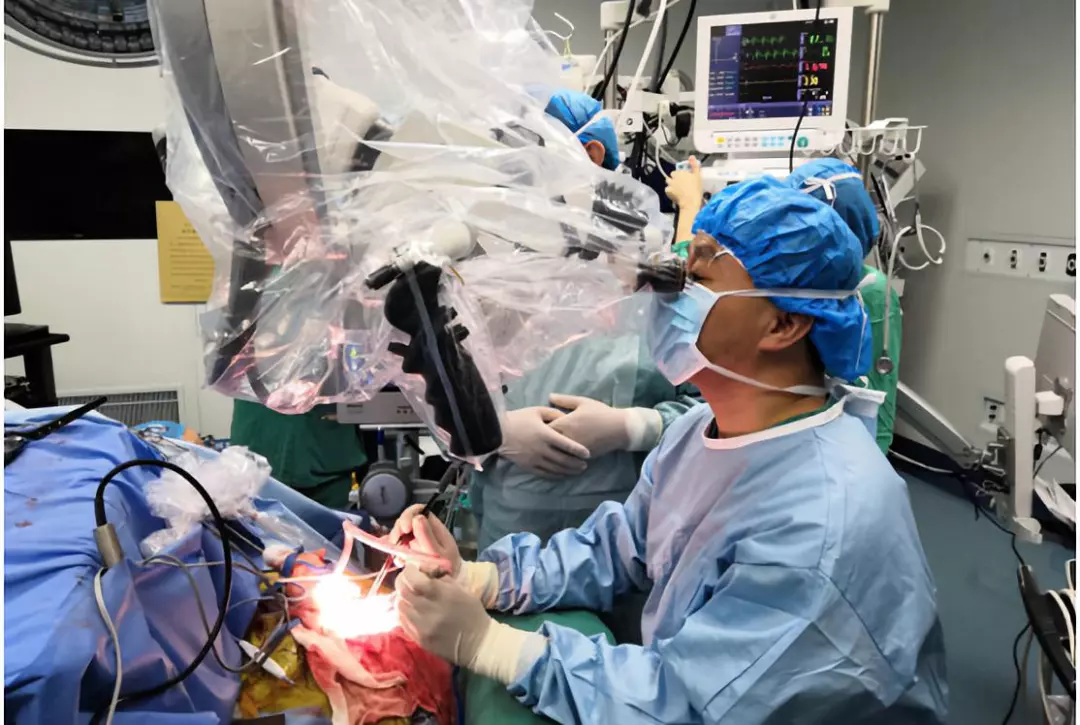
陈保东教授在为小唐进行手术
唤醒问答过程大约持续了1小时,小唐回答时冷静且清晰。医生在准确标记出了语言中枢区后,麻醉医师精准实施唤醒麻醉管理,手术继续进行。最终,在医生团队的通力协作下,顺利避免了颅压升高、脑子膨出、突发癫痫等意外情况,成功绕开语言中枢,完整切除了肿瘤。
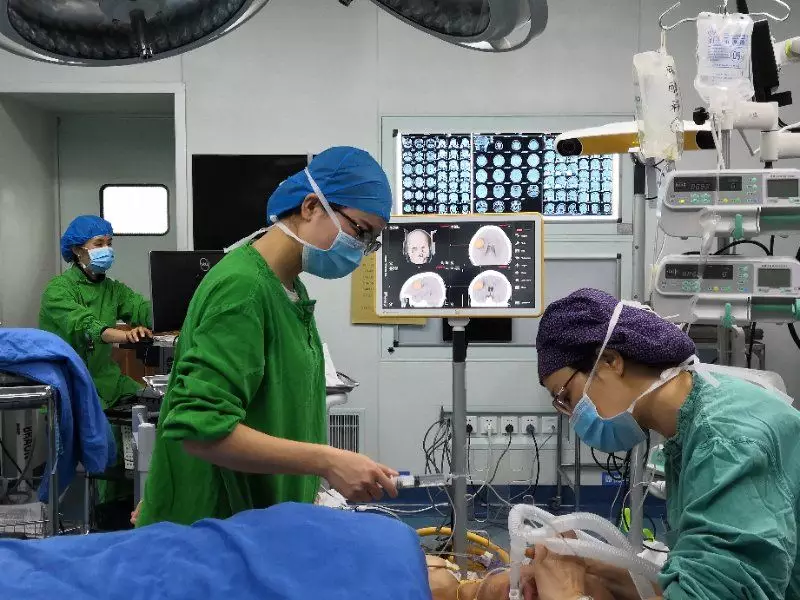
术后3周,小唐在积极的康复锻炼后,语言功能基本恢复至与常人无异。
术后做算术题
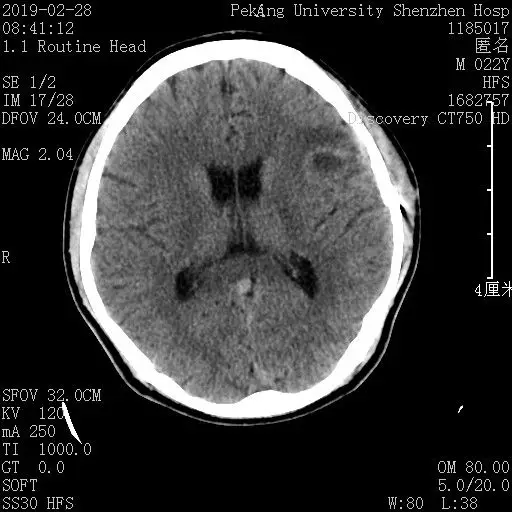
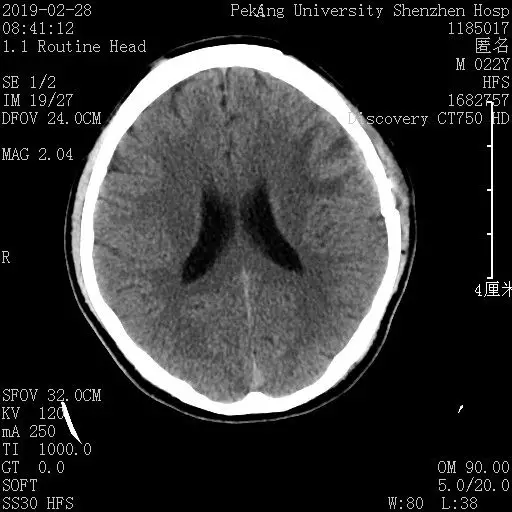
术后CT
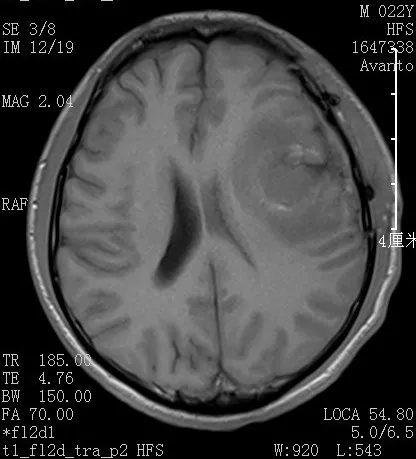
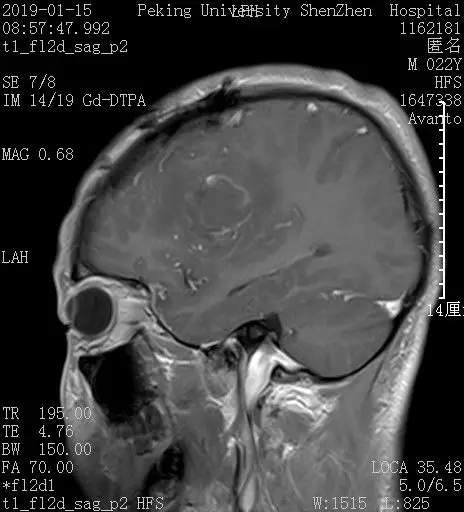
术后MRI


术后 小唐与手术团队部分成员的合影
亮点解析
开颅后将患者从全麻唤醒,电生理监测下给予皮层电刺激,找到语言中枢并标记;导航、术中超声、荧光显影确定肿瘤范围。在保护语言中枢的同时,成功安全切除了肿瘤。这需要术前培训和术中麻醉、术中电生理监测技术高度配合。
术前培训:神经外科医生已经与小唐进行了无数次模拟对谈,所有问题和答案小唐几乎滚瓜烂熟到心里形成了条件反射,足以确保术中顺利对答(在无其他意外情况时)。
术中电生理监测:电刺激量大了,小唐可能会害怕激动,甚至突发癫痫,要知道手术都是在显微镜下完成的,哪怕患者一个细微的动作,在显微镜下都犹如地震,所以电生理监测师在术中唤醒阶段也扮演着至关重要的角色。
术中麻醉:术前,麻醉医师先对小唐进行完善的头皮神经阻滞,唤醒时,麻醉医师同时通过麻醉药物的选择和对剂量的精准调控,使小唐既能在清醒状态下配合医生,又没有呼吸抑制。所以小唐完全感觉不到疼痛,而且术后他对于术中唤醒的这段记忆几乎没有印象,避免了术后的心理创伤。这对麻醉医师在神经外科唤醒麻醉手术的精准把控上,要求均非常高。
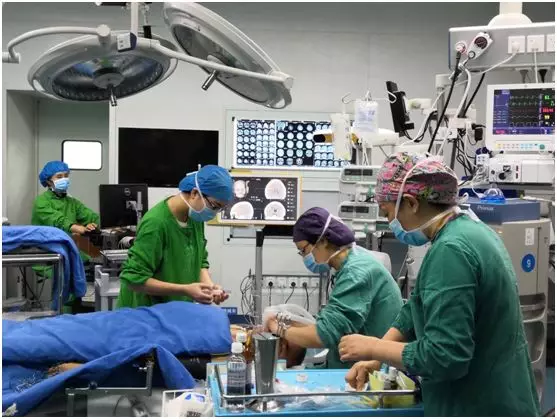
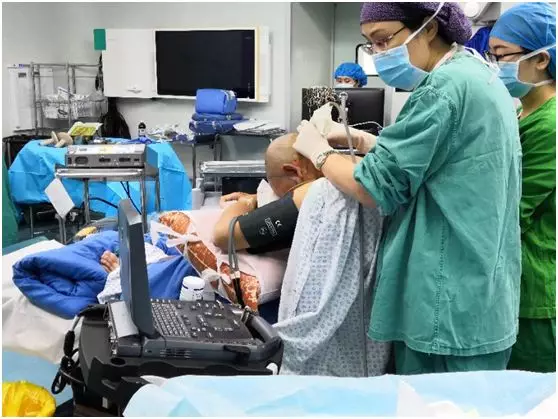
麻醉医师王明玲教授、张燕医生团队聚精会神为小唐进行麻醉
陈保东教授:北大深圳医院脑胶质瘤MDT
整合多学科资源造福胶质瘤病友
![]()

脑胶质瘤(Glioma)是最为常见的原发性颅内恶性肿瘤,我国胶质瘤年发病率为(3~6.4)/10万,5年病死率在全身肿瘤中仅次于胰腺癌和肺癌,位列第三。2019年3月16日,在第三届中国脑胶质瘤学术大会上,北京大学深圳医院神经外科神经肿瘤学科带头人陈保东教授接受了神外资讯记者的采访,请他就脑胶质瘤治疗现状、最新研究进展以及未来发展趋势等问题进行了阐述。
当今社会人们谈“瘤”色变,尤其是脑胶质瘤,它的致残率、致死率极高,对患者、家属及社会危害非常大。脑胶质瘤相对于其他肿瘤有何特殊之处?目前,它的标准治疗方法是什么?
脑胶质瘤相比其他肿瘤具有更高的致死率和致残率,俗称“脑癌”,成为危害人类健康的终极杀手。脑胶质瘤为何破坏性这么强,这与其两大生物学特性密切相关,分别是侵袭性的生长方式和肿瘤细胞的异质性。高级别脑胶质瘤侵袭性的生长方式使得其与正常脑组织间的边界模糊,导致外科手术无法全切肿瘤组织。又因为肿瘤细胞时间、空间的异质性,使得术后的放疗、化疗往往出现抵抗或耐药性,极易发生复发。更因为异质性,使得复发脑胶质瘤的治疗更加棘手,预后不好。
对于脑胶质瘤的治疗,目前还是以手术为主,联合放疗、化疗、靶向、免疫等其他辅助治疗措施。对于低级别脑胶质瘤(LGG),包括功能区脑胶质瘤,我们已经可以通过术中神经导航、唤醒麻醉、电生理监测等技术达到肿瘤手术全切。对于高级别脑胶质瘤(HGG),可以做到功能区最大安全范围切除手术,尽可能保证患者术后生活质量,延长患者生存期。除了外科手术和传统的放疗、化疗(比较成熟的有替莫唑胺TMZ)治疗以外,还可以进行基因检测,结合分子病理诊断,达到精准治疗的目的。
北大深圳医院一例术中唤醒麻醉手术视频
外科手术在脑胶质瘤治疗方案里起到什么样的作用?
外科手术在整个脑胶质瘤治疗中起到非常重要的作用,原因主要有以下三点:首先,手术能最大安全范围内切除肿瘤而不损伤正常神经功能,减少肿瘤负荷并降低颅内压;其次,获取肿瘤病理标本,明确传统病理性质和分子病理;最后,通过手术最大安全范围切除肿瘤可以保证患者术后生存质量,保留神经功能,从而有效延长患者生存期。外科手术在减少肿瘤负荷、降低肿瘤复发率等方面起着不可替代的作用,特别是高级别脑胶质瘤。对于低级别脑胶质瘤,手术甚至可以达到治愈的目的。北京大学深圳医院神经外科有些低级别脑胶质瘤患者经外科手术后可以不用采取放疗和化疗达到痊愈。所以说,外科手术在整个脑胶质瘤治疗方案中起到举足轻重的作用,作为神经外科医师一定要在尽可能保证患者神经功能的前提下达到肿瘤最大范围切除,延长患者生存期的同时保证患者生存质量,使患者有尊严地活着。

针对不同类别的脑胶质瘤患者,放化疗方案会做哪些调整?
脑胶质瘤的治疗不但需要神经外科,对于术后治疗方案的敲定更需要神经内科、病理科、影像科、放疗科、化疗科的全程参与。脑胶质瘤的治疗,尤其是高级别脑胶质瘤,由于它侵袭性的生长方式,实际上周围组织都有不同程度肿瘤细胞的浸润,外科手术只能切除核心的一部分,但对周边侵袭到正常脑组织的肿瘤不可能通过手术完全切除,这时候就体现了放疗和化疗的价值。术后放疗联合替莫唑胺(TMZ)同步或辅助化疗是脑胶质瘤主要治疗手段。术后放化疗方案的调整需要经过多学科综合诊疗团队(MDT)的讨论,对于MGMT启动子甲基化或IDH1突变的脑胶质瘤患者,应用TMZ确实可以延长患者生存期。在北京大学深圳医院有一支很好的MDT团队,我们会定期组织MDT团队对疑难病例和复杂病例进行术前、术后讨论,综合MDT会诊结果指导患者后续治疗方案。我们邀请到了首都医科大学附属北京天坛医院江涛教授、邱晓光教授,中山大学附属肿瘤医院陈忠平教授,等脑胶质瘤领域知名专家,参与了我们MDT的讨论。

您提到贵单位的MDT诊疗团队,MDT诊疗在脑胶质瘤治疗方面有哪些优势?能否结合具体病例谈谈你们的MDT团队是如何进行诊疗的?
迄今为止,胶质瘤大部分发病机制都还不完全清楚,加上血脑屏障,有效的药物治疗非常有限,替莫唑胺的出现为脑胶质瘤治疗提供了新的治疗思路。对于胶质瘤这一类复杂、难治的疾病,传统单学科诊疗模式已不再适用。MDT诊疗模式以患者为中心,让不同学科专家坐在一起各抒己见,为脑胶质瘤患者的治疗献计献策,从源头上避免误诊、漏诊,让患者获得最优化的诊疗方案。
举个例子,对于一位占位病变、癫痫起病的患者,术前容易诊断为低级别脑胶质瘤。如果经过MDT讨论,神经内科就会提出不同的声音——有可能是炎性假瘤。这样患者就只需要药物治疗,而不用开颅手术,减少了不必要的活检手术。所以说,对于神经系统疾病诊治非常需要MDT团队,特别是术前诊断非常重要,以确定是否需要进行手术治疗,给患者最佳的治疗方案。另外,在鉴别胶质瘤术后放疗后假性进展和复发上,MDT可以有效作出鉴别。2018年发布了最新《脑胶质瘤多学科诊治(MDT)中国专家共识》,制定了标准的MDT诊疗流程,北京大学深圳医院神经肿瘤MDT团队严格按照这套流程进行,让患者最大的获益。现在我们医院每个月有超10台的脑胶质瘤手术,MDT诊疗是我院的一大亮点,院领导也非常重视MDT团队建设,整合资源造福深圳胶质瘤病友!
有人说“外科手术在脑胶质瘤治疗方面已经发挥到极致了”,您怎么看待这句话?对规范化治疗脑胶质瘤您有何建议?
目前,人类大脑只有10%~20%被开发,还有很多未知领域。目前,国内的神经外科已经迈入“脑科学研究”,并取得了一些成果。所以,对“外科手术在脑胶质瘤治疗方面已经发挥到极致”这句话我不认同,外科手术远远不止这些,还有很多待摸索的地方。
比如:怎样才能最大安全范围切除功能区肿瘤,研究方向就包括肿瘤复发方式,这些都可以影响手术切除方式和切除程度。功能区胶质瘤多模态导航、唤醒麻醉、术中黄荧光、术中B超等技术的运用,极大提高了手术切除率。对于外科手术切除脑胶质瘤,我认为还有很大的发展空间。当然,外科手术绝对不是解决问题的唯一方式,脑胶质瘤的治疗需要多学科综合治疗。免疫治疗和靶向治疗是未来有希望突破的两种治疗方法,虽然目前在脑肿瘤治疗方面还鲜有好的临床试验,但是我们也在拭目以待。




