

6月份文献编译阅读量top10

恭喜以上10位编译老师,每月阅读量第一名将获得OCIN2018免费参会名额!(若第一名已获OCIN免费名额,则名额往下顺延)

特别感谢张颖影组稿,张永鑫改编以及刘建民教授等专家审稿!
相关回顾
TOP 1

哈尔滨医科大学附属第一医院 张广
取栓时间窗到底几小时?这个指标说了算!
【Ref: Kim BM, et al.J Neurol Neurosurg Psychiatry 2018;0:1–7. doi:10.1136/jnnp-2017-317627 】
机械取栓近期最大进展莫过于治疗时间窗突破了6h的限制,时间窗概念逐渐被组织窗所替代。虽然近期研究明确了如何评估组织窗,但并未告诉我们组织窗的个体差异由何而来,也不清楚它影响预后的机制。近期,来自韩国延世大学Severance医院神经介入科的Kim等人通过对机械取栓病例的回顾性研究,发现了侧支循环对发病–再通时间窗及预后的影响,结果发表在J Neurol Neurosurg Psychiatry杂志上。
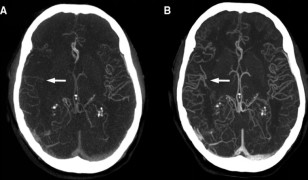
该研究连续纳入了554例通过取栓治疗成功再通的急性前循环大血管闭塞的患者。首先依据CTA显示的侧支循环情况分为良好侧支组与不良侧支组(侧支循环不良定义为大于50%的受累区域没有或仅有极少血管显影),并且根据发病–再通时间分为了三个亚组,在亚组内分别比较了良好侧支与不良侧支循环组的预后差异。良好预后定义为3个月mRS评分0–2分。此外,研究分析了良好侧支与不良侧支组良好预后的可能性随再通时间的变化是否相同。
结果显示,平均发病至再通时间为298min±113min(范围:81–665min),84.5%(468例)病人具有良好侧支循环。分析结果显示年龄、糖尿病病史、卒中病史、NIHSS评分、侧支状态以及发病至再通时间是影响预后的独立因素。良好侧支循环患者获得预后良好的可能性更高(OR值:40.77; 95% CI:10.67–155.78; p<0.001),而发病–再通时间每延误30min,良好预后可能性降低7%左右(OR值:0.93 每延迟30min; 95%CI:0.86–0.99; p=0.037) (图1)。

图1:不同发病再–通时间亚组的3个月mRS分布。任意亚组中,侧支良好患者均具有更好的预后(每个亚组,P<0.001)。
研究同时发现,侧支良好组即使在600min再通仍有约50%的可能性获得良好预后。与侧支良好者相比,侧支不良组患者获得良好预后的可能性下降速度更快,尤其是在再通时间200min时间段内(图2)。在侧支不良患者中,若发病–再通时间超过174min,没有一例能获得良好预后。

图2:不同侧支循环分组中,良好预后可能性随发病–再通时间的变化
作者指出,取栓的时间窗可以通过侧支循环情况来进行评估,侧支循环不良患者的时间窗短,而侧支良好患者的时间窗更长。换句话说,时间窗因侧支循环情况的不同而因人而异。

(感谢张广编译、张永巍副教授审校、刘建民教授终审)
TOP 2

哈尔滨医科大学附属第一医院 吴培
缺血性卒中 plus 脑微出血,怎么抗血小板?
【Ref:Lau K, et al. Stroke. 2018;49:1434-1442.DOI: 10.1161/STROKEAHA.117.020104.】

抗血小板药物可以有效的预防TIA和缺血性卒中患者的早期再发。既往研究认为阿司匹林作为经典的预防缺血性卒中的药物,其对于上述人群的获益大于该药物诱发脑出血的风险。然而,对于一类特殊人群——缺血性卒中伴脑微出血,抗血小板药物治疗应格外慎重。脑微出血是颅内严重的微小血管病变的标志,随着脑微出血病变数量的增多,病人患脑出血和缺血性卒中的风险相应升高;此外,亦有研究报道,当患者合并脑微出血时,服用阿司匹林存在脑出血增加的风险。那么问题来了,对于缺血性卒中伴脑微出血的患者,抗血小板药物能用吗?怎么用?

目前,相关指南并未给出确切推荐,但每个临床一线医生又迫切想知道答案。为此,英国牛津大学Lau医生等回顾性分析了来自牛津血管病研究院(OXVASC)和香港大学李嘉诚医学院两个中心的临床资料,并结合Meta分析结果探索上述人群抗血小板药物的合理应用方式,相关结果发表在Stroke杂志上。
作者收集了自2004年11月至2014年9月来自SXVASC(研究人群主要为白人)和2008年3月至2014年9月来自香港大学(研究人群主要为中国人)患缺血性卒中患者的临床资料。在校正了年龄、性别和血管危险因素的基础上,对脑微出病变的数量进行分层(分为0、1、2-4和≥5四组),分析上述三组与脑出血风险、脑出血发生的时程、脑出血预后、颅外出血和再发缺血性卒中之间的关系。研究发现,与白人相比,脑微出血更常见于中国人(450/1003 vs. 165/1080; P<0.0001)。但是,在7433病人年的随访中,两部分人群包括脑出血、再发缺血性卒中、心梗等在内的临床结局不存在统计学差异。

在对1811例应用抗血小板药物预防卒中的患者中,脑微出血病变的数量与其颅外出血事件不存在相关性(Ptrend=0.87)。但是,五年的随访显示脑微出血病变数量与患者脑出血的风险及再发缺血性卒中风险均呈正相关(Ptrend<0.0001;Ptrend=0.013)。另外,在缺血性卒中发病第一年内,即使是在脑微出血病变数量≥5的患者人群,其发生缺血性卒中和冠心病风险仍大于脑出血和外周出血的风险(11.6% vs. 3.9%)。相反,在发病一年后,患者脑出血的风险与再发缺血性卒中的风险相当(11.2% vs. 12.0%)。此外,值得注意的是,合并脑微出血患者再发缺血性卒中多为非致残性,而合并脑微出血患者的脑出血多为致残性及致命性脑出血。

作者得出结论:对于脑微出血病变数量≥5的新发缺血性卒中患者,无论白人还是中国人,发病首年内应该应用抗血小板药物;而在发病一年后,其脑出血风险大于来自于抗血小板药物的获益。
(感谢吴培编译、张永巍副教授审校、刘建民教授终审)
TOP 3

昆医附一医院 黄鹞
都说分叉部栓塞取栓难,Y型支架就能搞定?
【Ref:Crosa R, et al. J Neurosurg May 19,
2017. doi: 10.3171/2016.12.JNS161233.】
救护车的警铃响起,一名急性缺血卒中患者被匆匆送至蒙特维的亚神经介入中心的急诊。。。
患者,57 岁,男性,突发左侧肢体无力、 面瘫和右侧凝视,既往有高血压和高脂血症病史,NIHSS 评分 12 分,CT 平扫阴性并且 CTA 后提示右侧大脑中动脉闭塞,ASPECT 评分 10 分,但侧枝循环极差,因有静脉溶栓禁忌症,准备直接进行机械取栓。
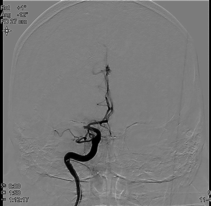
立即上台,第一张造影示:右侧 MCA-M1 近端栓塞(TICI 评分 0)。 这样一根闭塞的血管,这样的代偿,要不要取?Roberto Crosa 医生决定:搞!
6-Fr Chaperon 导引导管到位。。。
第一把:Headaway 27 微导管配合 Traxcess 14 微导丝超选到位,释放 4 ×20 mm Solitaire FR 支架,在注射器从导引导管回抽的配合下回撤支架,虽然一点点血栓被取出来,然而,并没有什么卵用。。。
第二把:再次超选至 M2 上干,再次 Solitaire FR 支架取栓,又是一点点血栓,然额,依然木有什么卵用。。。

第三把: 。。。。。


显然,这是个分叉部的难治性栓塞,发病到现在已经 4 小时 20 分钟了,为了尽快开通血管,Roberto Crosa 医生决定采用“Y 型支架”。咋整滴?听我细细说来。。。

A. 首先,Headaway 27 微导管超选至 M2 上干
B. 然后,一枚 4*20 mm Solitaire FR 支架自 M2 上干释放至 M1
C. 把支架留着,把 Headaway 27 微导管小心翼翼的从 6F Chaperon 导引导管里撤出来。(为嘛撤出来!?! 你要是 6F Chaperon 里能塞进 2 根 Headaway 27 或 Headaway 21,我给你个大写的“牛逼”)
D.再将 Headaway 21 微导管从之前释放的支架网眼通过,置入 M2 下干,释放一枚 4*20 mm Catch SR 支架(Balt)(别问我这是什么支架,反正国内没有!)
E. 透视下持续抽吸并缓慢同时回撤两套系统至指引导管内

结果嘛,哈哈,敢拿出来吹吹牛的,自然是 TICI 3 级再通!

言归正传,术者感言:对于动脉分叉处的难治性栓塞,“Y”型支架取栓技术较传统取栓技术能更有效的重建血管,但因双支架系统对技术要求更高,在新的证据出来之前,建议大家还是要谨慎操作。
投票讨论
下方评论,欢迎来怼!
(感谢黄鹞编译、张永巍副教授审校、刘建民教授终审)
TOP 4

河南省人民医院 周腾飞
老年患者AIS的取栓治疗:真实世界经验
【Ref:Alawieh A, et al. J NeuroIntervent Surg 2018;0:1–9. doi:10.1136/neurintsurg-2018-013787】
近期进行的数项大型临床试验验证了血管内再通治疗颅内大血管闭塞所取得的疗效,然而高龄(≥80岁)通常被作为行再通治疗不良预后的独立危险因素,在多数进行的临床试验中都被当做排除标准。现实之中相当一部分需要进行血管内取栓治疗的患者为高龄患者,因此验证高龄人群能否从血管内再通治疗中获益显得至关重要。来自美国的一项研究回顾性分析对比了高龄(≥80)与非高龄组(<80)组患者行血管内再通治疗的预后差异,对比了高龄组患者行血管内再通治疗与药物保守治疗的差异,同时对影响高龄患者血管内再通治疗预后的相关因素进行分析。
共计560例患者纳入了血管内再通治疗组,血管内治疗方式大多数接受了血栓抽吸再通(direct aspiration first pass technique,ADAPT),去除失访及资料欠完整的患者,老龄组患者(≥80岁)共计108例,高龄患者(60-80岁)组共计227例。两组基线资料相比在老龄组患者中女性比例显著高于高龄患者(68.5% vs 45.8%, P<0.01),且该组ASPECT评分(8.5 vs 7.8, P<0.001)显著高于高龄组,就90天预后相比,老龄组较高龄组有着显著较高的mRS评分(p<0.001),老龄组良好预后比例较高龄组显著较低 (34.3% vs20%, P<0.001)(图1) ,而两组患者住院天数相比不存在差异。多因素分析显示年龄是患者预后较差的独立危险因素(OR=0.42, P=0.015),同时也是患者病死率的独立危险因素(OR=3.56, P<0.001),同时分析显示较低的基线NIHSS评分、术前低mRS以及较少的取栓次数是患者良好预后的独立预测因素,而种族、术前mRS和术前NIHSS是患者死亡率的独立危险因素。

图1 不同年龄组预后差异
同时研究纳入了南卡罗来纳医学院卒中登记中未接受的血管内治疗的大动脉闭塞患者资料。对比老龄患者(≥80)行血管内再通和药物保守治疗的疗效,两组患者中期预后无明显差异(4 (IQR 3) vs 5(IQR 2), P>0.05), 良好预后比例相当(20.5% vs 19.5%,P>0.05),住院天数也未存在差异(9.4 vs 10.5)。但和药物保守治疗组相比,血管内再通治疗组有着显著较高的术后颅内出血率 (40.7%vs 9.3%, P<0.001),两组最终死亡率未见显著差异。两种治疗方式对术前mRS和术后90天mRS的改善也未见差异。(图2)

图2 老龄患者行血管内治疗和药物治疗预后差异
将老龄组根据预后情况进行亚组分析,结果显示预后良好组有着显著较低的基线NIHSS评分、术前较低mRS评分、较长的再通时间、较少的侧支循环及较少的取栓次数,预后良好组颅内出血率较低。预后不良组住院时间显著较长(P<0.05)。而多因素分析结果显示基线严重程度(OR 0.82,95%CI0.72 to 0.94 P<0.001)、术后颅内出血(P<0.001)是90天预后不良的独立危险因素(表1)。
表1 多因素分析老龄组患者不良预后预测

该研究表明现实世界中高龄患者行血管内再通治疗相对低龄患者其预后较差;和药物保守治疗相比,其临床结局类似,且术后出血风险显著增加,这些发现提示在行血管内再通治疗术前筛选患者要注意患者年龄这一影响因素,对老龄患者行再通治疗时,术前神经功能较好、快速血管再通预示着更大可能取得良好预后,操作次数的增加则增加患者不良预后的风险。
(感谢周腾飞编译、上海长海医院张永巍副教授审校、刘建民教授终审)
TOP 5

哈尔滨医科大学附属第一医院 吴培
静脉窦内球囊保护下经动脉入路栓塞硬脑膜动静脉瘘
【Ref: Vollherbst D.F. , et al. AJNR Am J Neuroradiol, May 3, 2018. doi:org/10.3174/ajnr.A5651】
研究背景
硬脑膜动静脉瘘(DAVF)是发生在硬脑膜的异常动静脉分流。其临床表现主要有颅内出血及伴随的神经功能障碍,以及静脉高压导致的一系列潜在临床症状,如头痛、搏动性耳鸣、视力障碍、认知功能下降及癫痫等。介入治疗是目前DAVF治疗的主要手段,可以经动脉途径、静脉途径和动静脉联合途径进行。在手术过程中,球囊辅助技术是常用的方法。置于动脉内,球囊能够降低瘘口血流速度,促进栓塞剂向远端弥散,减少栓塞剂的返流。置于静脉内,能够保护静脉窦及非目标静脉,避免意外栓塞。这对于治疗过程中容易造成意外栓塞的瘘尤为重要,特别是横窦及乙状窦的DAVF,有引流功能的静脉的闭塞可能导致静脉淤血、静脉性梗死甚至脑出血等一系列并发症。静脉球囊保护下经动脉途径栓塞是防止静脉窦及正常表浅静脉意外栓塞的有效方法。然而,截止目前该方法的安全性及有效性尚缺乏足够临床数据支持。德国海德堡大学的Vollherbst等回顾性总结了其中心7年来应用该方法的经验,发表在2018年5月的AJNR杂志上。
研究方法
作者回顾性分析了2011年至2017年单中心前瞻性维护的资料,筛选静脉窦内球囊保护下经动脉入路采用液态栓塞剂治疗的DAVF患者,收集其临床及影像学资料。纳入标准为:受累静脉窦通畅且有引流功能,瘘口位于静脉窦壁上。排除标准为:静脉窦不通畅或无功能(如严重的静脉窦狭窄或闭塞患者);或瘘口位于窦间隔内(能够在选择性闭塞窦间隔同时不影响静脉窦通畅)。具体手术过程如图1所示。
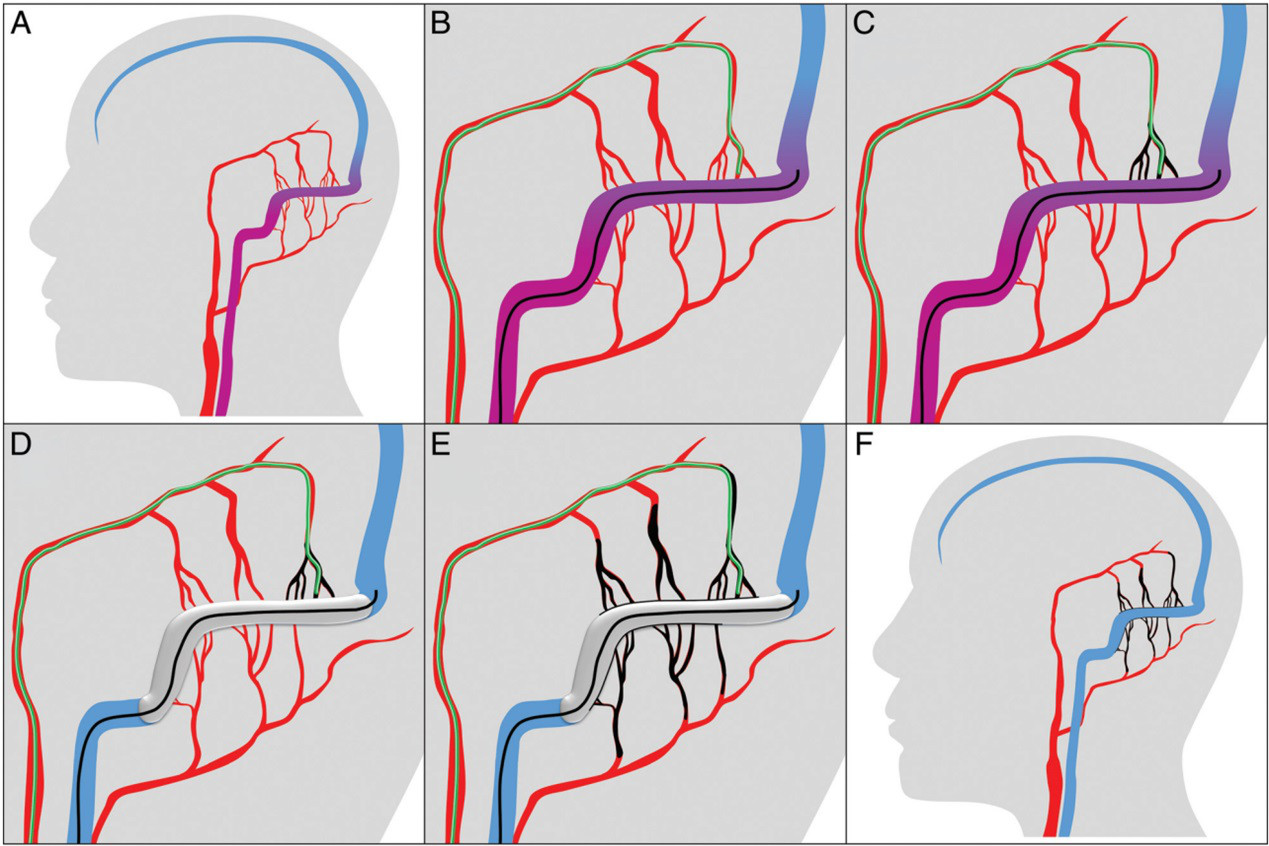
图1 静脉窦内球囊保护下液态栓塞剂经动脉途径栓塞DAVF手术示意图。A,枕动脉及脑膜中动脉供血的CognardⅠ/BordenⅠ级DAVF,瘘口位于横窦及乙状窦。B,全脑血管造影评估后,将球囊导管(黑色)置于受累静脉窦内,同时将微导管(绿色)置入主要的供血动脉内(图中为脑膜中动脉的岩鳞支)。C,首先在球囊充盈和未充盈状态下超选造影,随后在球囊未充盈状态下,注入Onyx(黑色),直至Onyx到达静脉窦。D,之后充盈球囊,保护静脉窦避免意外栓塞,同时促进Onyx向其它供血动脉返流。E,在球囊充盈或泄去状态下持续注射Onyx,直至所有供血动脉被完全闭塞。F.介入治疗后,所有供血动脉被闭塞,静脉窦及皮层静脉(图中未显示)保存完好。
研究结果
共22名患者接受了25次介入治疗(病人基线资料见表1)。所有患者均为症状性DAVF,其中81.8%伴耳鸣,9.1%伴眼部症状,9.1%伴头痛。DAVF位于横窦或乙状窦19例(86.4%)、上矢状窦1例、环窦1例。其DAVF分级分别为: Cognard I (31.8%),Cognard IIa (27.3%),Cognard IIa+b (40.9%;Borden I (59.1%),Borden II(40.9%)。除1名患者二次手术时闭塞了受累静脉窦以外,其余患者静脉窦均保存完好。术后即刻完全闭塞率为63.6%,影像随访显示DAVF完全闭塞率为86.4%。总体手术相关并发症发生率为20%,其中与静脉系统相关的有2例:1例因Labbe静脉近端意外栓塞而出现静脉性小梗死,另1例术中发生颅内小血肿,可能是球囊临时阻断导致颞静脉淤滞所致。短期症状性并发症、永久并发症及死亡率分别为8%、0%、0%。平均18个月随访后,68.2%患者临床症状完全消失,27.3%患者临床症状减轻,4.6%患者症状无缓解。
表1 患者基线资料

表2 患者随访情况
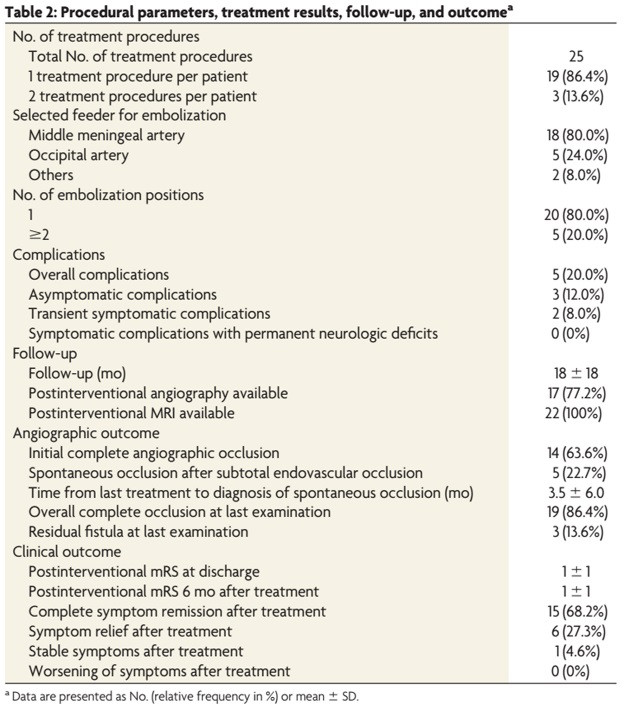
作者认为静脉球囊保护下应用液态栓塞剂经动脉途径栓塞是窦相关DAVF一种安全有效的治疗方式,其能有效提高瘘口闭塞率和患者临床症状缓解率。相较于不应用球囊保护的经动脉栓塞方式,其具有以下优点:第一,其能有效保护静脉窦和皮层引流静脉避免过度栓塞造成的静脉梗死、出血等并发症。第二,由于瘘的供血动脉间存在吻合支,充盈的球囊同时能够促进Onyx胶向其它供血动脉弥散,减少了微导管超选次数,在间接减少微导管超选相关并发症同时缩短了手术操作时间。

图2 典型病例。 A. 右侧颈外动脉造影证实Cognard IIa+b/Borden II级DAVF,瘘口位于横窦及乙状窦,伴多支动脉供血。B.右侧颈内动脉造影提示硬膜支参于供血(黑色箭头)。C.静脉期显示瘘口位于Labbe静脉、颞下静脉及窦的汇合处(黑色箭头)。在栓塞瘘口过程中需留意保持这些结构完整。D.球囊充盈前进行超选造影,微导管位于枕动脉的乳突支(空心箭头显示微导管头端所在位置)。造影可见血液经窦分流(白色箭头),同时部分造影剂流入相邻供血动脉(黑色箭头)。E.透视下显示充盈的球囊。F.球囊充盈后超选造影(空心箭头显示微导管头端所在位置)。由于球囊的临时阻断,在Labbe静脉、颞下静脉与球囊的边缘结合处仅见少量造影剂(白色箭头所示),同时临近的供血动脉被造影剂充盈(黑色箭头所示)。球囊充盈后造影可以预估下一步注射液态栓塞材料的弥散范围。G.栓塞后Onyx铸型情况,显示其弥散到所有的供血动脉内。6个月随访时,颈总动脉造影动脉期(H),及静脉期(I)证实瘘口完全闭塞,同时静脉窦及表浅静脉保留完好。
(感谢吴培编译、李强副教授审校、刘建民教授终审)
TOP 6

河南省人民医院 周腾飞
2017脑卒中研究进展(九):急性脑卒中的影像学检查
【Ref:Bernhardt J, et al. Advances in stroke 2017. Stroke. 2018;49:e174-e199.doi: 10.1161/STROKEAHA.118.021380.】
机械再通是发病6小时以内的前循环大血管闭塞患者的最佳治疗手段,而约20%的患者因为发病时间不明往往被排除在6小时机械再通时间窗之外,即便这类患者很有可能具有可挽救组织。近年来,多模式影像学评估被越来越多的应用在脑梗塞再通治疗中,特别是超过6h时间窗患者的治疗指导,很多研究显示多模式影像学评价下存在目标不匹配患者可从再通治疗中获益。DAWN和DEFUSE-3两项大型试验结果的发布,进一步证实了影像学筛选对脑梗塞患者再通治疗的指导价值。
影像选择标准
目前用来筛选可能从再通治疗中获益的脑梗塞患者的影像学方法多种多样,绝大多数筛选方法的核心为:小面积的梗死灶合并较大面积的灌注异常区域,意味着这类患者存在着错配(target mismatch TMM)即可挽救半暗带组织。而错配缺血半暗带的评估方式缺乏统一的标准,通常较为常用的两个参数是表观扩散系数(ADC)和CT灌注成像(CTP),表观扩散系数是预测核心梗死的较为可靠的方式,而灌注成像则可显示灌注异常的区域。通过与金标准正电子发射扫描PET和Xe增强CT扫描的对比发现,灌注成像中TMax≥6s这一参数能够最精准的显示灌注异常区域。
2004年时 Dávalos 等提出了临床-影像不匹配的概念(即临床神经功能缺损严重而核心梗死体积较小),后来的DAWN试验即是使用这一不匹配理念作为入组标准。而DEFUSE-3中运用的不匹配模式是从DEFUSE-2和CRISP研究基础上发展和演化而来,即使用核心梗死区和灌注异常区域不匹配模式。
表1 DAWN和DEFUSE-3试验纳入标准

发病6小时以内的多模式影像学评估
筛选6小时以内适合行血管内治疗的大血管闭塞性脑梗塞患者,既往试验采用的方式各不相同,共同点主要包括:大血管闭塞、较小的核心梗死灶((ASPECTS score of ≥6)等),两项研究将存在TMM作为入组标准,还有一项研究将侧支循环状况作为入组标准之一。HERMES荟萃分析显示与传统治疗相比,在多模影像指导下行血管内治疗良好预后率增加25%-31%,明显高于使用单纯平扫CT指导的治疗(11%-16%),这表明使用多模影像可能筛选出那些最可能从再通治疗中获益的患者。
先进的影像技术同时可用来排除那些不能获益甚至从再通治疗中受害的患者,然而,影像学也可能排除了一部分仍然可以从再通治疗中获益的患者。未来有必要进行RCT试验去探索这些问题。但越来越多的证据表明,术前CT扫描和血管成像足以指导发病6小时以内的患者进行再通治疗,考虑到多模式影像学对患者治疗时间的延误,因此对发病6小时以内的患者并不推荐过多的多模式影像学检查。
醒后卒中、发病时间未知及超过6小时的影像学评估
DAWN研究结果证实了对于影像学检查与临床症状不匹配的发病6-24小时的ICA/MCA-M1段闭塞患者, 血管内再通治疗组3个月良好临床预后明显优于保守治疗组(49% Vs 13%)。DEFUSE-3试验中使用多模式影像学筛选的发病6-16小时前循环梗塞患者行再通治疗同样取得了优于保守治疗的效果(47% Vs 17%),另外,血管内再通治疗组90天死亡率也远低于对照组 (14% vs26%; P=0.05)。由于纳入的基线评分的差异,DEFUSE-3试验中38%的患者不符合DAWN纳入标准,但仍然从血管内治疗中获益。在这两个试验对照组中使用静脉溶栓的比例较低(13%,9%),获益程度也特别低(分别为13%、17%),这说明大部分患者其可挽救组织在缺乏再灌注的情况下进展成不可逆的核心梗死。需要指出的是很多并不适合DAWN和DEFUSE-3纳入标准的超过6小时时间窗患者可能依然能够从再通治疗中获益,这两个试验纳入的患者梗死核心中位数均<10mL,因此我们推断,那些梗死核心较大的患者也有从再通治疗中获益可能。
结论
1. 对发病6小时以内的脑卒中患者行再通治疗,与单纯CT筛选相比,使用多模影像“错配“指导下的血管内治疗绝对获益可能更多,但并无证据表明6h内的取栓治疗仅适于存在”错配“的患者,对于核心梗死体积较大的患者能否从血管内治疗中获益尚需临床试验进一步验证。
2. 对于发病6-24小时符合DAWN纳入标准或发病6-16小时符合DEFUSE-3纳入标准的前循环大血管闭塞患者,应积极接受血管内再通治疗。
(感谢周腾飞编译、杨鹏飞副教授审校、刘建民教授终审)
TOP 7

上海长海医院 张洪剑
对于卒中康复来说,2017年是回顾和展望的一年。
首先作者回顾了卒中后康复的所有方面:
1. 记忆障碍患者的认知康复锻炼对于短期记忆的改善是有效的,但从长期来看效果不明显;
2. 电路类疗法(CCT)可以改善卒中后的灵活性,即使在卒中后12个月仍有临床意义;
3. 机器辅助的步行训练对不能行走的亚急性卒中患者是最有利的;
4. 反复的任务训练是有效的,无论任务多少、干预类型以及卒中后的时间;
5. 体育锻炼对卒中后认知的改善有积极影响,即使在卒中的慢性期,也有一定的疗效。
然而,上述研究的总体质量较差,需要进行更多的研究来提高研究结果的质量。
其次探索性研究为卒中的康复带来了很多新的视角:
1. 通过给予卒中后的SD大鼠不同的运动强度,表明适度锻炼增强认知能力;
2. 脑源性神经营养因子基因型中Met等位基因的数量和皮质脊髓束(CST)功能的完整性是卒中后3个月上肢运动恢复情况的独立预测因子;
3. 脂肪酸结合蛋白4(FABP4)的聚集是卒中后3个月不良预后的新型预测因子;
CST成像在预测卒中后功能恢复也有一定的作用:CST破坏程度与不同残余运动功能之间具有相关性;健侧CST局部弥散的均一性与急性脑卒中的临床评估相匹配,是脑白质改变的一个辅助标记,可以准确预测皮质下梗死后12周内上肢损伤修复情况;CST功能的恢复与上肢运动功能相匹配,相反CST功能没有恢复的患者上肢功能亦没有恢复,其原因可能是CST功能受到了更大的损伤;而卒中后3个月下肢功能的恢复与CST功能的恢复不匹配;预测潜在恢复算法(PREP算法)可以预测80%患者的主要临床结局,提高康复效率,缩短住院天数。
临床研究仍在阐明功能预后的模式中发挥作用:来自日本的Itaya等设计的一种新的评分模型预测出院后回家的敏感性为88%,特异性为68.7%;来自意大利的Scrutinio等开发了一种预测模型,以帮助临床医生进行决策和计划康复护理;MasIaac将用于ADL评价的Barthel指数从10项浓缩到了3项;来自中国台湾的学者将Fugl-Myyle、Fugl Meyer及Barthel指数三大评分方法的79项评估内容浓缩到了29项,显著缩短了卒中功能评估的时间;Kapoor等认为mRS评分不能充分评价所有卒中患者的预后,尤其是对于有认知损害但功能恢复良好的患者,三分之一的患者在卒中后2至3年有不同程度的抑郁。
药物试验仍有不同的结果。在卒中后72小时内静脉输注单克隆抗体GSK249320的IIb期临床试验显示步态速度与安慰剂相比没有改善。然而,持续疲劳的卒中患者每天服用莫达非尼200毫克可减少疲劳并改善生活质量。
科技在卒中康复中起着重要作用。Fitbit One 通过定位非瘫踝关节,可精确测量卒中患者住院康复物理治疗期间的步态。由大脑-计算机接口驱动的动力外骨骼,利用来自未受影响的皮质半球的神经活动,可以提高运动评分。
最后,NIH成立的卒中康复研究中心网络组—NIH StrokeNET和卒中康复研究国际圆桌会议组这两个团体正致力于提倡进行高质量卒中康复研究。
(感谢张洪剑编译、上海长海医院张永巍副教授审校、刘建民教授终审)
TOP 8

【Ref:Bernhardt J, et al. Advances in stroke 2017. Stroke. 2018;49:e174-e199.doi: 10.1161/STROKEAHA.118.021380.】
2017年颅内动脉瘤的治疗依然是充满挑战的。一项大宗病例研究,涵盖了510例未处理的破裂动脉瘤,其结果强化了对破裂动脉瘤治疗可改善临床预后的观点,该研究中,从发病至死亡的中位生存时间为20天,全组患者一年的病死率为65%。
而对于未破裂动脉瘤,是否予以治疗的争论从未终止,寻找有助于临床决策的因素至关重要。未破裂动脉瘤形态不规则与更高的破裂风险相关,存在多发动脉瘤的患者,不规则的动脉瘤形态有助于确定责任动脉瘤。根据另一项研究,对29例动脉瘤破裂前及破裂后进行血管影像分析,动脉瘤在破裂后所观察到的形态学变化是动脉瘤持续增长逐渐变得不规则和破裂本身影响共同作用的结果。因此,动脉瘤破裂后形态学特征不能代表破裂前,也不应用于动脉瘤破裂风险的评估。动脉瘤壁强化是一项重要的、可用于检测出具有高破裂风险的不稳定未破裂动脉瘤的生物学标记物。
对于未破裂(也包括破裂的)动脉瘤患者,积极管理影响动脉瘤生长破裂的相关危险因素非常重要,其中最为重要的两项分别为吸烟和高血压。近期两项研究提示,吸烟频度和烟龄与动脉瘤破裂有显著的相关性,近期酗酒及频度也与动脉瘤破裂显著相关,戒酒可降低动脉瘤破裂风险,而戒烟无此作用。
在颅内动脉瘤的介入技术方面,使用水凝胶弹簧圈是否获益仍有争议。对于大型复发动脉瘤,使用水凝胶弹簧圈与铂金圈相比无更多获益。而设计为RCT的GREAT研究显示水凝胶圈可以减少动脉瘤介入治疗的不良事件, Gel-the-Neck登记研究证实了使用水凝胶弹簧圈可以获益。血流导向装置的使用是介入治疗复杂颅内动脉瘤的重要进展,PUFS试验的5年结果显示,Pipeline的使用使颈内动脉巨大动脉瘤的治愈率提高到95.2%。瘤内扰流装置是治疗宽颈分叉部动脉瘤的另一项新进展,近期3项关于此技术的临床研究及1年随访结果确定了该技术的安全性及有效性。
今年最震撼的讯息是DAWN研究的阳性结果。纳入起病6-24小时的急性前循环大动脉闭塞患者,满足临床症状和梗死体积不匹配的条件后,随即分为血管内取栓治疗组及非取栓组,该研究使用的是Trevo取栓器。在入组第206位患者后,由于组间显著的阳性差异而提早终止研究。取栓组90天良好功能预后比例为49%,对照组为13%。并且症状性出血率及死亡率在组间无显著差异。该试验是一项里程碑式的研究,不仅扩大了血管内治疗的时间窗,并且对卒中中心的组织运作具有重大意义。
ESCAPE试验纳入发病12小时内的患者,其中超过目前公认时间窗后随机分组的患者共有59位,其结果也在近期发布。这59位患者的结果较时间窗内患者的结果无任何异质性。此外,有趣的是该研究良好预后率几乎与DAWN研究不相上下(48.5%vs49%)。ESCAPE的纳入和排除标准更加宽泛并且更具可操作性,包括任意年龄、更简单的影像标准ASPECTS>5、大血管闭塞以及CTA上适中-良好的侧枝代偿。ASTER试验比较了抽吸和支架取栓的疗效,主要观察预后为血管再通分级,两者结果接近(85.4%vs83.1%),并且两组间临床预后及不良事件无显著差异。
由于血管内取栓治疗自2015年起已成为急性缺血性卒中的标准化治疗,将符合指征的患者送至有血管内再通能力的医院是治疗成功的关键。基于发病时间至治疗时间的条件概率模型,以及关于阿替普酶和血管内再通治的良好结局概率疗随时间推移而衰减,可以用于预测哪种转运方式对大血管闭塞卒中患者更为优选。患者与不同医疗机构(具备或不具备血管内再通治疗能力)的空间距离、机构间转运时间、每个医院的院内诊治时间均对决策产生影响。然而,由于特定的客观条件对决策具有很大的影响,关于院前转运的研究结果可能无法推广到具有不同地理情况或系统水平受限的管辖范围。西班牙巴塞罗那正在进行中的RACECAT试验同样针对大血管闭塞卒中患者的转运策略问题,其经验数据可以与建模策略相结合,并且有助于那些随机对照不可行的区域进行最佳转运策略的预测。
(感谢张颖影编译、上海长海医院赵瑞副教授审校、刘建民教授终审)
TOP 9

天津医科大学 禄山呐
又一个颅内动脉瘤破裂相关因素,你猜都猜不到!
【Ref: Can A, et al. Stroke. 2018 May 29. pii:STROKEAHA.118.020963.doi:10.1161/STROKEAHA.118.020963.】
最近有研究显示,低血钙和低血镁与脑出血患者的出血程度密切相关,原因可能是钙和镁都参与血小板功能和凝血级联反应,低钙血症和低镁血症会导致凝血受损。此外,也有研究表明,低镁血症与动脉瘤蛛网膜下腔出血(aSAH)的严重程度以及相关并发症(如迟发性脑缺血)的发生有关。美国哈佛医学院布莱根妇女医院神经外科的Anil Can等人通过一项大型病例对照研究,验证入院时白蛋白校正的血清总钙和镁水平与颅内动脉瘤破裂风险的相关性,结果发表在2018年5月的《Stroke》上。
研究人员对1990年至2016年期间在布莱根妇女医院和麻省总医院确诊的4701例患者(包括1201例前瞻性患者)的病历进行了回顾和分析。收集1275名患者在诊断后一天内的血清钙、镁和白蛋白数值。研究对象被分为动脉瘤破裂的病例组和未破裂动脉瘤的对照组。研究采用了单变量和多变量logistic回归分析以确定血清白蛋白校正后的血清总钙和镁水平与动脉瘤破裂之间的关联。
结果显示,纳入的1275例(含1704枚动脉瘤)患者中,900枚(70.6%)动脉瘤破裂。低钙血症患者(白蛋白校正后)中动脉瘤破裂的频率较正常钙水平的患者更高,并且镁水平也更低。在多变量分析中,白蛋白校正后的钙(优势比=0.33; 95%置信区间:0.27-0.40)和镁(优势比=0.40; 95%置信区间:0.28-0.55)离子与颅内动脉瘤破裂呈显著负相关(表1)。
表1 颅内动脉瘤破裂与血清指标的单变量、多变量logistic回归分析结果
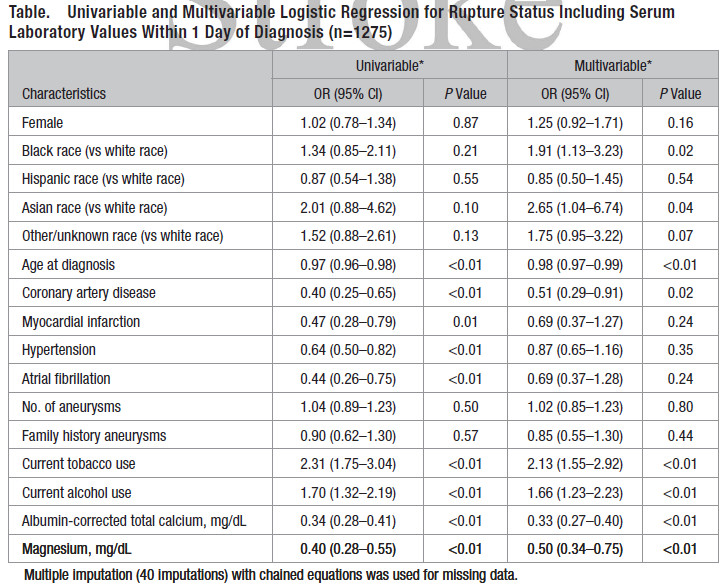
作者认为,在这项大型病例对照研究中,低钙血症和低镁血症与动脉瘤破裂显著相关。低钙血症和低镁血症导致的凝血功能受损可能解释这种关联。
(感谢禄山呐编译、赵开军副教授审校、刘建民教授终审)
TOP 10

哈尔滨医科大学附属第一医院 张彤宇
采用定量DSA脑血流循环时间预测颈动脉支架成形术后的高灌注现象
【Ref: Yamauchi K, et al. J Neurointerv Surg. 2018 Jun;10(6):576-579. doi: 10.1136/neurintsurg-2017-013259. Epub 2017 Sep 2.】
研究背景
颈动脉狭窄支架成形术后的并发症主要包括脑栓塞、血管夹层和高灌注综合征(hyperperfusion syndrome,HPS)。HPS和其相关的颅内出血的发生率分别为1.1%和0.7%。当HPS形成并导致颅内出血时,会导致患者死亡和致残。
在本研究中,日本岐阜大学医学系研究科Keita Yamauchi教授和他的同事们通过应用定量的彩色数字减影血管造影技术(DSA),评估围手术期脑血流循环时间(cerebral circulation time,CCT)和手术前后CCT的变化,以便研究颈动脉狭窄支架成形术后CCT对颅内高灌注的预测作用。
研究方法
作者回顾性分析了2014年2月至2016年8月期间在他们医院因颈动脉狭窄接受颈动脉支架或颈动脉血管成形术治疗的33例患者的临床和放射学资料。入组标准:患者符合北美症状性颈动脉内膜切除试验(NASCET,狭窄程度超过80%)和症状性狭窄超过60%且无易损斑块者。如果患者存在严重的脑血流(CBF)损害,颈动脉支架成形术将采用分期治疗。围手术准备:所有患者术前给予双重抗血小板药物至少2周、手术期间肝素抗凝、术中使用近端(Mo.Ma)或远端(Guard Wire PS)保护装置下完成颈动脉支架成形术。术后,阿加曲班抗凝48小时、双联抗血小板药物应用至少1个月后改为单个抗血小板药物维持。脑血流循环时间的测定:使用德国的后处理软件iflow获得定量的DSA图像,动脉期位置选于颈内动脉岩骨段,静脉期位置选于静脉窦(从上矢状窦至横窦乙状窦);脑血流循环时间(CCT)定义为动脉期达峰时间与静脉期达峰时间的差值,手术前后CCT的差值即为ΔCCT。术后,高灌注现象(HPP)通过定量的123I-IMP SPECT观察双侧大脑中动脉脑血流量的不同来诊断。若脑血流量(CBF)相对于对侧(正常半球的CBF)增加>100%时,即诊断为过度灌注。
研究结果
在33例患者中,4例(12%)患者通过123I-IMP SPECT检测出高灌注,高灌注及其未出现高灌注患者的特征见表1。而这4例患者相对于未发生高灌注的29例患者平均术前CCT有所延长(13.0±6.1 vs 7.2±1.3 s; p<0.001),术后CCT相差不大(7.1±1.6 s vs 6.7±1.3 s; p=0.70, 图1A)。此外,高灌注患者的ΔCCT值相对于非高灌注患者的ΔCCT也有显著提升(5.9±5.7 s vs 0.5±1.3 s; p<0.01,图1B)。
表1. 高灌注和非高灌注患者的特征
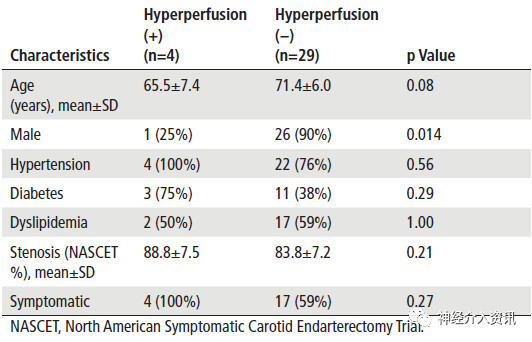
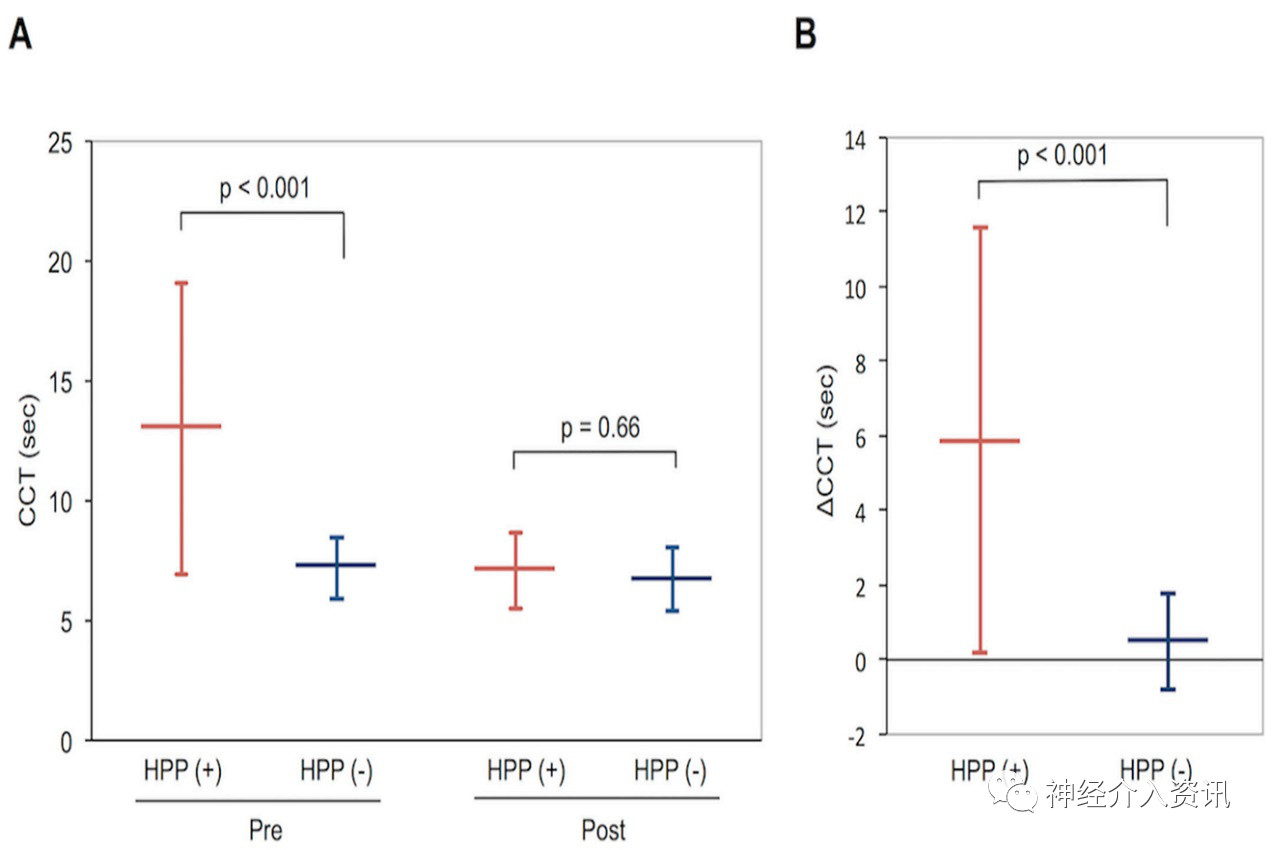
图1. 高灌注和非高灌注患者围手术期脑血流循环时间CCT(A)及围手术期CCT的改变ΔCCT(B)
图2展示了HPP患者术前延长的CCT情况,详见下图

图2. 过度灌注患者存在脑血流循环时间(CCT)变化的典型案例(A)右侧颈内动脉起始段狭窄造影 (B)彩色数字减影血管造影显示术前动静脉兴趣位置(红色箭头:动脉;蓝色箭头:静脉) (C)动静脉兴趣位置的时间密度曲线显示术前脑血流循环时间为8.8 s (D)支架成形术后造影 (E)彩色数字减影血管造影显示术后动静脉兴趣位置 (F)动静脉兴趣位置的时间密度曲线显示术后脑血流循环时间为5.1 s (G)123I-IMP单光子发射计算机断层成像术(SPECT)显示支架术后右侧脑半球高灌注 (H)支架6日后高灌注明显改善。
通过患者术前CCT及ΔCCT的特征曲线分析(图3),术前最佳的参考CCT(8.0 s)可以预测高灌注,其敏感性为100%,特异性为69%;ΔCCT(3.2 s)也可以预测高灌注,敏感性和特异性分别达到75%和100%。

图3. (A)术前脑血流循环时间CCT(A)以及围手术期CCT的变化ΔCCT(B)预测高灌注的特征曲线。
该研究显示,术前CCT的延长和围手术期CCT更为明显的变化与颈动脉狭窄支架成形术后高灌注的出现相关。围手术期评估CCT对于预测HPP是有效的。
(感谢张彤宇编译、赵开军副教授审校、刘建民教授终审)
相关回顾





