
今天为大家分享的是《贝朗时间》第三十九期,由中华医学会神经外科学分会副主任委员、南方医科大学南方医院神经外科主任漆松涛教授带来的:内镜下经鼻手术治疗颅咽管瘤的完美目标,欢迎阅读、分享!
内镜下经鼻手术治疗颅咽管瘤的完美目标

漆松涛,教授,博士生导师,南方医科大学南方医院神经外科主任,南方医院神经外科研究所所长,国务院特殊津贴获得者。中华医学会神经外科学分会副主任委员、广东省医学会神经外科学分会主任委员、中国计算机辅助外科协会副主任委员、中国神经科学学会基础与临床分会副主任委员、中国医师协会脑胶质瘤专业委员会常委。
中华神经外科杂志、中国微侵袭神经外科杂志、中国临床神经外科杂志、Neurosurgery中文版等杂志的编委、常务编委及副主编。在人民卫生出版社出版专著7部,其中四部为主编。发表SCI论文60篇,中文360余篇,参与或主持行业技术专家共识10余份,获得省部(军队)一、二、三等奖共12项。培养硕士、博士180余名。其主编的《Frontier neurosurgery:Craniopharyngioma——Classification and surgical treatment》2017年12月在美国出版,受到国际同行的关注和高度评价。有深厚的神经外科基础和丰富的临床经验,尤其在颅底中线困难部位的外科治疗领域是我国重要和有国际发言权的专家。
长期致力于膜性神经外科理念的建立和实践。在国际、国内建立和提出了以起源为核心,结合周边膜性结构对生长方式的影响的Q、S、T外科分型,已成为国际公认的颅咽管瘤分型。所领导的南方医院神经外科在松果体区的肿瘤、胶质瘤和下丘脑内分泌生理功能及神经再生等重要领域均有多项重要的贡献。南方医院神经外科从优秀的研究型临床学科正在向脑研究型临床学科转变,是国内最重要的神经外科临床、科研、教学中心。
患儿,女,6岁,因进行性肥胖1年,间断性头晕5个月,尿量增多3个月入院。
神经系统查体:神志嗜睡,精神差,发育身高较同龄儿童低,体形肥胖,BMI 36。余无明显阳性体征。
泌乳素中度增高,皮质醇、生长激素、甲状腺激素等多轴激素水平低下。
入院后行术前检查,CT及核磁共振显示:鞍区囊实性巨大占位,伴大量钙化,肿瘤起源于结节漏斗部,上方堵塞室间孔引起梗阻性脑积水,后方占据脚间窝,后下方突入上斜坡,考虑为T型(结节漏斗型)颅咽管瘤。
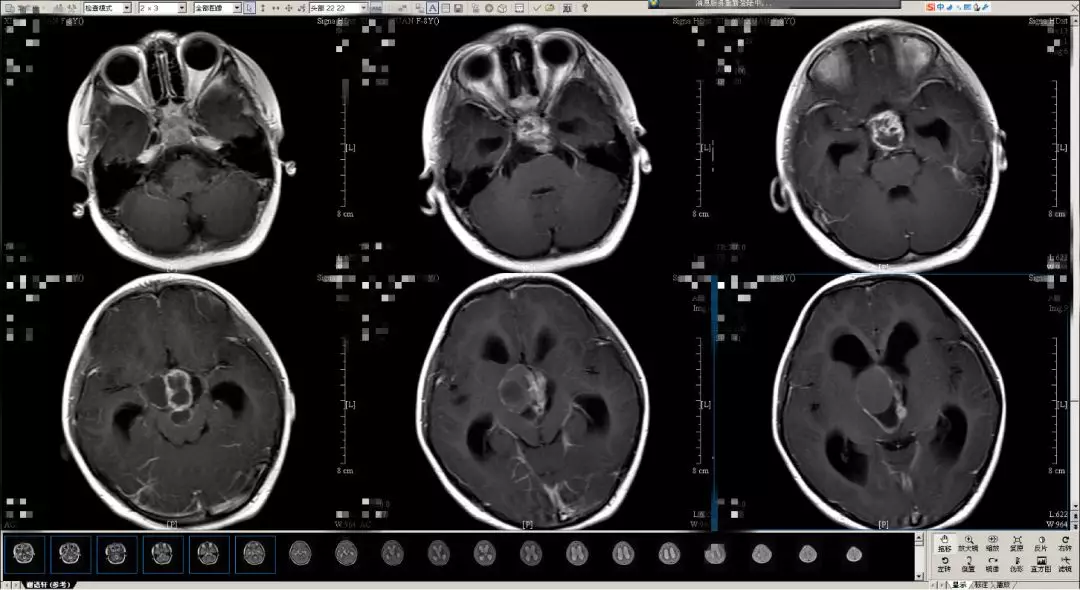


1. 巨大T型颅咽管瘤
2. 全垂体功能低下
3. 梗阻性脑积水
1. 颅咽管瘤必须以全切除为首要治疗目标才有可能达到治愈;
2. 积极全切除须建立在保护周边正常神经血管结构的基础上;
3. 本例颅咽管瘤肿瘤巨大,仍需根据起源部位及膜性概念理论分离肿瘤,最后达到完整整块全切除,重要神经血管结构保护完好,达到完美治疗的目标;
4. 本例病例选择内镜下经鼻经鞍结节入路。
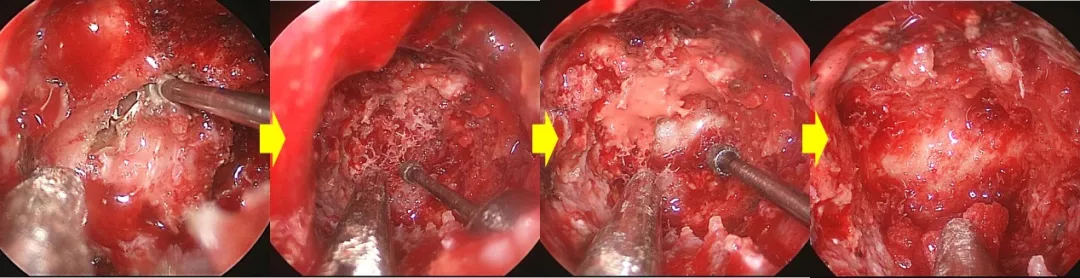
1. 无导航下磨除甲介型蝶窦,依次暴露腹侧颅底骨质及硬膜
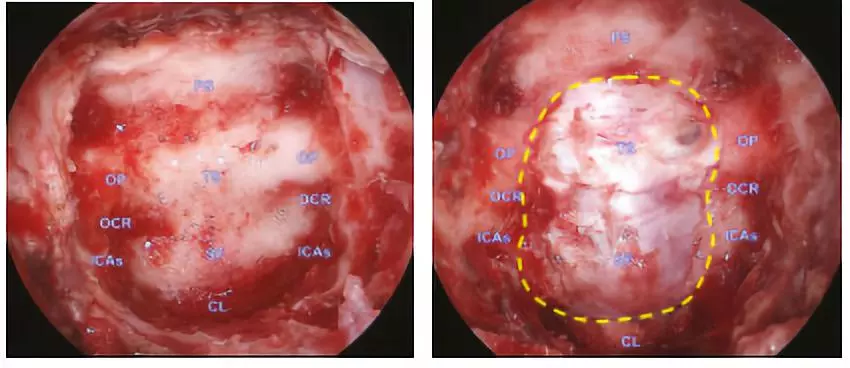
PS:蝶骨平台;TS:鞍结节;SF:鞍底;CL:斜坡;OP:视神经管;OCR:颈动脉视神经隐窝;ICAs:颈动脉海绵窦段
2. 切除肿瘤过程
内镜下经鼻手术治疗颅咽管瘤的完美目标
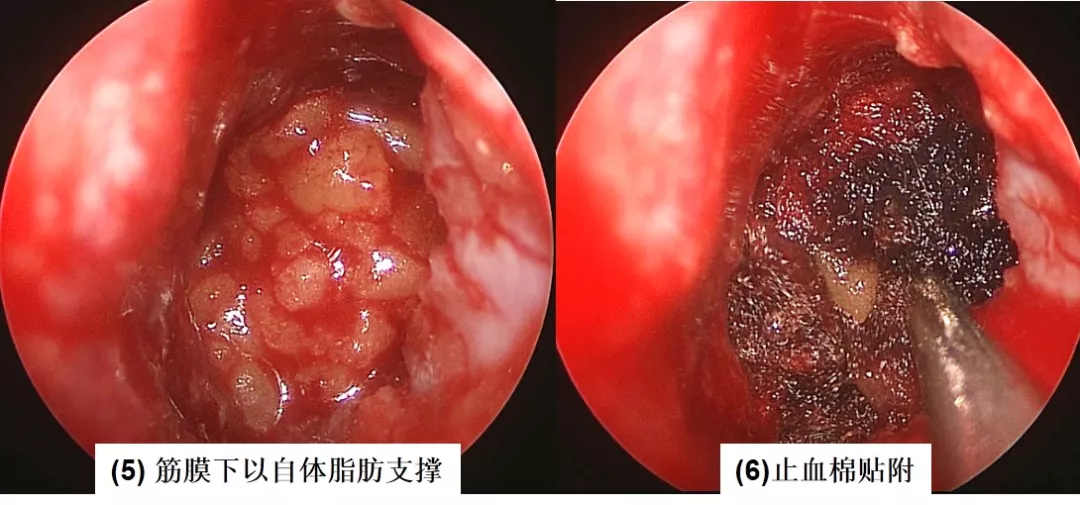
3. 颅底重建



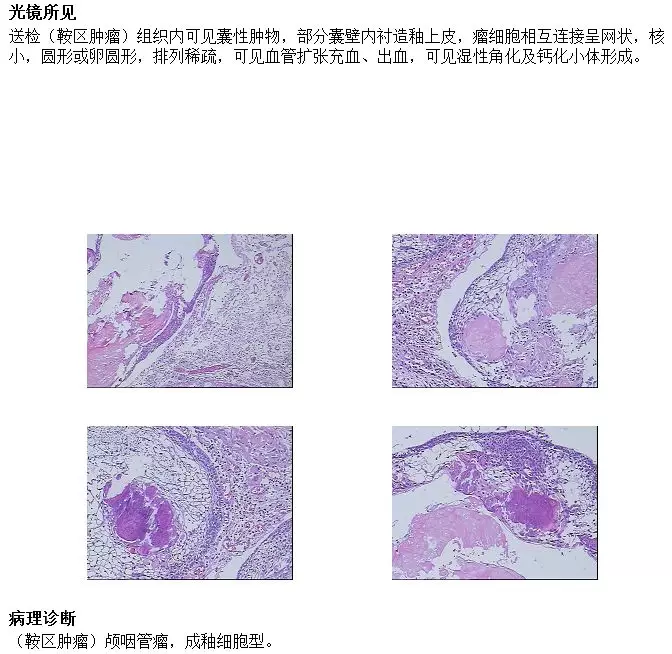
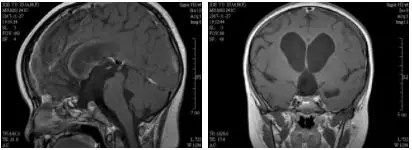
术后早期磁共振显示肿瘤全切除
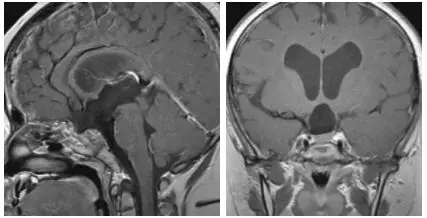
术后2年磁共振显示未见肿瘤复发
术后患儿恢复良好,未行腰大池引流,无颅内感染及脑脊液鼻漏,有中度尿崩,无其他下丘脑反应,仍存在全垂体功能低下,出院后予长期激素替代治疗。
颅咽管瘤由德国病理学家Zenker教授于1857年发现,由Cushing教授冠名并沿用至今,是由外胚叶形成的Rathke囊残余的上皮细胞分化或者鳞状上皮细胞化生而来的一种常见的良性肿瘤。这类肿瘤占儿童颅内肿瘤的6-9%,占儿童鞍区和鞍上区肿瘤约54%,复发率高、生存质量低下,成为唯一被冠以恶性结果的良性肿瘤。手术全切除为目前唯一可能治愈的手段。
南方医院神经外科在科室带头人漆松涛教授的带领下,1998年开展内镜手术,2000年引进专用内镜,设立专门的神经内镜亚专业组,为国内最早开展神经内镜手术的单位之一。2012年更细分为5个内镜亚专业组,开展垂体瘤、颅咽管瘤、颅底脑膜瘤、脊索瘤、脑积水、颅内囊肿、脑室内病变、脊柱脊髓病变、颅内血肿等各类疾病的手术。2000年即开展包括颅咽管瘤在内的鞍区病变内镜手术,目前已行颅咽管瘤经鼻手术100余例。
以往用于指导治疗的颅咽管瘤分型均存在较大缺陷,而错误的分型错误的治疗策略和错误的手术入路,为此,漆松涛教授在国际上率先提出基于肿瘤起源及膜性概念的颅咽管瘤QST分型(图1),将肿瘤分为Q型(鞍膈下型)、S型(蛛网膜下腔型)和T型(结节漏斗型),对于颅咽管瘤的手术策略和入路选择具有重要价值。

图1. 颅咽管瘤QST分型示意图
不同类型颅咽管瘤手术入路的选择:
1. 鞍膈下型(Q型)颅咽管瘤:
起源于垂体窝内腺垂体与神经垂体之间的中间叶,早期易出现垂体功能低下。肿瘤向上生长将鞍膈顶起,肿瘤上界与鞍上结构间通常存在鞍膈和鞍上蛛网膜两层膜性结构,手术界面清晰,较易分离。在鞍内部分,由于垂体囊膜的存在,神经垂体易于完整保留,而腺垂体可部分保留。经鼻入路可首先显露并在直视下分离肿瘤起源点,这样有利于全切除肿瘤并最大程度保留残存垂体,而肿瘤鞍上部分通常与周边结构界面清晰,经鼻手术亦可从容分离。经颅手术亦可成功切除大部分Q型肿瘤,但对于处理鞍内肿瘤存在盲区,有可能造成肿瘤残留或残存垂体被过度切除。因此,基于肿瘤的起源特点,对于多数Q型肿瘤,经鼻入路优于经颅入路。
2. 蛛网膜下腔型(S型)颅咽管瘤:
起源于垂体柄中下段即袖套外段。因此,肿瘤与垂体柄中下段之间没有明显的界面,分离存在困难;而肿瘤其他面与周边结构之间存在垂体柄蛛网膜袖套界面,较易分离。经鼻入路主要优势在于避免对视路及脑组织的牵拉,但当肿瘤上界不高,且视交叉前间隙较大时,该优势并不明显,但术后脑脊液漏的风险则远高于经颅手术,其唯一好处在于可先期显露并在直视下分离肿瘤的垂体柄起源部位。另外,对于多腔池生长的肿瘤,经鼻手术操作空间有限。经颅入路手术创伤相对较大,但如选择翼点或眉弓锁孔入路并使用内镜辅助,对视路及脑组织的牵拉同样不大,且可避免术后颅底重建及减少脑脊液漏的风险。对于大型尤其是广泛多腔池生长的S型颅咽管瘤来说,经颅手术优于经鼻手术。
3. 结节漏斗型(T型)颅咽管瘤:
起源于垂体柄顶端结节漏斗部。因此,肿瘤主体位于结节漏斗部的软膜与三脑室底神经组织之间,没有明显的界面,垂体柄蛛网膜袖套覆盖于肿瘤表面。为手术难度最大的一种类型。因肿瘤上极较高,可达室间孔水平,经颅入路需切开终板及三脑室底方能切除肿瘤,同时还可能需离断前交通动脉以增加两侧暴露,因此该入路对视路、三脑室底的骚扰较大。经鼻入路主要利用视交叉后间隙切除肿瘤,同时可早期暴露并直视下分离肿瘤起源部位,并抵近观察分离肿瘤与三脑室底,理论上更有利于保留三脑室底。但在实际应用中,由于手术自由度的限制,经鼻手术对于较为菲薄的三脑室底保留率要低于经颅手术。因此从总体上来说,对于部分T型肿瘤,经鼻手术要优于经颅手术。
颅咽管瘤内镜经鼻手术要点:
1. 充分暴露鼻窦和腹侧颅底骨质,根据需求开放颅底硬膜。
2. 在切除肿瘤过程中,尽可能保留膜性结构(鞍膈、基底蛛网膜)的完整,这样有利于保护周边重要神经血管结构,且降低颅底重建的难度。
3. 遵循由外而内的切除顺序(硬膜外→硬膜下→蛛网膜内),以减少血液进入蛛网膜下腔并保护鞍上神经血管结构。
4. 术中先分离肿瘤起源点,再分离周边。
5. 手术以全切除肿瘤为首要治疗目标。
6. 尽可能循肿瘤边界分离并整块切除,以利于全切除肿瘤、保留正常结构。
7. 由于不同病变起源特点相异及垂体囊膜结构的存在,在巨大肿瘤中仍可能存在正常垂体及垂体柄,应予以仔细辨识并保留,最大限度的保留内分泌功能。
8. 采用可靠的颅底重建技术,减少术后脑脊液漏的发生。
选择经鼻入路时需要注意的问题:
1. 手术必须以全切除肿瘤为首要治疗目标,微创≠姑息手术切除。
2. 经鼻入路不适用于向两侧生长>4cm、视交叉后间隙过窄、广泛多腔池生长、完全包裹重要血管、接受过放疗或鞍上复发型肿瘤。
3. 对重要神经血管结构(如视神经、下丘脑-垂体轴)的微创 > 对非重要结构(如切口、疤痕、非功能区脑组织等)的微创。
4. 微创≠为追求微创而导致的手术操作强度/难度明显增大、手术时间明显延长。
总之,深刻认识肿瘤的起源和膜性解剖概念(QST分型)对于制定手术策略,保证安全有效的全切除肿瘤、保留重要结构具有重要意义。经鼻入路在颅咽管瘤的治疗中具有特殊应用价值,术者须兼备丰富的显微神经外科和鼻内镜手术经验。手术入路的选择必须充分权衡经颅和经鼻手术对于特定病例的优缺点,根据病变起源特点和生长方式合理地选择手术适应证。




