病史简介
患者男,
54岁,
因“偶然发现颅内占位性病变1天”,收住入院。
患者一天前因感冒不适伴头晕去当地医院就诊,无头痛、恶心呕吐等症状,也无肢体抽搐等。当地头颅CT检查发现“左额巨大肿瘤”(图1),转至浙江大学医学院附属第二医院。
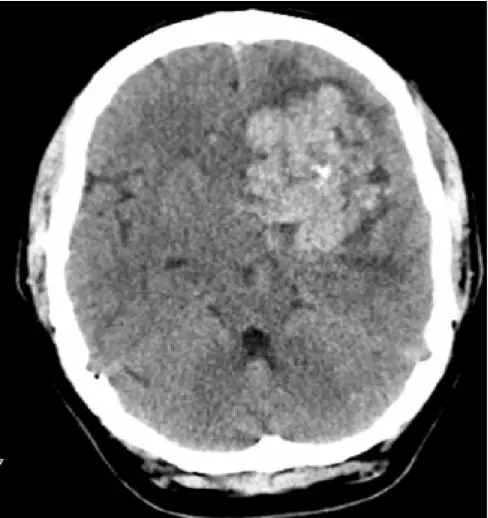
图1. 头颅CT示病灶呈团块不均匀高密度,内见钙化灶,周围轻度水肿带。
入院查体:神清,精神可,一般情况良好,神经系统检查未见明显异常。
进一步MRI及MRA检查。MRI显示病灶大小约60×43×49mm,T1WI 上中间以低信号为主,周边及中间见多发结节状高信号,T2WI上中间以高信号为主,周边可见结节状高、低信号影,肿块边缘可见环状低信号带,增强后肿块中间可见轻度强化,周边可见脑组织水肿信号,两侧侧脑室及左侧外侧裂池明显受压,中线结构局部右偏明显。MRA示左侧额颞叶肿块,病灶局部与左侧大脑中动脉水平段紧贴,呈推压改变。双侧大脑前动脉交通后段共干,可见受压移位,左侧大脑前动脉优势。右侧大脑中动脉及双侧大脑后动脉主干及主要分支走行自然,未见明显异常扩张或狭窄。综合诊断,考虑为“海绵状血管瘤”(图2,3)。
图2. MRI检查,病灶大小约60×43×49mm,T1WI 上中间以低信号为主,周边及中间见多发结节状高信号,T2WI上中间以高信号为主,周边可见结节状高、低信号影,肿块边缘可见环状低信号带,增强后肿块中间可见轻度强化,周边可见脑组织水肿信号,两侧侧脑室及左侧外侧裂池明显受压,中线结构局部右偏明显。考虑海绵状血管瘤。
图3. MRA示左侧额颞叶肿块,病灶局部与左侧大脑中动脉水平段紧贴,呈推压改变。双侧大脑前动脉交通后段共干,可见受压移位,左侧大脑前动脉优势。右侧大脑中动脉及双侧大脑后动脉主干及主要分支走行自然,未见明显异常扩张或狭窄。
诊疗经过
结合病史及影像学表现并经科室讨论,诊断考虑“左额叶海绵状血管瘤”,建议手术切除。经术前准备后在全麻下行“开颅左额叶肿瘤切除术”。采用左侧额颞入路,额中回皮层造瘘,切开皮层约1cm深度即可见黑紫色囊状肿物。肿瘤与脑组织界限尚清,表面呈桑椹状,内有陈旧血栓及钙化(图4)。取少量肿瘤组织送冰冻,冰冻报告提示为血管瘤。在CUSA辅助下先在瘤内将肿瘤组织分块切除,待肿瘤体积缩小后,再沿肿瘤边界细致分离并烧灼处理肿瘤血供。囊壁破溃后可见内有铁锈色液及机化血肿。显微镜下予以全切肿瘤。
图4. 额中回皮层造瘘,术中可见多个紫黑色囊状肿物。
术后患者神志清,无神经功能障碍。复查MRI示肿瘤全切(图5)。术后八天伤口愈合良好,出院。
图5. 术后MRI复查,显示肿瘤全切。
病理结果显示为典型的海绵状血管瘤(图6)。
图6.术后常规病理示:(左额)海绵状血管瘤。
讨论
海绵状血管瘤约占所有颅内血管畸形的5-13%,而颅内巨大海绵状血管瘤(Giant CavernousMalformation,GCM)极其少见。不同于颅内巨大动脉瘤,目前对于巨大海绵状血管瘤还没有精确的定义。Lawton 等(2004)将直径超过6cm的海绵状血管瘤定义为GCM[1],并广为大家接受,在他的病例报道和文献回顾中,描述了一例直径13cm的GCM。目前普遍的观点是病灶内进行性出血和血栓形成,在此基础上的新生血管形成和组织机化是CM体积不断增大的原因[2,8]。
临床表现
CM患者通常位于20-40岁之间,但大多数GCM发生在儿童中,最年轻的一个是3.5个月大的患儿[3]。在大多数CM中,男性和女性的总体患病率是相同的,但在GCMs中,似乎存在女性优势[4]。家族性CMs占CMs患者的20%至50%[5],目前没有家族性GCMs的报道[4]。
CM的常见症状是癫痫发作,局灶性神经功能缺失和出血。 GCM更容易出现癫痫和进行性神经功能障碍。Sukhdeep等[2]在回顾了16例GCMs研究中,11例呈现癫痫发作,5例有占位效应,症状包括偏瘫、同侧偏盲、行为改变合并记忆障碍、两个孩子表现为头颅增大。CM的出血率在成人中为8%至37%,儿童中为36%至78%。但是,真正发生在GCM中的出血比较少见[4,6]。
Sansone等人在1980报道过一例72岁死于乳腺癌转移的女性患者,尸检发现其在鞍区的哑铃状巨大的海绵状血管瘤,但该例CM的大小略小于6cm,不符合我们对于GCM的定义[7]。故我们在此报道的大于6cm的无症状GCM尚属首例。
影像学表现
MRI成像是目前诊断CM最敏感、最具特异性的方法。MRI图像的特征包括T2加权像上CM周围的含铁血黄素低信号环,中央部分具有爆米花或蜂窝状外观,并可以被强化。
GCM的神经影像学诊断上具有挑战性,因为它们较为罕见。GCM的影像学表现可能从完全囊性病变到类似肿瘤的强化表现和占位效应(图7)。
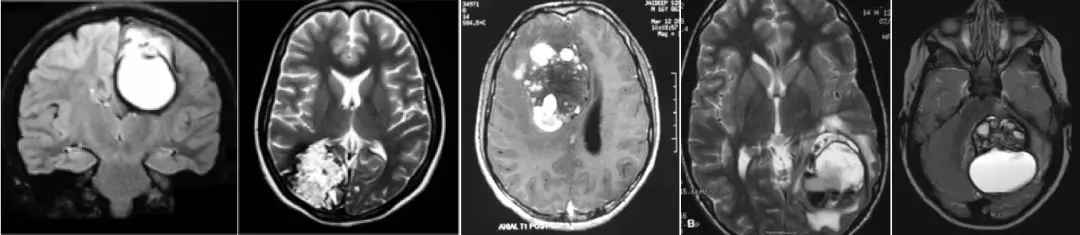
图7. 不同类型GCM的影像学表现
病灶信号混杂不均,呈“桑葚”样,伴有囊变,边界清,增强后实质部分强化可有可无。肿瘤病变可能与GCMs的表现非常相似,尤其是出血性转移瘤、黑色素瘤和一些胶质瘤,如少突胶质细胞瘤和毛细胞型星形细胞瘤伴钙化或出血,有时可误诊为巨大畸胎瘤(8)。明显出血的GCM在MR上可表现为T1、T2上信号不一的“多囊性血泡”[9]。GCM在CT上一般呈现高密度影,可伴有瘤周水肿,可见“爆米花”样结节状钙化。
治疗
手术完全切除CM或GCM被认为是治疗的金标准。目前CM手术切除的指征包括:反复出血、顽固性癫痫和进行性神经功能障碍,除非肿瘤位于存在高手术风险的部位[6,10]。尽管GCM的体积巨大,但手术较为安全且术中一般不会有明显大量出血,文献报道其手术全切后的预后良好。全切后可得到长期治愈,术后几乎完全恢复已有的神经功能缺陷[2,8]。
结论
巨大海绵状血管瘤(GCM)是一种独特类型的血管畸形,它们常孤立发生在幕上,在儿童和年轻人中更常见,女性占优。临床症状主要表现为肿瘤占位效应和癫痫发作,出血性表现较为罕见。出血性GCM在影像学上可有典型的瘤周囊泡形成。手术切除是可行的,一经确诊,应尽早实施,可以得到长期完全治愈。本例颅内巨大海绵状血管瘤为中年男性,病灶为偶然发现,没有明显临床症状表现,尚属首次报道。
参考文献
【1】Lawton MT, Vates GE, Quinones-Hinojosa A, et al. Giant infiltrativecavernous malformation: Clinical presentation, intervention, and geneticanalysis: Case report. Neurosurgery 55: 979-980, 2004
【2】Sukhdeep JHAWAR, Trimurti NADKARNI, Atul GOEL. Giant CerebralCavernous Hemangiomas: A Report of Two Cases and Review of the Literature. TurkNeurosurgery 22(2): 226-232, 2012
【3】Kim DS, Park YG, Choi JU, et al. An analysis of the naturalhistory of cavernous malformations. SurgNeurol 48: 9-18, 1997
【4】.Van Lindert EJ, Tan TC, Grotenhuis JA, et al. Giant
【5】cavernoushemangiomas: report of three cases. Neurosurg Rev 30: 83-92, 2007
【6】Mottolese C, Hermier M, Stan H, et al. Central nervous systemcavernomas in the pediatric age group. Neurosurg Rev 24: 55-73, 2001
【7】Son DW, Lee SW, Choi CH.Giant cavernous malformation: a case report and review ofthe literature. J Korean Neurosurg Soc 43(4): 198-200, 2008
【8】Sansone ME, Liwnicz BH, Mandybur TI. Giant pituitary cavernoushemangioma. Case report. Neurosurg 53: 124-126, 1980
【9】郭强,吴杰,金鑫,等. 脑内巨大海绵状血管瘤[J]. 临床神经外科杂志, 8(5): 258-260, 2011
【10】Villaseñor-Ledezma J, Budke M, Alvarez-Salgado JA, etal. Pediatric cerebellar giant cavernous malformation: case report and reviewof literature. Childs Nerv Syst 33(12): 2187-2191, 2017
【11】Robinson JR, Awad IA, Little JR. Natural history of the cavernousangioma. J Neurosurg 75(5):709–714, 1991
(本文由浙二神外周刊原创,浙江大学医学院附属第二医院神经外科胡俊文研究生整理,王真副主任医师审校,张建民主任终审)
往期回顾
浙二神外周刊(一百五十期)佳作赏析|柳夫义医师获中国医师协会“神外手术视频展播秀”新锐组最佳人气奖
浙二神外周刊(一百五十)--左侧额颞岛叶弥漫性胶质瘤一例(2018华东胶质瘤MDT病例四)
浙二神外周刊(一百四十九)--节细胞胶质瘤一例(2018华东胶质瘤MDT病例三)
浙二神外周刊(一百四十八)--上皮样胶质母细胞瘤一例(2018华东胶质瘤MDT病例二)
浙二神外周刊(一百四十七)--历经三年浙沪接力诊疗的疑难复杂病例一例
浙二神外周刊(一百四十六)--多技术应用切除优势半球岛叶胶质瘤一例
浙二神外周刊(一百四十四)--佳作赏析丨洪远主任获2018全国青年医师”齐柏林杯“神经内镜手术视频大赛特等奖
浙二神外周刊(一百四十三)--研究进展 | 脑胶质瘤MRI浸润征象与预后
浙二神外周刊(一百四十二)--“2018西湖神经外科论坛”成功召开
浙二神外周刊(一百四十)--颅内多发粘液性动脉瘤一例
浙二神外周刊(一百三十九)--创伤性脑膜中动脉假性动脉瘤一例
浙二神外周刊(一百三十八)--侧脑室三角区肿瘤术后孤立颞角综合征一例
浙二神外周刊(一百三十七)--以出血为首发症状的多形性黄色星形细胞瘤一例
浙二神外周刊(一百三十六)--垂体ACTH细胞增生性库欣病一例
浙二神外周刊(一百三十四)--腰髓动静脉畸形出血导致颅内蛛网膜下腔出血一例
浙二神外周刊(一百三十三)--疑似鞍区海绵状血管瘤一例
浙二神外周刊(一百三十一)--以腰椎播散灶为首发症状的颅内室管膜瘤一例
浙二神外周刊(一百三十)--亚裔学生的美国神经外科医师成长之路(来自UCLA华裔学生的经历分享)
浙二神外周刊(一百二十九)--开颅术后继发硬脑膜动静脉瘘一例
浙二神外周刊(一百二十八)--sternberg管未闭脑膜脑膨出致脑脊液鼻漏一例
浙二神外周刊(一百二十七)--中药皂角刺致颅内脊索瘤术后残余肿瘤萎陷?
浙二神外周刊(一百二十六)--利用复合手术室多学科合作处理头部刀刺伤一例
浙二神外周刊(一百二十五)--经静脉入路栓塞深部脑动静脉畸形一例
浙二神外周刊(一百二十四)--颅咽管瘤术后并发尾状核、壳核脱髓鞘1例
浙二神外周刊(一百二十三)--库欣病合并全身多发占位性病变一例
浙二神外周刊(一百二十二)--经皮脊柱内镜手术切除腰椎巨大滑膜囊肿一例
浙二神外周刊(一百二十一)--孤立性室管膜下巨细胞星形细胞瘤一例
浙二神外周刊(一百二十)--伴有ALK融合基因的颅内转移性肺神经内分泌癌一例
浙二神外周刊(一百一十九)--静脉入路栓塞舌下神经管区硬脑膜动静脉瘘一例
浙二神外周刊(一百一十八)--儿童中央区病灶致顽固性癫痫外科手术一例
浙二神外周刊(一百一十七)--丙戊酸钠相关高血氨脑病一例
浙二神外周刊(一百一十六)--儿童眶尖-海绵窦-颞下窝病变一例
浙二神外周刊(一百一十四)--高血压性脑干出血治疗--浙二的观点
浙二神外周刊(一百一十三)--“复合高压锅技术”治疗横窦区硬脑膜动静脉瘘一例
浙二神外周刊(一百一一十二)--应用新型动脉瘤内栓塞装置(WEB)栓塞前交通未破裂动脉瘤一例
浙二神外周刊(一百一十一)--儿童四脑室室管膜瘤术后并发胃瘫综合征一例
浙二神外周刊(一百零八)--新发现AIP基因突变位点的家族性单纯性GH瘤家系一例
浙二神外周刊(一百零七)--自发性低颅压致双侧硬膜下血肿一例
浙二神外周刊(一百零六)--张建民教授牵头国家重点研发计划:“基于脑机接口的脑血管病主动康复技术研究及应用”正式启动
浙二神外周刊(一百零五)--颅骨板障表皮样囊肿合并慢性硬膜外血肿一例
浙二神外周刊(一百零四)--内镜辅助显微手术半椎板入路切除儿童颈髓腹侧肠源性囊肿一例
浙二神外周刊(一百零三)--颅骨缺损修补术后并发急性脑肿胀一例
浙二神外周刊(一百零一)--胶质瘤的病理特征与位置分布的关系
浙二神外周刊(九十九)--垂体生长激素腺瘤卒中伴发脑梗塞一例
浙二神外周刊(九十六)--桥小脑角脑膜瘤伽马刀后并发PICA血栓性动脉瘤一例
浙二神外周刊(九十四)--颅内表皮样囊肿自发破裂伴血清CA-199显著升高一例
浙二神外周刊(九十二)--鞍上毛细胞黏液样星形细胞瘤伴自发性出血一例
浙二神外周刊(九十一)--2017西湖神经外科论坛成功召开!
浙二神外周刊(九十)--以尿崩症为首发表现的Erdheim-Chester病一例并文献复习
浙二神外周刊(三十七)--垂体瘤伴发鞍结...
浙二神外周刊(三十六)--脑膜血管瘤病...





