
今天为大家分享的是《贝朗时间》第十一期,由南京大学医学院附属鼓楼医院神经外科主任杭春华教授带来的:天幕硬膜动静脉瘘的显微手术,欢迎阅读、分享!
左侧岩尖天幕硬膜动静脉瘘切除术

杭春华
杭春华,南京大学医学院附属鼓楼医院神经外科主任,主任医师,教授,博士生导师,博士后指导教师。中华医学会神经外科分会脑血管病学组委员、中国卒中学会脑血管外科专业委员会委员、中国研究型医院学会介入神经病学专业委员会委员、中国医药教育协会神经外科专业委员会常委、江苏省卒中学会常务理事、江苏省卒中学会神经外科专业委员会副主任委员、南京市神经外科专业委员会副主任委员。
《中国脑血管病杂志》等多家杂志编委,参编专著7部。承担国家自然科学基金和江苏省自然科学基金等课题10余项,发表学术论文100余篇,其中SCI论文50余篇,获省部级科技进步一等奖1项、二等奖3项。曾在美国、法国和澳大利亚进修学习,系王忠诚中国神经外科医师学术成就奖获得者、江苏省医学重点人才和江苏省“333人才工程”领军人才。从事神经外科临床工作近30年,对颅内动脉瘤、烟雾病、脑血管畸形、颈动脉狭窄与闭塞( 血管重建)、颅内肿瘤(胶质瘤、垂体瘤、脑干肿瘤、颅底肿瘤等)、颅脑创伤、椎管内肿瘤等有丰富的临床经验。
南京大学医学院附属鼓楼医院神经外科为江苏省临床医学重点专科、江苏省"科教强卫"重点学科、江苏省脑血管疾病诊疗中心、南京市临床医学重点专科,硕士、博士学位授予学科和博士后流动站设点单位,全国首批神经外科专科医师培训基地。目前科室展开床位185张,下辖脑血管病、神经肿瘤、功能神经外科、神经内镜、脊髓脊柱及神经创伤重症等6个亚专业,其中脑血管病单元床位数达到60张,能够对各种脑血管病开展显微手术、血管内治疗及复合/杂交手术。
表现为脊髓损害的天幕硬膜动静脉瘘
——乙状窦前入路显微手术

病史简介
患者程某,男,30岁。因“双下肢无力3月余”入院。
患者于2017年9月无明显诱因下出现右下肢无力,症状逐渐加重,在当地医院行膝关节核磁共振检查未见明显异常,3个月后至南京大学医学院附属鼓楼医院神经内科就诊,给予营养神经等对症治疗,并完善相关检查,肌电图示双下肢部分神经源性损害,双上肢未见明显异常;脊髓MR(本院,2017-12-16)示C5-T2层面脊髓明显增粗伴信号异常,颈髓及上段胸髓周围多发迂曲增粗血管影,考虑血管畸形伴脊髓脱髓鞘改变可能(图1)。入院查体:T36.4℃,P76次/分,R18次/分,BP105/78mmHg。双上肢肌力5级,双下肢4级,四肢肌张力正常,生理反射存在,病理反射未引出。入院初步诊断:脊髓血管畸形。
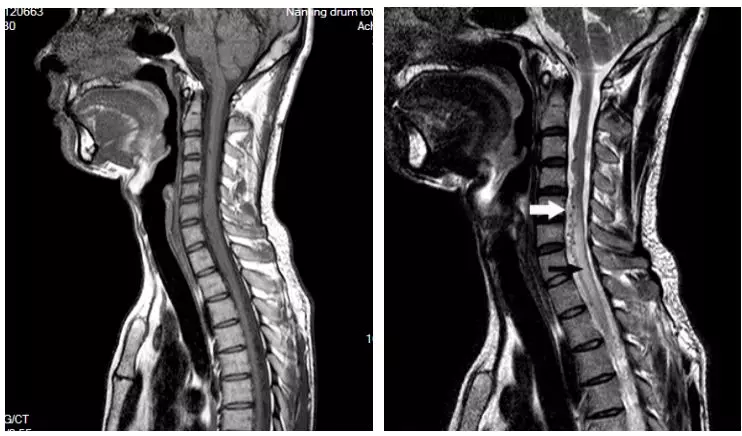
图1. 颈髓MRI蛛网膜下腔血管流空影(白色箭头)与脊髓水肿(黑色箭头)
术前检查
头颅MRA未见颅内异常血管,但头颅MRI-TOF像可见左侧天幕缘异常血管影(图2),CT薄层增强扫描见枕骨大孔区异常血管影(图3)。于2017年12月25日局麻下行全脑及全脊髓血管造影,脊髓血管造影未见异常,双侧椎动脉造影未见异常,最后行左侧颈内动脉造影示脑膜垂体干供血的天幕区硬脑膜动静脉瘘,瘘口位于岩骨中内1/3,直接经桥脑中脑侧静脉、扩张的延髓周围静脉向脊髓前静脉引流(图4)。造影诊断:左侧天幕区硬脑膜动静脉瘘。
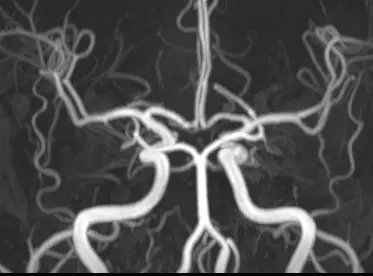
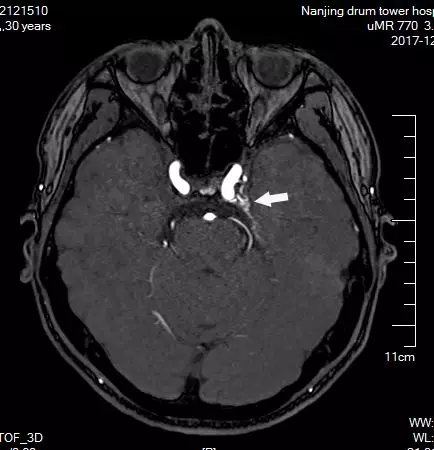
图2. MRA未见异常,MRI-TOF示左侧天幕缘异常血管影(箭头所示)
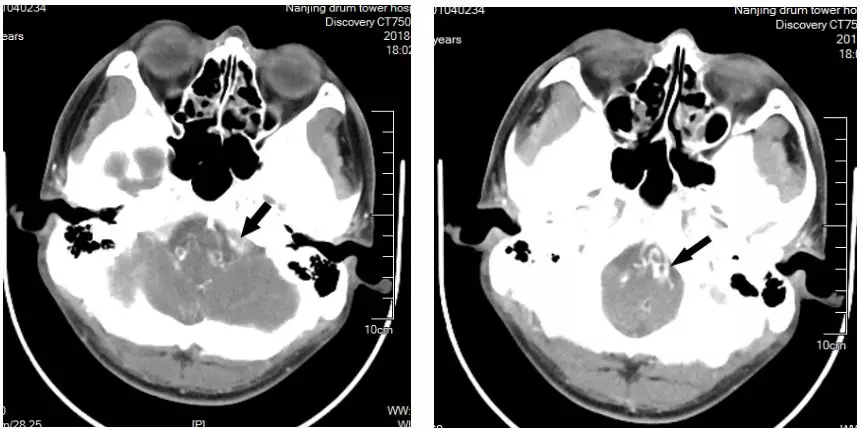
图3. CTA见枕骨大孔区异常血管(箭头所示)
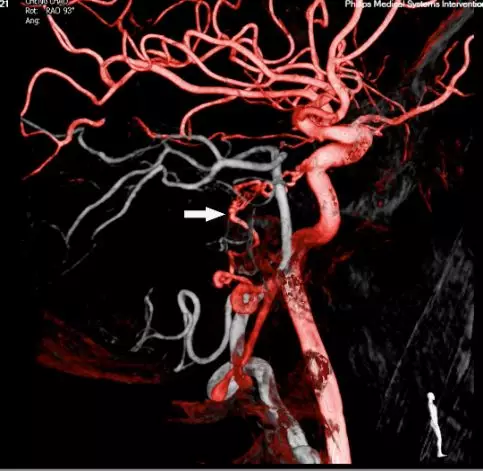
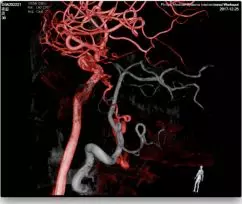
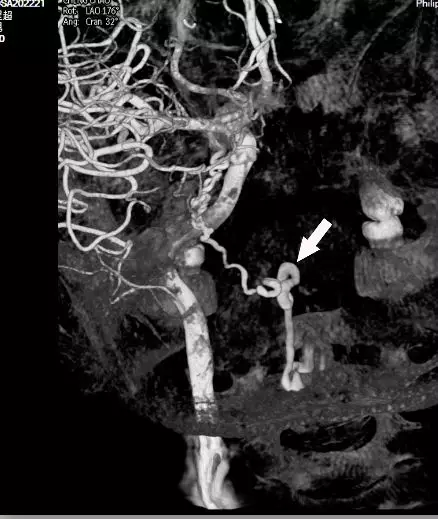
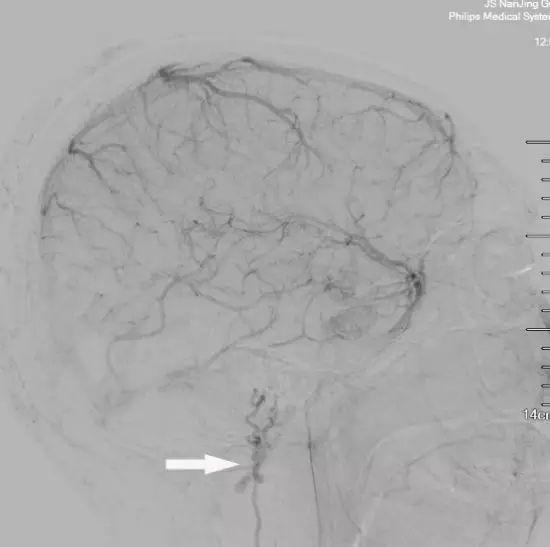
图4. DSA血管造影
治疗方案
术前经科内反复讨论,考虑瘘口位于岩骨后表面,供血动脉位于岩骨前表面天幕区,主要回流静脉位于桥脑腹侧,遂决定行乙状窦前入路,该入路能同时兼顾幕上与幕下、桥脑腹侧、岩骨后表面等区域的显露,便于术中处理不同区域的异常血管。
于2018年01月08日在全麻下经乙状窦前入路左侧天幕区硬脑膜动静脉瘘切除术,患者右侧卧位,麻醉成功后置入腰大池引流管并暂时闭管便于术中引流脑脊液降低颅内压,左侧耳后乳突处弧形联合颞部马蹄形切口,暴露乳突及外耳道边缘,铣刀游离颞枕骨瓣,暴露乙状窦,妥善保护半规管等听觉结构下大范围磨除岩骨,暴露岩上窦及乙状窦前硬膜。
于乙状窦前剪开硬膜,离断岩上窦。显微镜下见近天幕硬膜间多条粉红色迂曲动脉,汇向天幕缘,岩骨后表面局部球样扩张,再经桥脑侧前方静脉样血管向枕骨大孔区引流(图5)。确认病变后予电凝离断扩张的瘘口,并电灼硬膜表面异常动脉(见手术视频)。
术区彻底止血后冲洗无渗血,严密缝合硬膜,骨蜡严密封堵乳突气房,颞肌条填塞骨质缺损区,逐层缝合切口。手术顺利,术毕保持腰大池引流7天,防止发生皮下积液与脑脊液漏。送检组织病理示脉管组织退行性改变。
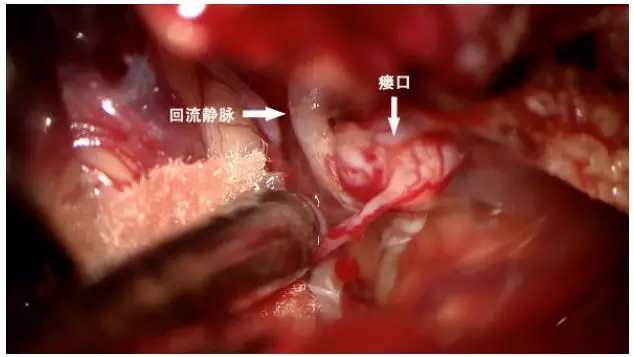
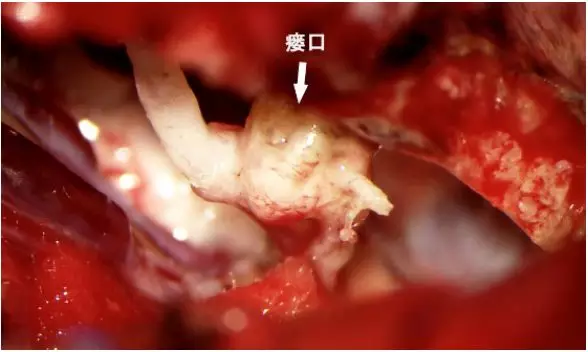
图5. 术中见瘘口处血管球样扩张
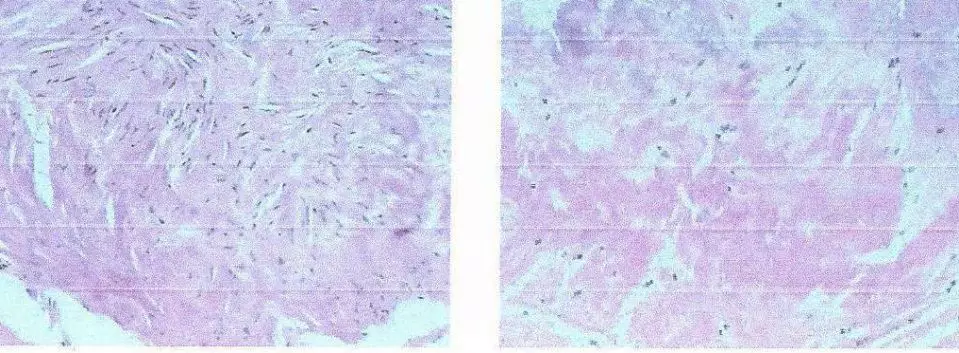
图6. 病理示脉管组织退行性改变
术后过程
患者术后恢复良好,术后10天出院,出院时双下肢肌力明显改善,基本可以正常行走。
2018年01月22日行DSA复查示DAVF及回流静脉完全消失(图7)。
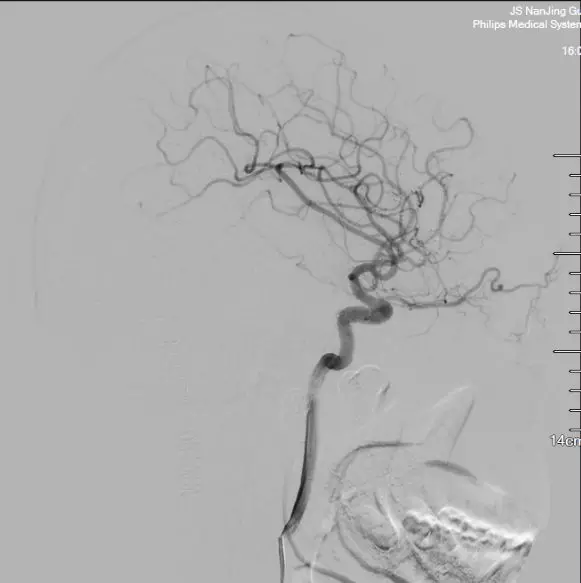
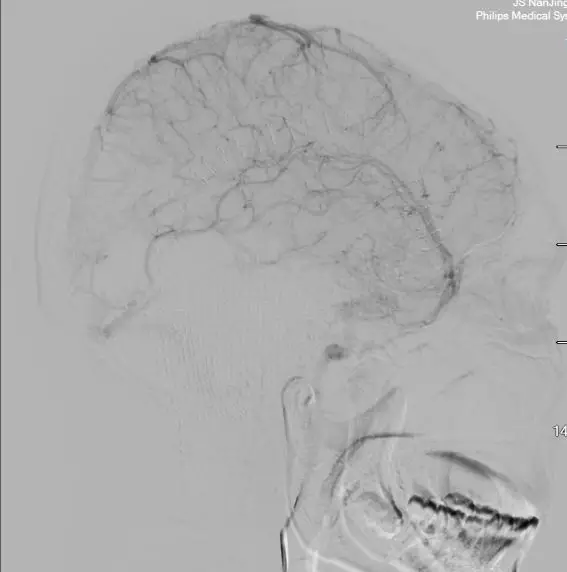
图7. 术后DSA复查
讨论
颅内硬膜动静脉瘘(DAVF)常表现为脑部症状,如癫痫及脑出血,而以脊髓损害起病的颅内DAVF非常罕见,文献中多为个案报导[1,4,6,7,11],容易误诊误治[4]。目前DAVF的分类主要采用Borden 与 Cognard两种分型方法,直接引流至脊髓周围静脉的DAVF被归类为Borden III型和Cognard V型[2,3],约占所有DAVF的5%[3],主要临床表现为蛛网膜下腔出血或者进展性脊髓损害。
颅内DAVF引起脊髓损害的主要原因是硬膜动脉向脊髓周围静脉引流,影响正常脊髓静脉回流,导致脊髓水肿。文献中报导的表现为脊髓损害的颅内DAVF多位于天幕区,主要因为天幕区DAVF的脑膜动脉血流经过桥脑-中脑静脉系统与脊髓前/后静脉吻合通路引流至冠状静脉丛,导致脊髓静脉充血扩张[4-5],正如本例所示。天幕区硬膜动静脉瘘非常少见,Lawton将天幕区DAVF分为6型[9],每型采用不同的手术入路及技术策略。表现为脊髓损害的DAVF诊断主要依赖于影像学检查, MRI-T2像及增强像可见脊髓表面的异常血管影, 进一步的CTA、MRA及DSA检查可明确诊断。
脊髓周围血管扩张可能是最初的影像学表现,临床上容易误诊为脊髓血管畸形、脊髓脱髓鞘病变、硬脊膜动静脉瘘等[4]。本例MRI检查示颈髓蛛网膜下腔蜿蜒的血管流空影及弥漫性脊髓肿胀,初步诊断为颈髓血管畸形合并脊髓脱髓鞘病变。在行DSA检查时开始注意力也是放在脊髓血管造影,待脊髓血管造影与双侧椎动脉造影都呈阴性后才开始颈内动脉造影,最终明确诊断。因此,对合并脊髓损害的患者,也应高度警惕其源头可能系颅内血管异常[4-7]。Cognard V型DAVF具有较高的出血率,其早期诊断与及时治疗非常重要。
目前,血管内治疗是DAVF的首先方法[1,7],其次是外科手术[8,9],其治疗目的是阻断瘘口,消除静脉高压。手术入路包括枕下外侧[10]、乙状窦前及眶颧入路[11],具体入路选择的关键是依据瘘口与供血动脉的位置。本例患者采用乙状窦前入路,患者侧卧位,铣刀游离颞枕骨瓣,磨除岩骨,显露乙状窦前间隙及后间隙,兼顾幕上、幕下、岩骨、天幕及斜坡区域,可较好地显露与处理供血动脉及瘘口。
参考文献
1. Kim WY, Kim JB, Nam TK, Kim YB, Park SW. Cervical Myelopathy Caused by Intracranial Dural Arteriovenous Fistula. Korean J Spine. 2016; 13(2):67-70.
2. Cognard C, Gobin YP, Pierot L, Bailly AL, Houdart E, Casasco A, et al: Cerebral dural arteriovenous fistulas: clinical and angiographic correlation with a revised classification of venous drainage. Radiology 1995; 194:671-680.
3. Brunereau L, Gobin YP, Meder JF, Cognard C, Tubiana JM, Merland JJ. Intracranial dural arteriovenous fistulas with spinal venous drainage: Relation between clinical presentation and angiographic findings. AJNR Am J Neuroradiol 1996; 17:1549-54.
4. Kim NH, Cho KT, Seo HS: Myelopathy due to intracranial dural arteriovenous fistula: a potential diagnostic pitfall. Case report. J Neurosurg 2011; 114:830-33.
5. Cannizzaro D, Rammos SK, Peschillo S, El-Nashar AM, Grande AW, Lanzino G. The Lateral Mesencephalic Vein: Surgical Anatomy and Its Role in the Drainage of Tentorial Dural Arteriovenous Fistulae. World Neurosurg. 2016; 85:163-8.
6. Gross R, Ali R, Kole M, Dorbeistein C, Jayaraman MV, Khan M. Tentorial dural arteriovenous fistula presenting as myelopathy: Case series and review of literature. World J Clin Cases. 2014; 2(12):907-11.
7. Lv X, Yang X, Li Y, Jiang C, Wu Z. Dural arteriovenous fistula with spinal perimedullary venous drainage. Neurol India. 2011; 59(6):899-902.
8. Lawton MT, Sanchez-Mejia RO, Pham D, Tan J, Halbach VV. Tentorial dural arteriovenous fistulae: operative strategies and microsurgical results for six types. Neurosurgery. 2008; 62(3 Suppl 1):110-24.
9. Hatano T, Bozinov O, Burkhardt JK, Bertalanffy H. Surgical treatment of tentorial dural arteriovenous fistulae located around the tentorial incisura. Neurosurg Rev. 2013; 36(3):429-35.
10. Doria Netto HL, Dos Santos Silva J, Burkhardt JK, Lawton MT. Extended Retrosigmoid Craniotomy and Clip Occlusion of a Petrosal Tentorial Dural Arteriovenous Fistula (Type 5): Operative Video. Oper Neurosurg (Hagerstown). 2018; 14(2):200.
11. Pannu Y, Shownkeen H, Nockels RP, Origitano TC. Obliteration of a tentorial dural arteriovenous fistula causing spinal cord myelopathy using the cranio-orbito zygomatic approach. Surg Neurol 2004; 62:463-7.
往期回顾




