今天为大家分享的是由苏州九龙医院神经外科沈李奎医师翻译,《神外资讯》常务编辑、海军军医大学附属长征医院神经外科徐涛医师审校的:膜帆入路操作技巧(Telovelar Approach),欢迎观看、阅读。
相关链接
Posterior pontine cavernoma-Telovelar approach
概论
四脑室病变被小脑蚓部覆盖,可以采用两种手术入路来显露:膜帆入路和经蚓部入路。经蚓部入路特征性的操作即切开下蚓部,常用于四脑室嘴侧并没有向外侧隐窝生长的较大病变。这一入路的弊端是术野显露局限在中线区域,并且必须切开蚓部。蚓部劈开综合征表现为眼球震颤、步态紊乱、头颈摆动、躯干共济失调、平衡紊乱。除此之外,儿童患者劈开蚓部可能会出现小脑性缄默征。
膜帆入路经自然平面进入,因此没有破坏性。肿瘤位于Luschka孔时也可经膜帆入路显露;切除 C1椎板可获得更灵活的从下至上的工作角度来显露四脑室嘴侧的病变。采用这一操作后的四脑室显露与经蚓部入路不分伯仲。它同样能提供脑室头尾全长从闩部到导水管的全部显露,而且,经膜帆入路还能提供到达Luschka孔外侧隐窝和上外侧隐窝的更宽广的视野。
因为这些原因,笔者在处理所有四脑室病变时已经不再使用经蚓部入路,而更愿意选择膜帆入路。
本章描述了膜帆入路的技术要点。
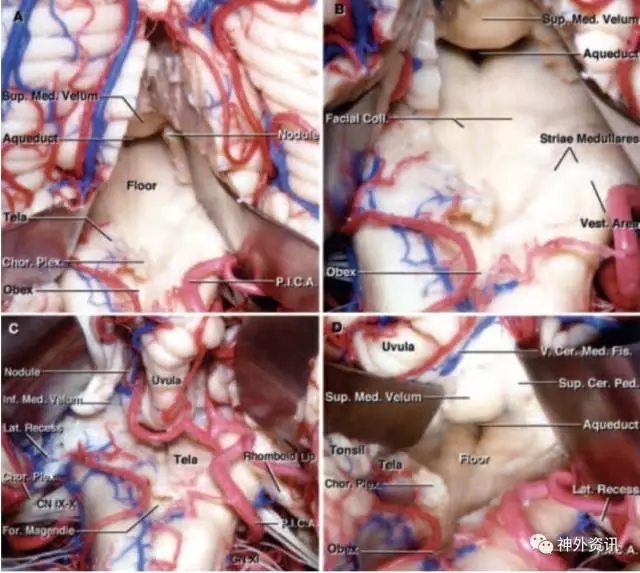
图1. 比较经蚓部入路(A、B),蚓部下1/3被切开。注意到经膜帆入路可获得相同的显露。(C、D)向上牵拉小脑扁桃体显露脉络膜、下髓帆和两侧的外侧隐窝(C)。膜帆入路提供了外侧隐窝更宽广的视野。(图片来自于AL Rhoton, Jr授权)
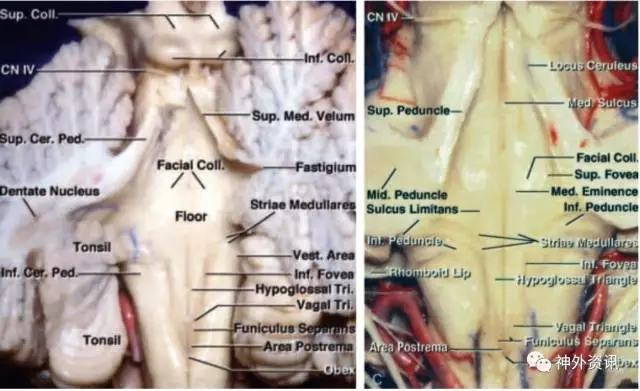
图2:四脑室底的重要结构。四脑室底的操作与面瘫、复视、吞咽和通气障碍的高风险密切相关(图片来自于AL Rhoton, Jr授权)。
手术适应症
症状不断进展的病变是手术切除的适应症。室管膜瘤可导致脑干压迫症,瘤内出血会导致急性神经功能恶化。
四脑室受累的病变包括室管膜瘤、髓母细胞瘤、转移瘤、外生性脑干肿瘤、脉络丛乳突状瘤、海绵状血管瘤和动静脉畸形。因为四脑室底功能复杂多样,切除四脑室底的下层病变可能会导致多组颅神经麻痹,因此首先考虑的是如何选择合适的病例。
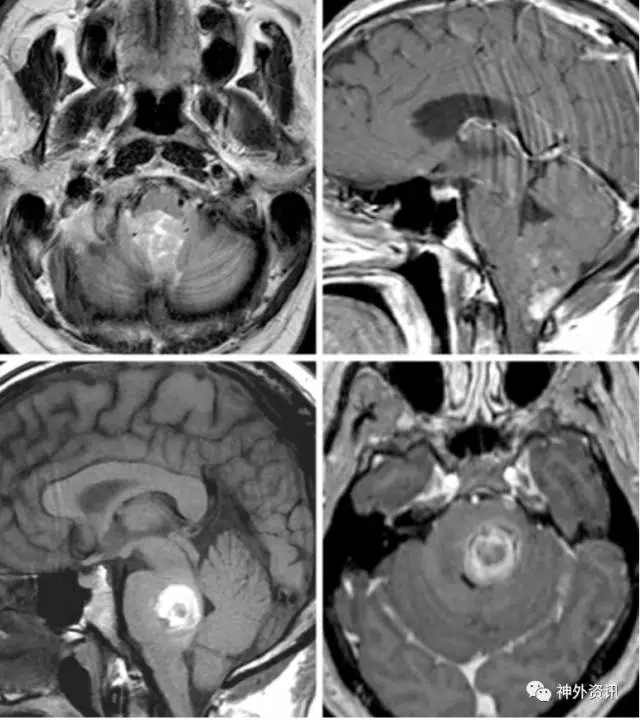
图3. 四脑室室管膜瘤部分钙化/强化(上方图像)。肿瘤和四脑室底的紧密关系决定是否在四脑室底留一薄片肿瘤组织。桥脑海绵状血管瘤(下方图像)要求在电生理监测面神经核之下切除占位。两个病例均采用膜帆入路。
术前评估
术前MRI检查可提供肿瘤在四脑室嘴侧扩展的重要信息,这决定膜帆入路是否需要联合微小的蚓部切开或者C1椎板切开,并以此达到肿瘤上极的目的。评估肿瘤对四脑室底的侵犯和术前计划积极的次全切除方案十分重要,这样术者就可以避免不必要的术中尝试来切除侵犯四脑室底的肿瘤。
积极切除侵犯四脑室底的肿瘤总是与高致残率及术后吞咽通气障碍的重大风险相关,此类患者术后都需要胃造瘘和气管切开维持生命。笔者强烈反对肿瘤切除过程中对四脑室底的任何操作,黏连的薄片肿瘤应该保留在四脑室底。然而,在电生理监测下切除症状性软膜下病变如海绵状血管瘤是可取的。
过度肥胖的患者可能无法耐受改良的公园长椅位,极端情况下也可考虑坐位并做好全部的准备工作。如果后组颅神经功能障碍已经出现,患者术后应该保持插管并在拔管后恢复进食前请耳鼻喉科医生会诊评估。
PICA可能被肿瘤包绕,特别是再次手术的患者。术前T2W序列能警示术者制定一个保护这些重要血管的次全切计划。
术前MRI评估也能显示患者的枕窦,硬膜打开时枕窦可导致大量出血。出血性占位并发的脑积水可能需要术前侧脑室外引流术。在后颅窝极度扩大的占位存在时,积极的幕上引流可能会导致小脑天幕上疝和危及生命的脑干受压。
病变位于脑干实质内时术前应该放置除颤电极。
手术解剖
传统上将四脑室描述成一个帐篷,基底向前,而两边分别在嘴侧和尾侧。四脑室顶的上半由上髓帆和小脑上脚组成,四脑室顶的下半由下髓帆、脉络膜、蚓垂和蚓结节组成。外侧隐窝开口于桥小脑角。
此处可见几个与小脑扁桃体相关的重要间隙。小脑谷位于两侧扁桃体内侧面之间,小脑延髓裂位于扁桃体前表面和延髓之间。
PICA是与此入路关系密切的结构之一。PICA绕扁桃体走行,并通过四脑室顶的下半部分。然后PICA离开四脑室顶进入小脑半球、扁桃体和蚓部之间的裂隙。
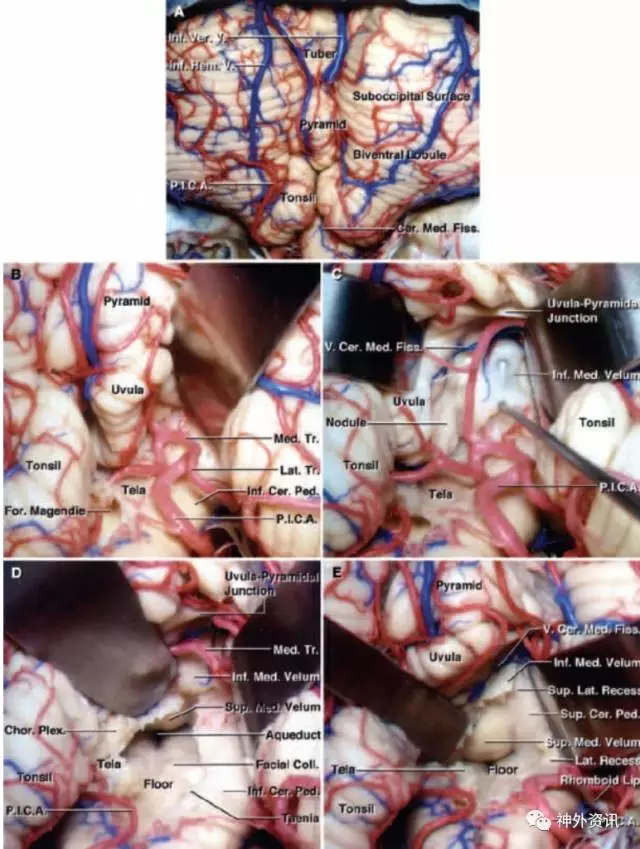
图4. 膜帆入路进入四脑室的基本原则:显露小脑延髓裂和扁桃体蚓垂裂隙(A),通过向外侧牵拉小脑扁桃体显露扁桃体蚓垂间隙。PICA的双分叉被显露后,识别并保护其内侧干和外侧干(B)。牵拉蚓垂显露下髓帆(神经钩)(C)。切开脉络膜后,向两个牵开器施加向上的牵拉,打开四脑室。注意向外侧牵开PICA而不牺牲其分支,下髓帆仍保持完整。可见四脑室底和中脑导水管开口(D)。切开同侧的下髓帆可获得上外侧隐窝的显露,可以看见并保护位于小脑延髓裂内的下髓帆嘴侧附近的静脉(E)(图片来自于AL Rhoton, Jr授权)。
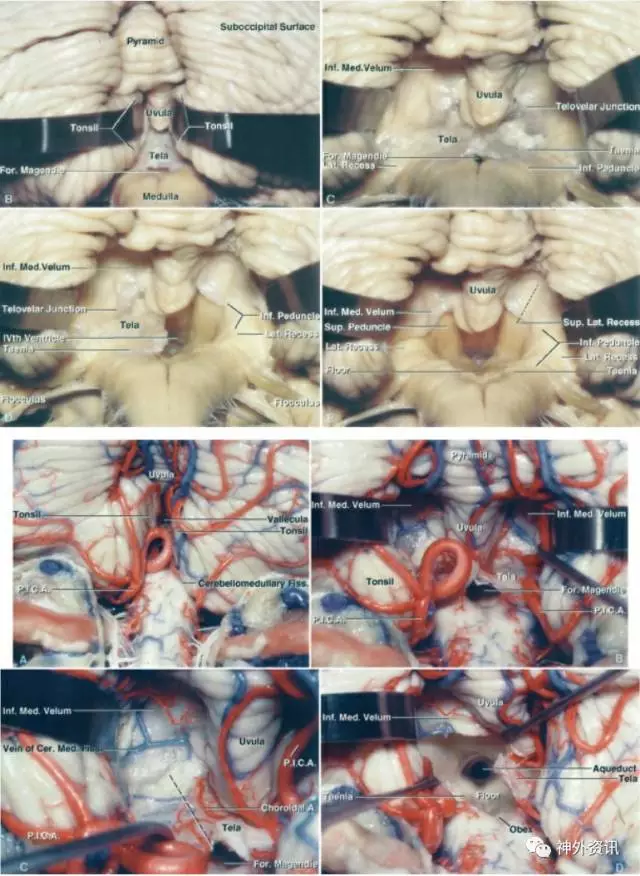
图5. 膜帆入路中切开脉络膜和下髓帆的手术步骤图片(图片来自于AL Rhoton, Jr授权)。
膜帆入路
膜帆入路的技术要点是需要切开脉络膜和下髓帆,二者构成四脑室顶的下半部分。下蚓部可以牵开来显露四脑室。
采用标准的枕下中线开颅,典型的骨窗比小脑半球病变的骨窗小,与Chiari畸形减压的开颅相似。它显露小脑半球侧面的内四分之一。在此入路中,横窦没有必要显露。
如果病变向导水管扩展或者向外侧进入外侧隐窝,切除C1椎弓可获得扩大的由下至上的手术视角,通过这一视角有利于显露头侧和外侧区域的病变。
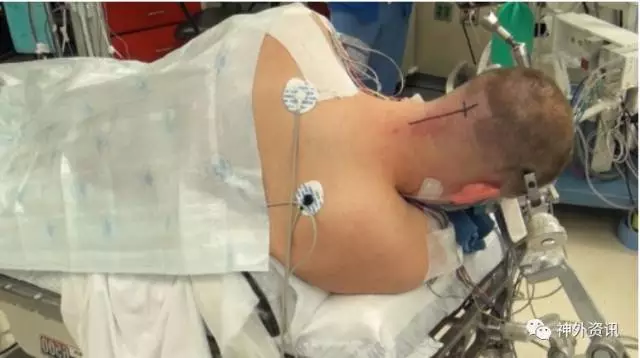
图6:该患者采用改良公园长椅位,并将头部向地板侧屈,从而打开颈肩角。采用直线切口,短的水平线标志横窦的定位。注意患者肩部向下向前固定。这一操作增加外科医生的枕下工作空间。侧卧位利用重力牵引将出血引出术野。该体位同样允许术者坐着进行显微手术。
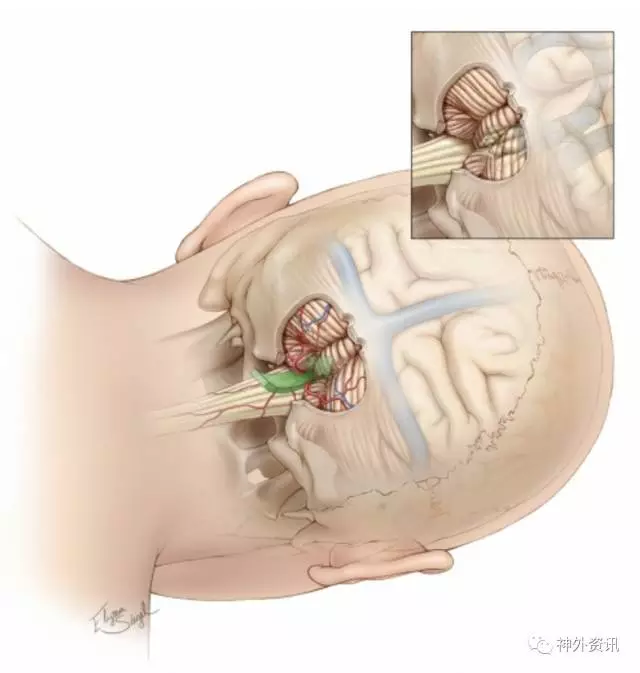
图7. 膜帆入路手术解剖的投影。注意枕大孔已经打开,钻孔位于中线两侧。小脑扁桃体、小脑蚓部和半球内侧部分均已显露。有时如果没有预先考虑到,枕窦会导致明显的出血。
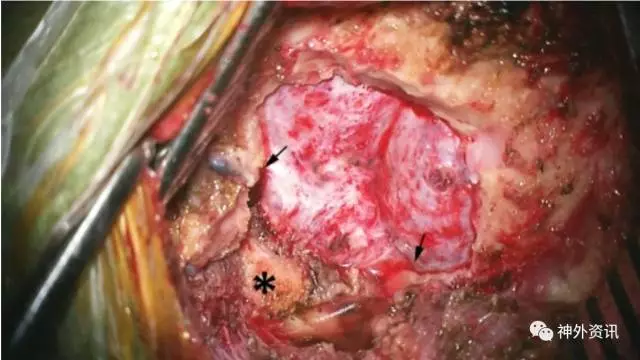
图8. 显示骨窗。充分去除枕大孔后缘的骨质(箭头),并且切开颅颈筋膜。C1椎板(棘突上标记星号)在该例中没有磨除。
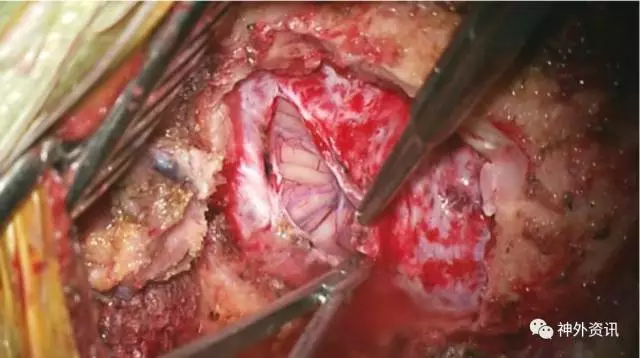
图9. 弧形切开硬膜并向上牵拉。
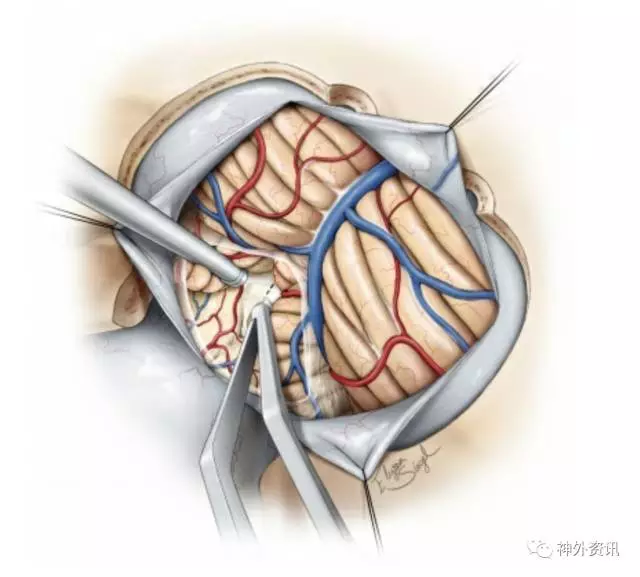
图10. 显露小脑下表面和上方脑干后,扁桃体蚓垂间隙和扁桃体延髓间隙被分离并打开。分离平面在扁桃体内侧缘和蚓垂边缘之间进行。随后向上外侧牵拉扁桃体内侧面,向内上方牵拉蚓垂来显露脉络膜和下髓帆。动态牵拉用于扩大扁桃体蚓垂间隙。
用显微剪刀作锐性分离并保护PICA的分支。这一显露的获得不需要牺牲小脑蚓部,但是如果沿着小脑延髓裂和扁桃体蚓垂裂的分离平面黏连紧密,切开微小的蚓部(红线)有时是必须的。下一步,脉络膜和下髓帆被电凝后切开。
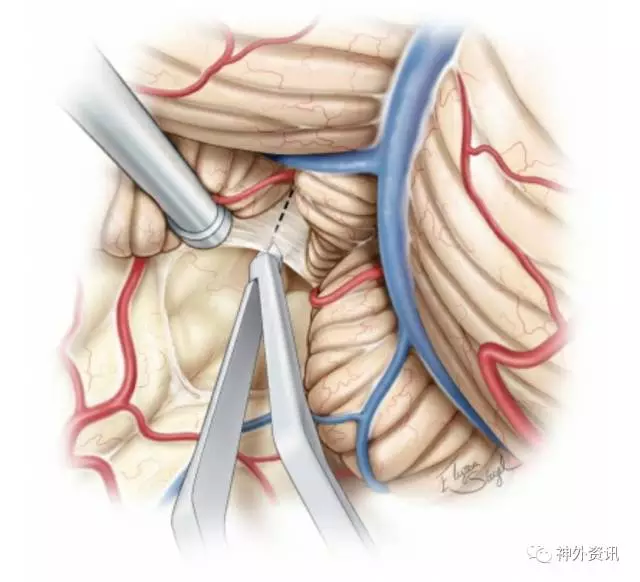
图11. 下髓帆进一步切开(黑虚线)进入四脑室底和外侧隐窝。必须打开枕大孔来获得合适的操作角度。移除C1后弓能改善四脑室嘴侧半的视野,足以媲美经蚓部入路。
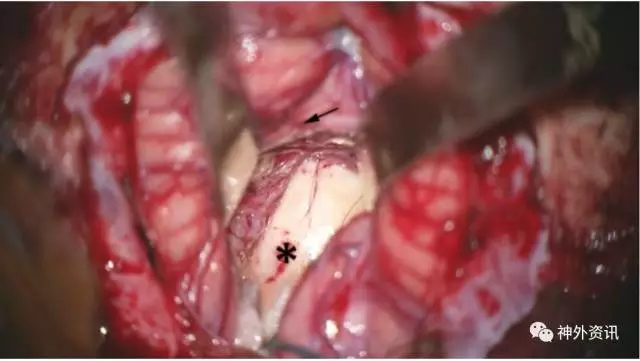
图12. 牵引对于限制蚓部向内侧移动常常必不可少(箭头)。可以获得四脑室底(*)的宽广显露。此例患者四脑室底被下方巨大的海绵状血管瘤轻柔着色(见图3,下方影像)。
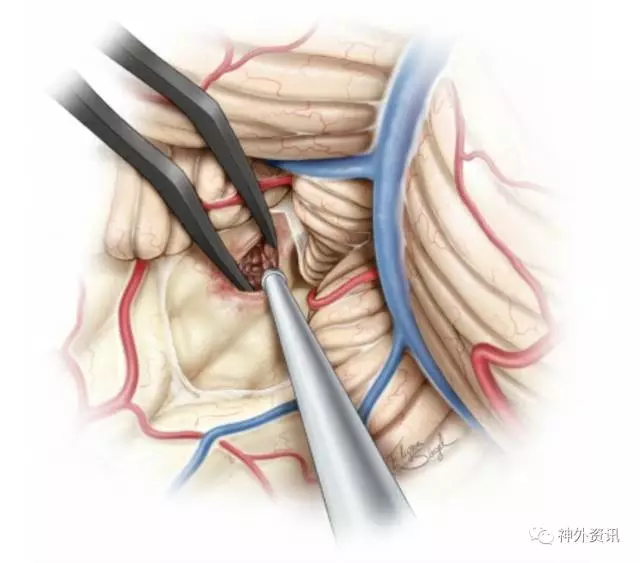
图13. 显露四脑室底后,开始显微切除下方病变(海绵状血管瘤或者脑室内肿瘤)。
关颅
硬膜以不透水方式重新缝合。骨瓣视术者喜好还纳或者不还纳。笔者通常将骨瓣还纳避免出现小脑下坠。枕下肌肉轻柔的固定但是不要用缝线将其勒死。筋膜也采用不透水方式缝合。
术后注意事项
患者至少放置在ICU观察一晚上,并采用严格的血压控制管理。患者在术后最初几天需要常规止吐药物治疗,因为在四脑室底附近手术后强烈的恶心并非少见。
术前吞咽功能受损患者在术后进食前需要谨慎的评估吞咽功能,避免出现吸入性肺炎的风险。这一类患者也有无菌性脑膜炎或者假性脑膜脑膨出的风险。
点睛之笔
膜帆入路比经蚓部入路优点更多,出现神经功能障碍可能更少。
若症状性脑内病变靠近脑室底表面,可以在神经电生理监测下手术,否则不要盲目在四脑室底操作。肿瘤与四脑室底黏连时应次全切肿瘤。
移除C1后弓能改善术者对导水管和外侧隐窝的视角。
(编译:沈李奎;审校:徐涛)
DOI: https://doi.org/10.18791/nsatlas.v2.ch15
中文版链接:https://www.medtion.com/info/4220.jspx
References
Deshmukh V, Figueiredo EG, Deshmukh P, Crawford NR, Preul MC, Spetzler RF. Quantification and comparison of telovelar and transvermian approaches to the fourth ventricle. Neurosurgery 2006;58(ONS Suppl 2):202-207.
Tanriover,N, Ulm AJ, Rhoton AL Jr, Yasuda A. Comparison of the transvermian and telovelar approaches to the fourth ventricle. J Neurosurg 2004;101(3):484-498.
Wen HT, Mussi AC, Rhoton AL Jr, de Oliveira E, Tedeschi H. Surgical approaches to lesions in lateral, third, fourth ventricles, in Sekhar LN, Fessler RG (eds): Atlas of Neurosurgical Techniques: Brain. New York: Thieme Medical Publishers, 2011.




