今天为大家分享的是由陈成伟医师编译,《神外资讯》常务编辑、海军军医大学附属长征医院神经外科徐涛医师审校的:血管母细胞瘤手术策略与技巧 ,欢迎观看、阅读。
Brainstem posterior medulla hemangioblastoma
Recurrent brainstem hemangioblastoma
Cerebellar hemangioblastoma
Spinal cord Hemangioblastoma
Brainstem Hemangioblastoma
概述
血管母细胞瘤(hemangioblastoma, HB)是一种良性肿瘤,WHO 分级为I级,绝大多数肿瘤(>90%)发生在后颅窝,约占所有成人后颅窝肿瘤的8%,占所有颅内肿瘤的1%。HB一般起源于靠近第四脑室的小脑半球、蚓部,甚至脑干。
超过30%的HB患者同时合并有von Hippel Lindau(VHL)综合征。尽管罕见,但脊髓内也可能出现HB,多见于颈段及胸段的脊髓,大部分的脊髓HB会伴随脊髓空洞,但患者多表现为后颅窝症状,因此容易被遗漏。
单发HB可以通过手术全切病灶,患者一般预后良好,能够完全治愈。然而,若病灶是多发的,如患有VHL综合征的患者,容易发生转移,预后不好。VHL这种常染色体遗传病不只在后颅窝及肾脏诱发肿瘤,而且在全身每个部位都能够诱发肿瘤。VHL的遗传外显率为70%,因此患者的家庭成员皆有必要进行此疾病相关的无创检测。
患者出现症状并被确诊为后颅窝HB的年龄阶段位于30-40岁之间,非散发病例出现后颅窝症状比那些随机散发病例更早。只有极少数的老年人被确诊为HB,这是由于这个群体比较特殊,HB很多时候被误诊为转移瘤。因此,除非患者存在出现严重并发症的风险,如果在体内其他部位没有发现肿瘤原发灶的话,应做活检取病理进行检查以明确诊断。
诊断
后颅窝肿瘤的患者经常表现为头痛,肿瘤挤压第四脑室以及在枕骨大孔邻近的占位效应,容易形成脑积水。脑积水或压迫四脑室后部也可能导致呕吐。根据肿瘤的位置、形态大小而出现不同的小脑及脑干受累症状。
最常见的症状包括共济失调、步态异常、眩晕、视乳头水肿、眼球震颤以及复视。如果患者合并有VHL综合征,则可能出现脊髓HB,脊髓HB症状出现的时间点与小脑症状相近。这会使病情更加复杂,脊髓病变可能被忽略而未行干预,导致后颅窝肿瘤切除后,患者的神经功能改善不明显。
评估
MRI有助于诊断HB,HB瘤体一般表现为囊性,璧上附有结节,壁结节的信号与脑组织的信号相等,增强后有强化,而囊腔内的信号与脑脊液的信号相近。对比增强在诊断HB中起到至关重要的作用,直接影响着下一步治疗计划。
HB的囊腔内含有神经胶质,因此不能显示增强信号,可以根据这点与囊性星形胶质细胞相鉴别,后者的囊壁有环型增强。对HB而言,直接切除增强的瘤体结节即可,而对星形胶质细胞细胞瘤而言,应完整切除增强的囊壁,以获得最佳的疗效。
后循环的血管造影也有助于诊断HB,它比其他肿瘤更加血供丰富。同样,如果MRI不能看的很清楚,脊髓造影也有助于脊髓HB的诊断及定位。
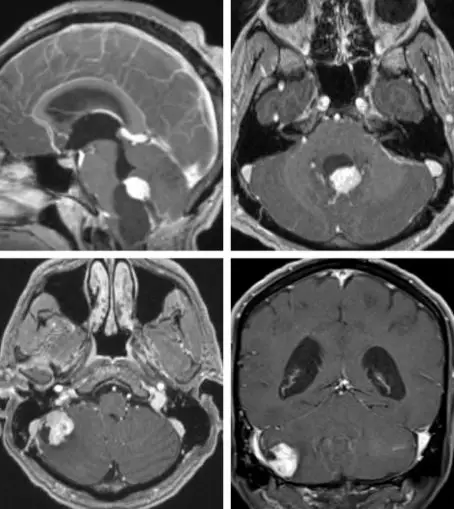
图1. 上图展示了典型的囊性HB,有一个明显突出的壁结节。下图为小脑半球部位的HB,壁结节实质的比例比囊性部分大。
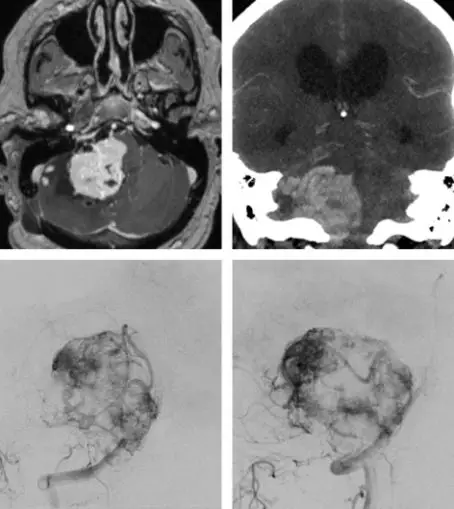
图2. 展示了单纯的脑干区实性肿瘤(左上图)、CT血管成像(右上图)、正位及侧位血管造影(下图)提示了肿瘤的血管范围。这个肿瘤血供丰富,因此操作起来难度较大,应该选择与高血流量脑干AVM相类似的入路而不选择典型小脑半球HB相同的入路。
当怀疑HB时,有必要行脊髓的影像学检查,倘若是VHL综合征患者,其出现瞳孔扩大时,除了脊髓MRI检查之外,还有必要进行全面的眼底检查,行增强腹部 CT了解胰腺及肾脏是否存在病变。外科医生必须通过全面的血细胞计数来排除HB引起的红细胞增多症,同时详问家族史并进行体格检查。
手术适应症
单发、有症状、病灶表浅的瘤体应当行手术切除,症状不明显且病灶位置深的HB可以选择观察。对于VHL综合征合并多发HB的患者,只有症状明显、瘤体较大且表浅的肿瘤建议进行手术,而没有症状、瘤体直径<1cm的患者,可以选择长期随访观察。
切除瘤体大且实质比例大的后颅窝HB是一件极具挑战性的工作,因为其血运丰富,就如高血流量AVM一样。这些高风险的病灶必须在患者出现症状的时候尽快切除,因为其进展迅速,病人可能因此失去最佳手术机会。
术前注意事项
在术前需要通过影像学检查判断肿瘤的准确位置以及与后颅窝相邻重要结构的关系。尤其要注意肿瘤与脑干、第四脑室以及小脑后下动脉(PICA)的位置关系,因为PICA经常是这些肿瘤的主要供血动脉。如果可能的话,这些供血动脉需要在手术早期进行阻断。
上述肿瘤相邻重要结构能够指导手术入路的选择。小脑半球囊性伴有壁结节的HB手术风险最低,最容易切除(死亡率<2%),然而体积大且质地硬或者位置靠近脑干区域的肿瘤手术难度最大(死亡率可达50%)。
对于VHL综合征的患者,治疗决策则更加复杂。从经验来说,肾脏恶性肿瘤或者嗜铬细胞瘤在切除时可能会导致儿茶酚胺在血液中大量扩散,危及到患者的生命,应优先处理。而良性的小脑占位病变可以延期切除。倘若患者出现了梗阻性脑积水,则优先考虑切除后颅窝肿瘤。
上颈段脊髓或脑干肿瘤伴小脑HB可以通过同一手术切口切除。体积小、位置深,即使利用导航或超声多普勒也无法准确定位的肿瘤,则建议进行观察,手术只会带来更多损伤。
一般而言,不考虑术前对肿瘤的供血动脉进行栓塞,因为肿瘤的供血动脉数目繁多且管径细小。然而,对于体积大、质地硬的肿瘤,则强烈建议术前进行供血动脉栓塞,因为这些大的供血动脉在术中难以早期发现并阻断,术中破裂存在大出血的风险。
切除后颅窝血管母细胞瘤
大部分HB可以通过枕骨下、乳突后、枕下后正中、枕下旁正中或者膜髓帆入路进行暴露。由于质地硬的HB与AVM相类似,因此术中寻找供血动脉及引流静脉时,手法必须轻柔,对于囊性肿瘤,囊壁并不需要完全暴露,然而针对壁结节,则需要获得完全显露。
硬膜内操作流程
打开颅骨后,如果发现硬膜紧绷,说明颅内压力较高,可以通过超声或导航定位穿刺囊腔、引流囊液,降低颅内压力。这样操作可以使得小脑与硬膜分离,并且减少脑疝的发生几率。穿刺过程中要注意避免穿刺针刺破血管,一旦定位好肿瘤囊腔位置,壁结节就不难找到了。
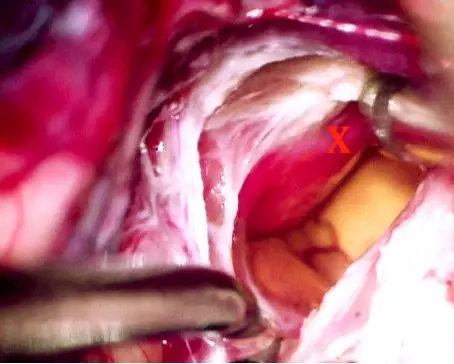
图3. 囊腔内壁结节的暴露(与图1中的上图相对应),使用膜髓帆入路。
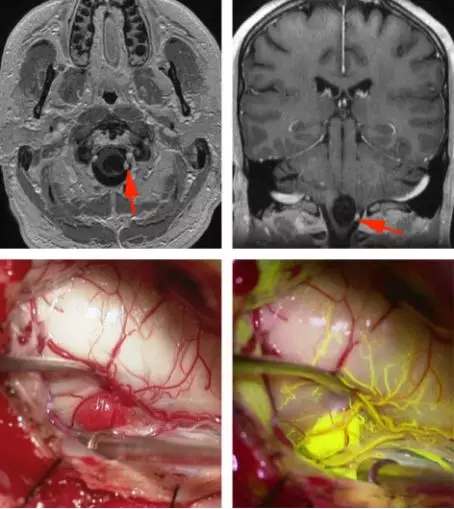
图4. 位于延髓的囊性HB(上图MRI图像,红箭头),通过术中血管荧光造影了解畸形团的供血动脉及引流静脉的血管结构(下图)。
以下示意图体现了切除右侧小脑囊性HB的原则,同样适用于其他部位相同类型的囊性HB。
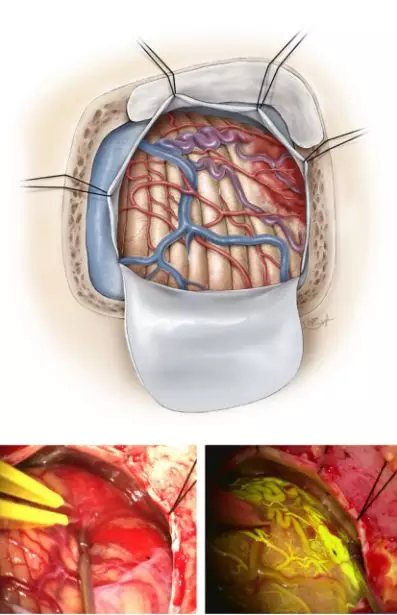
图5. 硬膜内暴露并辨认壁结节,壁结节可能突出脑皮层抑或者位于浅表脑皮层处,笔者们可以观察到软脑膜表面颜色明显不同,有明显的供血动脉及引流静脉。如果壁结节位于深部且囊壁塌陷,则寻找起来有一定困难。如果壁结节位于囊腔的深部,而不是囊腔表面,则脑皮层表面没有明显的颜色变化,无法与周围正常的脑组织区分,给术中定位增加不少难度。壁结节的供血动脉及引流静脉清楚地勾勒出类似AVM的血管结构(上图)。血管荧光造影更能显示肿瘤血管的走向,壁结节呈均匀高亮(右下图)。
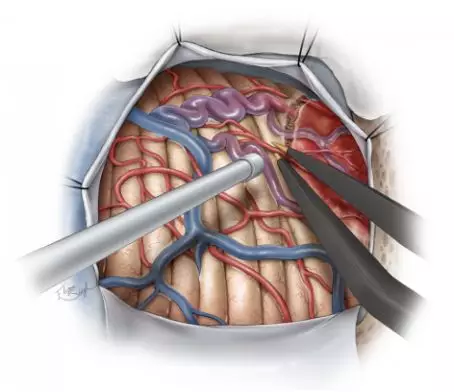
图6. 肿瘤结节边界、供血动脉及引流静脉可以通过脑皮层表面的颜色变化来辨认,双极电凝经常用来分离结节与供血动脉。术者切记不能直接打开壁结节,需要应用切除AVM的显微手术原则进行操作。如果术中不慎打开了壁结节,可用一块止血棉片进行压迫止血,其次也可以选择双极电凝进行止血。术者应沿病变周边环形离断供血动脉,并保持所有可能呈动脉化的静脉。
如果供血动脉对结节的血供并不丰富,术者就可以较为容易地控制结节内的血流,并像切除肿瘤一样将其切除。然而,离断主要供血动脉时仍需谨慎操作。
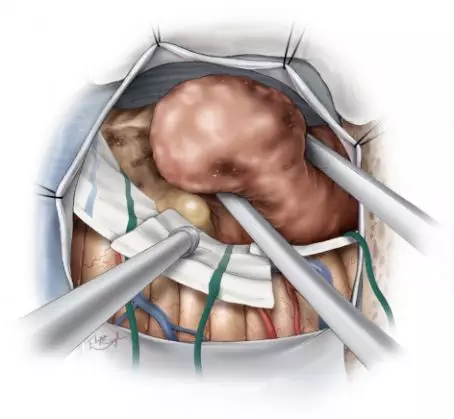
图7. 一旦肿瘤的供血动脉离断后,可以开始离断引流静脉,并沿脑白质与结节之间的胶样化带进行分离。AVM有来自深部脑白质的供血动脉,但HB没有,这极大简化了手术过程,最终,整块切除结节。
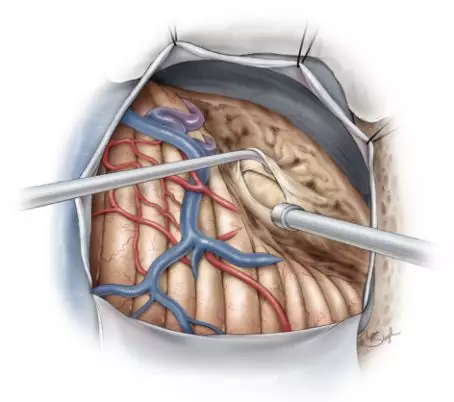
图8. 囊壁并不要求全部切除,当切除结节后,探查囊壁,确认结节是否全部切除,随后进行彻底止血。
大型实质性脑干血管母细胞瘤
实质性HB通常需要更细微、合理的入路进行操作,其操作流程与富血供的AVM手术类似,肿瘤内部有许多容易出血的微小血管,因此难以用双极电凝进行止血,这个特性让手术切除带来极大的风险,因此不应尝试分块切除。
彻底止血在手术操作过程中至关重要,能够避免术中患者失血过多。术中最好能早期发现供血动脉并立即阻断,但对脑干病变,术者并不总能实现这一目标,尤其当病变内侧有来自硬膜和软膜的血供时,会给术者带来不少麻烦,因此强烈术前进行供血动脉栓塞。如果病变区域的重要血管阻断后,有可能引起小脑肿胀,因此对巨大HB而言,建议分次进行手术是合理的。
大的引流静脉一般位于结节的表面,轻微触碰这些静脉可以导致其破裂大出血,因此控制这些静脉极具挑战性。如果阻断了引流静脉,将会引起HB内部的血流动力学变化,导致更多的出血,引起恶性循环,因此具有极大的风险。笔者再次强调,术前进行供血动脉栓塞并在手术早期对供血动脉进行离断很重要。这样策略性的操作有助于手术成功。
对位于脑干重要结构附近的HB进行分块切除以获取更多空间是不可行的,通过阻断供血动脉来肿块的才是合理的手术策略。
术后注意事项
由于这些肿瘤血供丰富,术后如果出现高血压且控制不佳,可能会引起颅内血肿,因此建议患者在术后送ICU进行密切监护,待病情稳定后再送回普通病房治疗。
总结
大型实性的脑干血管母细胞瘤手术是神经外科最具挑战性的高难度手术之一,这些病变必须要按照高血流量AVM的手术原则进行处理并进行术前栓塞。
(编译:陈成伟;审校:徐涛)
Contributor: Richard Kim, MD.
DOI: https://doi.org/10.18791/nsatlas.v4.ch02.10
中文版链接:https://www.medtion.com/atlas/4354.jspx
参考文献
Rengachary SS and Suskind DL. Hemangioblastomas. In Apuzzo
MLJ. Brain Surgery: Complication Avoidance and
Management, Volume 2. Churchill Livingstone, 1825-33, 1983.
相关链接





