今天为大家分享的是由宁夏医科大学总医院李信晓医师、浙江大学医学院附属第二医院沈醉医师、福建医科大学附属第一医院陈帆医师、Tim医师共同翻译,上海交通大学医学院附属神经外科廖陈龙、刘鹏飞医师审校的:三叉神经痛经皮治疗手术策略与技巧,欢迎观看、阅读。
Glycerol Rhizotomy
Trigeminal Neuralgia-Patient Interview
Percutaneous Procedures
三叉神经痛经皮治疗总论
三叉神经痛(TN)被称为是人类所遭受最严重的疼痛之一。早在1773年,John Fothergill在一篇题为“面部疼痛”的文章中率先描述了该疾患。TN的疼痛诊断相对容易,其典型表现为单侧面部、间断发作的剧烈的刺痛或电击样、针刺样疼痛,该疼痛还可因皮肤受到刺激而加重,如面部触压、咀嚼、刷牙、清风拂面或剃须等。粗略估计TN男性和女性的年发病率分别约为2.5/10万和5.7/10万。发病年龄高峰在50岁-60岁之间,患病率随年龄增长而增加。
发病初期,相对于止痛类药物,小剂量的抗癫痫药物(如卡马西平)可以很好地缓解TN,。然而,一些患者对抗癫痫药不敏感或者无法耐受相应的副作用,只能选择手术治疗(如微血管减压术、立体定向射频热凝术、通过甘油注射、球囊压迫或放射外科进行三叉神经根毁损术)。
无论三叉神经痛的发病机制如何,微血管减压(MVD)术可以通过移除责任血管或切断神经根缓解症状,是一种有效、可靠的姑息性疗法。虽然经皮穿刺Gasserian神经节(译者注:半月神经节)进行神经根切断是一种更为微创的入路,但只有后颅窝探查是唯一能够通过无损伤操作识别责任血管获取持久疗效的手段。
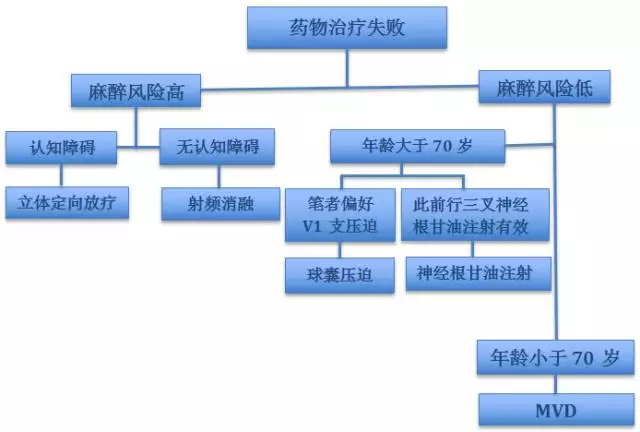
影响MVD手术实施重要因素包括患者的年龄、患病情况及其个人意愿。对于年龄超过70岁或有手术禁忌症、无法耐受MVD的患者,笔者选择经皮穿刺治疗。对于继发于多发性硬化的TN,无论年龄大小,笔者一律选择经皮穿刺治疗。

图1. Harvey Cushing早期的一位饱受TN折磨的患者。本图可能是最早记录该病的图像(图由耶鲁大学Cushing中心提供)。
发病机制
包括TN、面肌痉挛、中间神经痛(译者注:膝状神经节神经痛)、阵发性位置性眩晕和舌咽神经痛在内的颅神经机能亢进综合征的发病机制至今仍不清楚。目前认为神经在脑干附近受到血管压迫(神经血管外周干扰假说)导致神经根在进/出颅处发生脱髓鞘改变(假突触传递)是形成颅神经机能亢进的主要因素。
最新的研究表明,其他因素同样会引起这些神经功能紊乱,包括脑干核团的功能亢进(中央假说)。
诊断和评估
诊断TN和其他阵发性单侧神经痛样的疼痛疾患的几乎完全依赖于患者的病史。TN疼痛的典型特征是单侧和神经痛样的表现,后者表现为间断发作的剧烈的刺痛或电击样、针刺样疼痛,该疼痛还可因皮肤受到刺激而加重,如面部触压、咀嚼、刷牙、清风拂面或剃须等。
随着时间推移,疼痛缓解期越来越短,发作持续时间常会越来越长。患者每天发作次数少则3-4次,多则达70次。TN通常还存在疼痛无法被(上述刺激)诱发的不应期。1/3的患者疼痛发生在夜晚。
TN不常单独发生于三叉神经的第一分支眼支。采用卡马西平或加巴喷丁等针对神经病理性疼痛的药物进行实验性治疗,良好的反应通常支持典型TN的诊断。疼痛的特征可能会随着服用针对神经病理性疼痛的药物或接受经皮穿刺治疗而改变,疼痛可能变得更为持久。因此,临床医生应该询问患者一开始尚未接受任何治疗前疼痛的性质。存在神经性疼痛症状(仅持续性或烧灼样疼痛、面部麻痹且不存在扳机点效应)的患者应诊断为非典型面部疼痛,而非TN,这部分患者不作为以下章节讨论的手术对象。
对患者面部、口腔及颅神经进行仔细的体检相当重要。在TN患者身上,详细的神经系统检查结果通常是阴性的,但三叉神经分布区轻微的感觉改变却相当常见。所有拟接受手术治疗的TN患者应该行MRI或CT以排除结构性病变,如脑膜瘤、听神经瘤和表皮样肿瘤。在高分辨率MRI T2WI上可能可以观察到血管环压迫三叉神经。
经皮穿刺治疗三叉神经痛的适应症
典型的TN患者治疗起始选用药物治疗,通常为抗癫痫药物,选择的金标准药物是卡马西平。新型药物如奥卡西平由于较小的副作用也在临床中迅速普及,这些药物可以使70%的患者疼痛完全缓解。然而,尽管使用神经性疼痛药物治疗,许多患者的疼痛转变为难治性,故希望寻求疗效更持久的外科治疗。
外科干预治疗的适应症包括但不限于药物治疗失败或产生药物副作用的患者。MVD手术可以为患者提供最持久而令人满意的效果,但对年龄大于70岁或合并其他相关禁忌症而不能接受全麻的患者,应考虑选择更为微创的经皮穿刺治疗或放射外科治疗。
治疗TN的经皮穿刺术是一种姑息的破坏性手术,通过控制性损坏三叉神经根达到缓解疼痛目标。这些手术包括三叉神经根射频毁损/射频热凝术、三叉神经根甘油注射和球囊压迫。所有这些手术操作是通过卵圆孔穿刺进行的,该操作于1914年由Härtel首次描述。我们将逐一讨论这些操作及他们的优势和潜在不足。
治疗规范
对于不能进行MVD手术的患者,笔者一般选择球囊压迫三叉神经根,因为该操作容易且快速有效。放射外科治疗通常无法立即缓解疼痛,许多患者需要通过继续服用针对神经性疼痛的药物控制疼痛。
如果患者存在合并症不能接受全身麻醉且不需要立刻缓解疼痛,笔者会将放疗作为首选。
笔者选择手术干预治疗的大致流程图如下所示。
术前注意事项
选择经皮穿刺治疗的TN患者一般是老年及多种合并症者。这些患者术前应进行详细的麻醉评估,包括心肺功能。特别应该高度重视心脏评估,因为一旦进行卵圆孔操作,有相当高比例患者会出现三叉神经抑制反应后继发性心动过缓和低血压。为此,一些外科医生主张在麻醉诱导后进行经皮或经食管放置心脏起搏器。
应该提倡让患者学会如何射频消融术中对面部刺激进行定位和描述。虽然不是强制要求,但应建议患者术前停用抗凝药物5-7天。患者的神经检查应集中于面部功能,角膜反射和面部任何部位的麻痹都应仔细记录。此外,三叉神经支配的任何肌肉(咬肌和翼状肌)功能减弱也应注意。术前应该取出义齿,术后继续服用针对神经性疼痛药物并逐渐减量。
经皮穿刺术不适用于面部疼痛分布区存在麻木的患者
术后注意事项
对于经皮穿刺术后的患者,笔者习惯在出院前对其留观2-4小时。术后应该即刻进行检查,包括面部和角膜的感觉,咬肌、翼状肌、眼部和面部肌肉运动强度。穿刺点的出血可进行简单的压迫处理。当患者角膜反射受到损害时,需要对其眼部仔细护理。
术前药物继续服用,于2周后逐渐减量。医生应该就术后面部和眼部麻痹等问题对患者及其家属进行基本的指导,告知他们术后几天内可能发生小概率的唇疱疹,应与其主治医生保持联系。术后2周出现发热、意识混乱应高度怀疑脑膜炎。
并发症
三叉神经节周围存在较多重要结构,包括颈动脉、与海绵窦伴行或走行于海绵窦内的颅神经及颞叶。如果选择的操作轨迹错误,所有这些结构将有损伤风险。应激状态下,经皮穿刺也可能出现心血管系统问题,因此,麻醉师应该考虑到相关风险,以便妥善应对。
潜在的并发症包括:
1. 颊粘膜穿透:引导穿刺针/套管进入卵圆孔过程中,应该小心且勿侵犯颊粘膜。若操作中,不小心损伤到颊粘膜,将增加术后细菌性脑膜炎的发生率。笔者使用其食指接触和引导套管前端以确保粘膜的完整。如果术中意外发生颊粘膜损伤,应更换新的穿刺针/套管并采用不同穿刺轨迹进入卵圆孔。
2. 颈内动脉损伤:在穿刺卵圆孔过程中,有三个进针位置可能会损伤颈内动脉和其他血管结构:1)针尖进入岩骨位置太靠后容易损伤C2段,2)进针位置太靠后外侧容易损伤C3段,3)进针操作太靠前内侧容易损伤C4段。
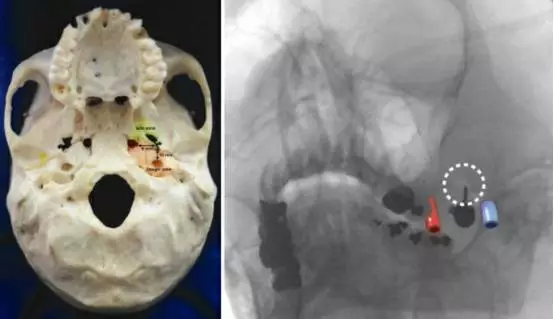
图2. 进针操作轨迹安全区(绿色)和危险区(橙色)(左图)。平行于穿刺针拍摄的术中X线斜位片显示左侧颈内动脉和颈静脉的大致位置(右图)。
如果见到搏动性出血从穿刺针处喷出,应该拔出穿刺针并在咽后间隙采用手压止血。中止手术并行CTA以排除动脉壁夹层和假性动脉瘤形成。
3. 颅神经和颞叶损伤:穿刺针从卵圆孔前上成角进入可以使穿刺针直接进入眶下裂,触及三叉神经第2分支(Ⅴ2)。此外,穿刺针穿刺深度超过斜坡线可能损伤第Ⅳ和第Ⅵ颅神经。远外侧进针穿刺针可能进入硬膜下腔并损伤颞叶。过度成角穿透眶下裂及在眶尖处损伤视神经也可能导致失明。
4. 心血管应激:当穿刺针或套管进入卵圆孔内时,约20%或更高比例的患者会出现三叉神经抑制反应,该反应会引起心动过缓和低血压或心动过速和高血压。这些症状也会发生在球囊压迫三叉神经根球囊膨胀过程中或当三叉神经根甘油注射时。在准备不足的团队中,偶尔可能发生患者心脏骤停的情况。为应对这个风险,推荐术前使用阿托品或经皮起搏器。一些术者主张在卵圆孔附近进行局麻使心血管反应变得迟钝。
5. 感觉障碍:术后三叉神经感觉麻痹常见三叉神经根射频毁损和球囊压迫后,少见于甘油注射患者,目前认为这是一种副作用,而非并发症。然而,角膜麻痹和后续的角膜炎在三叉神经根射频毁损和甘油注射患者中更为多见(10%),球囊压迫术后发生该症状的风险可以忽略不计。高达5%-10%接受毁损性治疗的患者可出现痛性感觉缺失或严重的阻滞性疼痛且难以治疗。因此,虽然轻度的感觉丧失是可以接受的,但明显的神经损伤导致严重的麻痹必须避免。
6. 运动功能减退:咬肌无力几乎发生在所有球囊压迫三叉神经根术后患者,在三叉神经根射频毁损患者中很少见。咬肌无力大多为暂时性的,于几周内消失。但超过10%的患者可能会有长期的咀嚼困难。
7. 口唇疱疹:经皮三叉神经手术治疗后患者的口唇单纯疱疹有加重趋势,很常见,但通常很短暂。水泡爆发于术后3-4天且自发性恢复。有些外科医生主张预防性地应用阿昔洛韦。
根据一篇神经外科消融术治疗TN系统综述(Lopez et al., 2004)显示,三叉神经根射频毁损导致的累计并发症数量最高(29.2%),其次为甘油注射三叉神经根(24.8%)和球囊压迫(16.1%)。然而,球囊压迫术导致的血管和神经损伤的发生率最高。永久性的面部感觉丧失最常见于三叉神经根视频毁损术,影响了高达2/3患者的生活质量(Zakrzewska et al., 1999)。
疼痛控制率和复发率
三叉神经根射频毁损:在一项包括1600例患者的研究中显示,初始疼痛缓解率高达97.6%,当患者行多次治疗后,60个月和180个月时疼痛完全缓解率分别为92%和97%(Kanpolat等, 2001)。据一项系统综述显示,在所有经皮技术当中,三叉神经根射频毁损似乎有最高的持续性疼痛完全缓解率(Lopez等, 2004)。
两项随访期分别为11.6年和14年的研究显示,射频毁损的复发率在7.8%至25%之间(Fraioli等, 2009, Taha等, 1995)。Tronnier等研究显示,射频毁损的术后2年和4.5年的疼痛复发率分别为50%和75%(Tronnier等, 2001)。整体上来说,相比于球囊压迫(Taha等,1996)或甘油注射(Lopez等,2004),三叉神经根射频毁损可以获得更长的无痛期和较低的复发率。
甘油注射三叉神经根:近期一项包括3370例患者的研究显示,初始疼痛缓解率在90%以上,随访23年后复发率为35%,多数患者(21%)在首次手术5年内复发(Xu-Hui等,1011)。其他研究报告显示,6个月和3年的疼痛完全缓解率分别在78%至88%和53%至53%(Slettebo等,1993,North等,1990)。据Pollock(2005)研究,甘油注射过程中的痛感是唯一提示良好预后的显著性预测因素。甘油注射治疗效果在24个月后迅速下降(Lopez等,2004),与其他三种治疗方式相比,36个月后甘油注射治疗效果似乎是最差的,据Tatli等(2008)研究显示,其复发率高达62%。
球囊压迫:一项50例患者的研究显示,球囊压迫可以达到满意的初始疼痛缓解,缓解率为高达94%(Brown等,1993),精确地算,6个月和3年的疼痛完全缓解率分别为91%和69%。就在最近,Asplund等报道了87例球囊压迫操作的初始疼痛缓解率为94%,中位无痛期为28个月。然而其复发率较高,(平均随访18个月的复发率为26%,Brown等,1993)。
虽然该手术可以重复进行,但再次压迫的结果(疼痛缓解的时间)无法(像第一次)持续那么长新的球囊压迫不能持续太长时间(Fraioli等,1989),因此成功率也会较低(Kouzounias等,2010)。
点睛之笔
三叉神经痛的特点是:一侧三叉神经一个或多个分支区域内阵发性发作的急剧的、尖锐的刺痛,持续时间为1秒内至2分钟不等,可通过刺激特定的触发区引起。
TN患者应该首选一线药物卡马西平治疗。药物难治性TN患者应考虑MVD术或其他消融术。
尽管MVD术疗效最佳,但患者年龄超过70岁或有相关合并症不能耐受开颅手术或长时间麻醉的,应考虑微创的经皮毁损术,如射频、甘油注射或球囊压迫三叉神经根。
安全有效穿刺卵圆孔是经皮治疗的关键。可以使用Hartel解剖学标志进入卵圆孔,术者应该注意其周围的神经血管结构,以免产生并发症。
三叉神经根射频毁损的优势是在毁损前可以对神经定位,但需要患者清醒和配合。与其他治疗相比,三叉神经根射频毁损可以有更长的持续性疼痛缓解及较低的复发率,但却有较高的并发症发生率。
甘油注射三叉神经根可以获得良好的初始疼痛缓解率,但随时间推移其治疗效果逐渐减弱且有很高的复发率。
球囊压迫治疗不影响角膜反射,是Ⅴ1单支病变的最佳选择。




