启事
“浙二神外周刊”不定期接收外院投稿,审核后发表。欢迎各专业同道联系我们,分享精彩病例、研究热点或前沿资讯。投稿请联系:shishi74@163.com
病史简介
患者,女,11岁,因“头痛3月余,面部浮肿10天”入院。患者3月余前无明显诱因下出现头痛,无恶心呕吐,无畏寒发热,无四肢抽搐等。遂至我院儿科就诊,查CT及MRI示:右眶尖-海绵窦-颞下窝病变,考虑炎症性病变可能,肿瘤不能除外(图1)。今为求进一步诊治,拟以“海绵窦肿瘤”收住入院。
入院查体:神清,精神可,双侧瞳孔等大等圆,直径约为3mm,对光反射灵敏,右眼视力粗测下降,诉右侧面部疼痛,局部无红肿,张口受限,颈软,四肢肌力V级,肌张力无亢进。余神经系统检查未见异常。
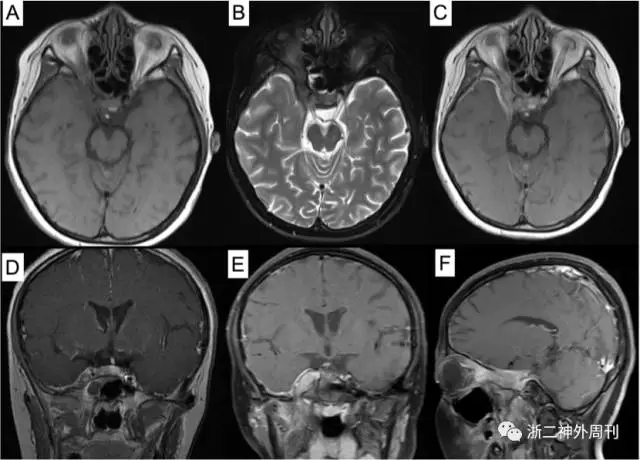
图1. 术前MRI检查:A)T1加权轴位;B)T2加权轴位;C)增强像轴位;D-E)增强后冠状位和F)矢状位示右眶尖-海绵窦-颞下窝病变,呈等T1、略长T2信号,增强后明显强化,邻近脑膜增厚伴强化。
诊疗经过
入院后完善各项检验检查。血常规:白细胞12.4 x 109/L. 中性粒细胞绝对值9.1 x 109/L、中性粒细胞百分比73.2%、淋巴细胞百分比17.4%、嗜酸性粒细胞百分比0.7%,CRP 8.1mg/L,血沉27mm/h。总IgE 240IU/mL(<100IU/mL)。免疫球蛋白G 11.5g/L(7.0-16.0g/L),脑脊液常规、生化及细菌培养均无明显异常。血清真菌D-葡聚糖检测(G实验)及结核T-spot实验均呈阴性。影像学方面,胸部平片、腹部及子宫附件B超均未见明显异常。
由于病变性质不明了,提交医院MDT讨论:考虑右眼眶尖部-海绵窦炎性病灶可能大:细菌?结核?真菌?不排除结缔组织病变。予舒普深、替考拉宁抗感染治疗,效果差。使用小剂量甲强龙静滴后头痛及面部浮肿明显缓解。为明确诊断,在取得患者家属同意下,于全麻下行内镜下经鼻右侧海绵窦病变活检术。
术后患者意识清,体温正常,无脑脊液鼻漏,无吞咽困难,无饮水呛咳。复查头颅MRI示右侧海绵窦病变术后改变。术后予美卓乐 4mgbid口服。鉴于病理结果也不确切,患者出院后又前往北京协和医院就诊。
病理结果
本院病理回报:粘膜组织中见较多嗜酸性粒细胞浸润,嗜酸性粒细胞核增大,并见少量浆细胞、肥大细胞、淋巴细胞浸润,部分组织可见出血伴骨组织及少量纤维组织,倾向炎症或免疫系统疾病。免疫组化结果:G1肿块:CD34神经+,S-100神经+,SMA血管+,STAT6神经+,ALK-noneLung -,Beta-catenin神经胞浆+,Bcl-2 -,CD99 -,Ki-67 -,P53 -,GFAP 神经+,Desmin -,calponin血管+,F8 血管+,CD31血管+。A1肿块:IgG -,IgG4 -,CD117个别淋巴细胞+,Ki-67 散在+,MPO +,CD3 +,CD20 +(图2)。考虑病变性质不典型,特再申请美国UCLA病理科会诊,会诊意见:切片显示多个小片状包含梭形细胞的病损组织,梭形细胞呈纤维母细胞/肌纤维母细胞样并形成长束状,病损细胞呈梭形至星形外观伴局灶散在中度多形性,局灶见中-小血管和散在神经,未见核分裂和坏死。诊断低级别纤维母细胞/肌纤维母细胞增生,不能完全排除韧带样纤维瘤的可能性。
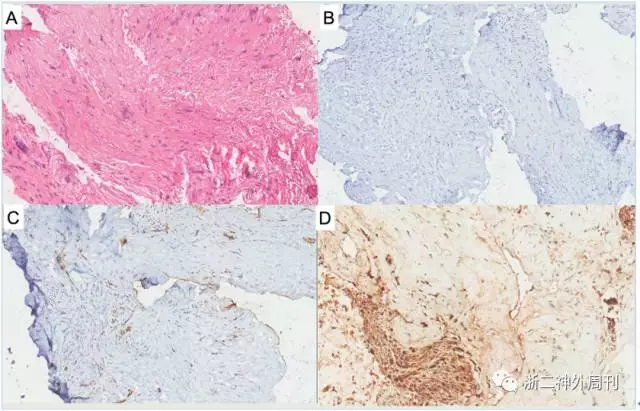
图2. 病理及免疫组化:A)H-E染色下见梭形细胞呈纤维母细胞/肌纤维母细胞样并形成长束状,伴多种炎性细胞浸润;B)免疫组化染色示ALK-noneLung阴性;C)SMA血管 +;D)S-100神经+。
后续治疗
协和医院补充实验室检验:抗EB病毒核抗原IgG抗体+,EB病毒抗体(IgG/VCA)+,EB病毒DNA <500copies/ml。免疫球蛋白IgG3 0.10g/L(0.11-0.85g/L),免疫球蛋白IgG42.07g/L(0.03-2.01g/L)
协和医院病理会诊意见:(蝶窦及海绵窦)假复层纤毛柱状上皮粘膜组织及胶原纤维组织显慢性炎,粘膜水肿,其内见较多嗜酸性粒细胞浸润,以血管周边浸润为主,部分小血管可疑纤维素样坏死,建议结合临床及实验室检查首先除外嗜细胞增多及血管炎性病变。
协和医院最终出院诊断为头痛原因不明,中小血管炎可能。予美卓乐4mg qd,后加用甲氨蝶呤 4片 qw口服治疗。1年后患者复查头颅MRI示右侧眶尖-海绵窦病变较前缩小缓解(图3)。目前仍在继续随访中。
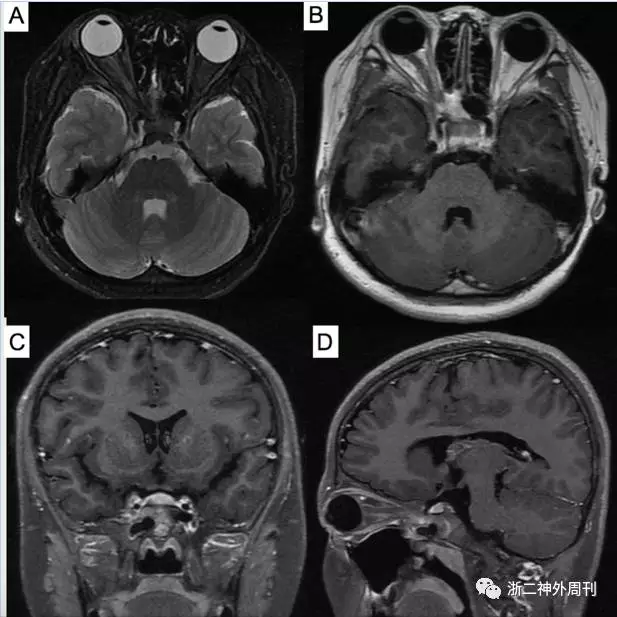
图3. 术后1年复查头颅MRI:A)T2加权像轴位、B)增强后轴位、C)冠状位和D)矢状位示见右眼眶尖部-海绵窦病变较术前缩小缓解。
讨论
本病例虽经系统的实验室检查及手术活检,但诊断仍未最终明了。主要考虑以下几个诊断。结合文献予对照评判。
炎性肌纤维母细胞瘤(inflammatorymyofibroblastic tumor,IMT)2002年被WHO定义为“由分化的肌纤维母细胞性梭形细胞组成,常伴大量浆细胞和/或淋巴细胞的一种间叶性肿瘤”,包括浆细胞肉芽肿、组织细胞瘤、纤维黄色瘤、炎性肌纤维组织细胞增生、黏液样错构瘤、假性淋巴瘤、炎性纤维肉瘤和炎性假瘤等,尤以后者常见。好发于儿童和青少年,平均年龄10岁,也可发生在成年人,女性略多见。发生于软组织和内脏器官,可位于全身各处,最常见的部位为肺、大网膜和肠系膜。
发生于颅内的IMT较为罕见,颅内IMT多见于眶内和颅底[1,2]。Desai SV等[3]总结了33篇文献共计87例发生于鼻窦和颅底腹侧面的IMT,得出IMT在颅底的分布热图(图4)。
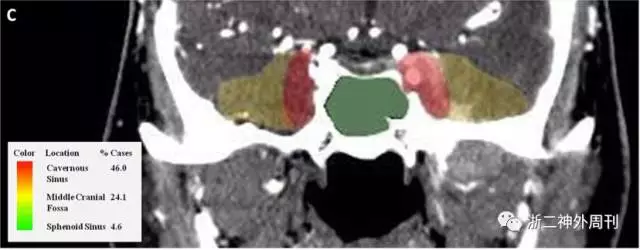
图4. IMT侵犯颅底的分布热图
由于炎性肌纤维母细胞瘤累及颅底,尤其是海绵窦区,可以引起许多的体征和症状[4],包括头痛、眼球突出、海绵窦血栓形成、颈动脉压迫和颅神经病变。
多数颅内IMT在CT上呈高密度病变,约有超过4/5伴有骨质破坏。MRI显示颅内IMT在T1像上呈等信号,T2像呈低信号,增强像上伴有强化,尤其当IMT位于海绵窦内时强化更为明显(图5)。
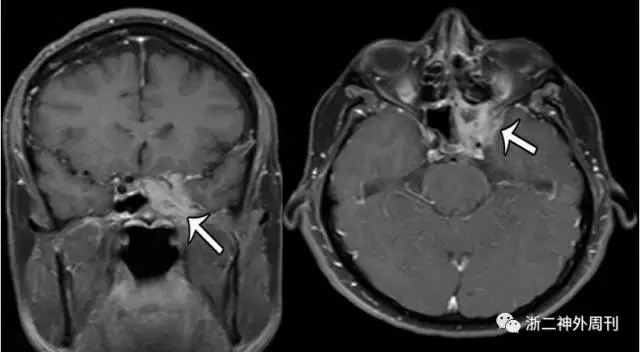
图5. 典型海绵窦IMT的影像学表现(箭头所指为IMT病变)
病理是诊断IMT的金标准。常规组织切片可见瘤组织形态多样,瘤细胞可呈束状、编织状等紧密或疏松排列,增生的梭形肌纤维母细胞和纤维母细胞可呈长、短梭形。胞质丰富嗜酸性,部分可伴有纤维胶原化或玻璃样变。肿瘤间质水肿、黏液变性、毛细血管增生、软骨和骨样组织分化及伴有数量不等炎症细胞浸润等病变。免疫组化方面,vimentin、SMA呈阳性,ALK、HHF-35、desmin、CK呈部分阳性。其中平滑肌肌动蛋白(smooth muscle actin, SMA)阳性反应是诊断IMT重要的标记。而kappa和λ轻链染色可显示浆细胞多克隆的反应性增生(图6)[5]。
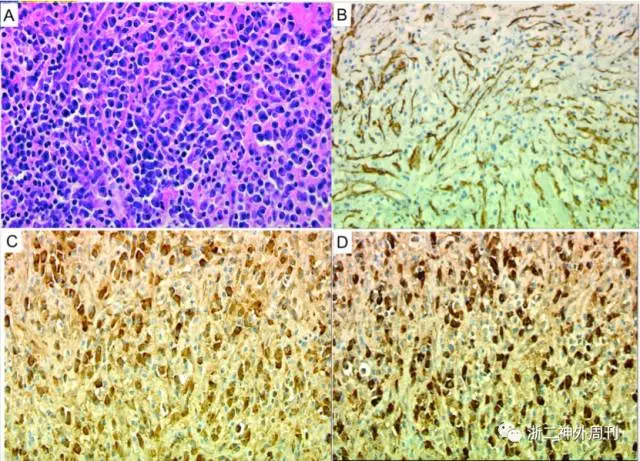
图6. IMT的病理及免疫组化。A)H-E染色下可见多种炎性细胞浸润;B)SMA阳性的梭形细胞;C)kappa和D)lambda轻链染色显示浆细胞多克隆反应性增生。
鉴别诊断方面炎性肌纤维母细胞瘤(IMT)需与低度恶性肌纤维母细胞肉瘤鉴别。低度恶性肌纤维母细胞肉瘤(lowgrademyofibroblastic sarcoma,LGMS)由梭形肌纤维母细胞组成,大部分肿瘤细胞具有明显的浸润性生长,瘤细胞由细长梭形细胞交错排列,胞界不清,淡粉色,核有异型,可见核分裂象,间质可见多量不等的胶原纤维、淋巴细胞浸润。免疫组化标记vimentin、SMA阳性。而IMT是由纤维母细胞和肌纤维母细胞组成,并见较多的胶原纤维,炎症细胞以浆细胞浸润明显,ALK阳性支持IMT诊断。但部分病例在组织学形态上存在着重叠,部分IMT和LGMS生物学行为相似,有时二者鉴别较困难。有学者认为对一些具有局部复发、侵袭性生长,镜检瘤细胞丰富,核有异型的IMT诊断为LGMS更合理。
治疗颅底以外的IMT通常应完全切除,在条件允许下,补充激素治疗[6]。然而,这并不总是可行的,尤其是在肿瘤与颅神经、海绵窦和颈动脉等重要结构毗邻的情况下。放射治疗作为减少激素依赖和预防疾病复发的一种手段已经被越来越多的应用。然而对于放射剂量的选择目前仍有争议。Darrouzet组[7]报道一例颅底IMT的患者历经活检和三个月激素治疗后,接受为期12天,剂量为20gy,共计10次的低剂量放射治疗,随访2年内肿瘤得到较好的控制。但另有文献选择高剂量的放射治疗(为期5周,剂量为45gy,共计25次),同样取得了令人满意的治疗效果[5]。
本病例的病理送至UCLA会诊后认为无法完全排除韧带样纤维瘤可能。韧带样纤维瘤(desmoid fibromatosis)是一种成纤维细胞克隆性增生性病变,以一致长形纤细的梭形细胞增生为特征,周围有胶原性间质和数量不等的明显血管,细胞核无异型性,发病率2-4/1000000/年,15-60岁好发,女性高于男性。
韧带样纤维瘤质硬,多见于腹壁,也可发生于腹内及骨骼肌内。颅内罕见,发生在颅底的仅见个例报道[8,9](图7和图8)。
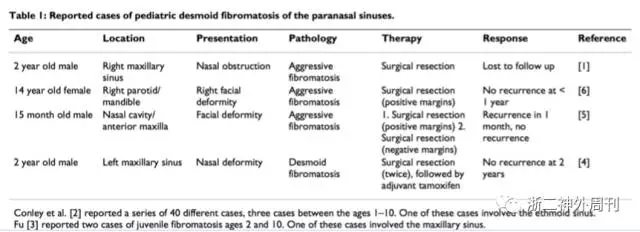
图7. 既往文献报道的鼻窦旁韧带样纤维瘤的总结
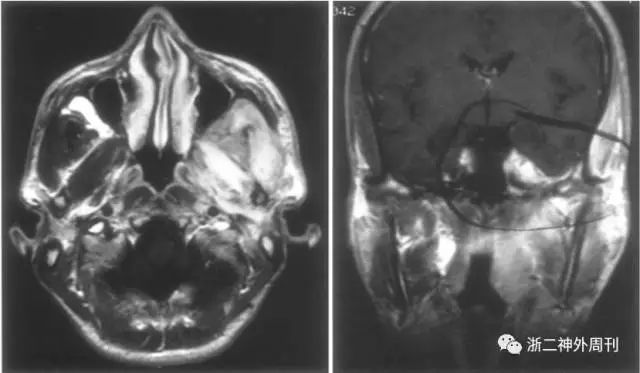
图8. 韧带样纤维瘤MRI表现:位于左侧颞下窝的增强明显的肿物,呈浸润性生长,侵犯Meckel腔、Dorello管和海绵窦。
免疫组化方面,韧带样纤维瘤病变内细胞Vimentin强阳性,MSA和SMA阳性程度不等,少数细胞可同时表达S-100。
由于其局部浸润性生长和复发率高的特点,韧带性纤维瘤首选治疗方案是扩大手术边界的全切。此外,放射治疗和系统性化疗可作为辅助性治疗方案联合手术治疗应用。在一些文献报道中,单纯放疗(50~60 Gy)或联合手术治疗切缘阳性的韧带样纤维瘤可使70-80%的患者达到长期控制[8]。系统性化疗的药物分为非细胞毒性药物和细胞毒性药物,非细胞毒性药物包括NSAIDs、激素、他莫昔芬、吡非尼酮等,而细胞毒性药物中,多柔比星脂质体(Liposomal doxorubicin),以及低剂量的甲氨蝶呤(methotrexate,MTX)联合长春碱(VBL, vinblastine)是常用的化疗方案[8]。
本病例协和医院的病理诊断认为应考虑血管炎可能。中枢神经系统血管炎是指一类累及中枢神经系统的炎性血管病。多数和自身免疫异常有关,微生物的直接感染也逐渐成为重要的致病因素。
按发病原因分类:
(1)感染性血管炎:包括梅毒性血管炎、细菌性血管炎、真菌性血管炎和病毒性血管炎;
(2)原发性血管炎(只累及中枢神经系统):包括结节性动脉炎、过敏性肉芽肿、TAKAYASU综合征、Wegner肉芽肿、淋巴细胞性动脉炎、过敏性动脉炎;
(3)继发性血管炎(为系统性或全身疾病引起所引起):包括自身免疫病合并血管炎(系统性红斑性狼疮、风湿性关节炎、硬皮病、皮肌炎、重叠性胶原病和干燥综合征)以及感染、药物和肿瘤相关的过敏性血管炎;
(4)不能分类的血管炎累及中枢神经系统:如血栓闭塞性血管炎、Moya-Moya综合征、Sneddon综合征、Cogan综合征、孤立的中枢神经系统血管炎。
中枢神经系统血管炎引起脑血管壁出现纤维素样坏死、炎性细胞浸润以及管腔内血栓形成,导致脑组织出现梗塞或出血。诊断主要依靠组织活检(图9)和血管造影(图10)[10,11]。
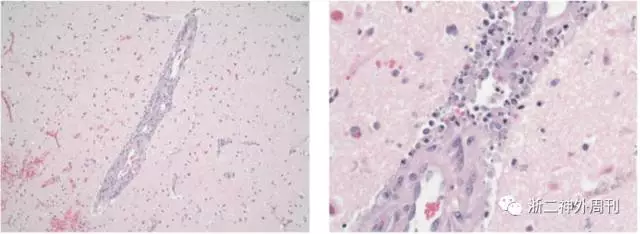
图9. 中枢神经系统血管炎的病理切片:可见软脑膜小血管有节段性坏死或肉芽肿性血管炎。血管壁有明显的炎症表现,常有淋巴细胞单核细胞、组织细胞及浆细胞的浸润。
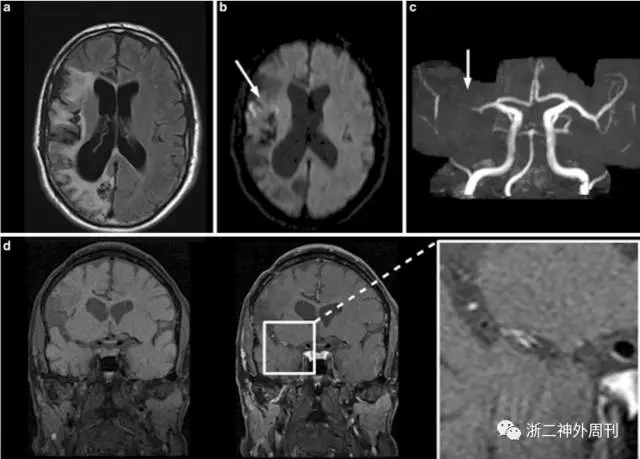
图10. 中枢神经系统血管炎的MRI和MRA表现:A)在右大脑中、后动脉区域显示亚急性缺血等老年缺血性病变(弥散加权成像:B,白色箭头);C)MRA显示右侧大脑中动脉闭塞;D)相应的血管壁强化。
辅助检查方面,10%的中枢神经系统血管瘤病人出现血沉加快。自身免疫性血管炎脑脊液检查没有特殊改变,最常见的改变是脑脊液蛋白轻度升高,伴随轻度淋巴细胞反应或出现中性白细胞。近年发现抗中性粒细胞抗体检测在小血管炎的诊断中起着很重要的作用,在中枢神经系统血管炎这些自身抗体检查意义仍有待确定[11]。
对于中枢神经系统血管炎的治疗,应避免盲目使用免疫抑制剂(需排除细菌和肿瘤)。自身免疫性血管炎的治疗首选联合应用皮质激素和环磷酰胺。一部分患者的血管炎伴随可逆性血管痉挛,治疗前应停止任何血栓形成或血管痉挛刺激因素,如口服避孕药、尼古丁和拟交感类药。
总之,本病例目前诊断仍尚未明确。患者历经我院、协和医院甚至经UCLA及瑞金医院MDT联合会诊后,考虑鉴别诊断的范围为炎性肌纤维母细胞瘤、韧带样纤维瘤和中枢神经系统血管炎可能性大。故将此病例分享至本期周刊,希望与全国的同道一起探讨,以更好地提高对神经外科疑难复杂病变的诊断及治疗水平。
参考文献
1. Garg V, Temin N,Hildenbrand P, Silverman M, Catalano PJ. Inflammatory pseudotumor of the skullbase.Otolaryngol Head Neck Surg.2010;142:129-131
2. McKinney AM, ShortJ, Lucato L, SantaCruz K, McKinney Z, Kim Y. Inflammatory myofibroblastic tumorof the orbit with associated enhancement of the meninges and multiple cranialnerves. AJNR Am J Neuroradiol.2006;27:2217-2220
3. Desai SV, SpinazziEF, Fang CH, Huang G, Tomovic S, Liu JK, et al. Sinonasal and ventral skullbase inflammatory pseudotumor: A systematic review. Laryngoscope. 2015;125:813-821
4. Agir H, Aburn N,Davis C, MacKinnon C, Tan ST. W(h)ither orbital pseudotumor? J Craniofac Surg. 2007;18:1148-1153
5. Gabel BC, GoolsbyM, Hansen L, U HS. Inflammatory myofibroblastic tumor of the left sphenoid andcavernous sinus successfully treated with partial resection and high doseradiotherapy: Case report and review of the literature.Cureus. 2015;7:e328
6. Lee DK, Cho YS,Hong SH, Chung WH, Ahn YC. Inflammatory pseudotumor involving the skull base:Response to steroid and radiation therapy. OtolaryngolHead Neck Surg. 2006;135:144-148
7. Maire JP, Eimer S,San Galli F, Franco-Vidal V, Galland-Girodet S, Huchet A, et al. Inflammatorymyofibroblastic tumour of the skull base. CaseRep Otolaryngol. 2013;2013:103646
8. Lakhan SE, EagerRM, Harle L. Aggressive juvenile fibromatosis of the paranasal sinuses: Casereport and brief review. J Hematol Oncol.2008;1:3
9. Corsten M, DonaldP, Boggan J, Gadre A, Gandour-Edwards R, Nemzek W. Extra-abdominal fibromatosis(desmoid tumor) arising in the infratemporal fossa: A case report. Skull Base Surg. 1998;8:237-241
10. Al Share B, ZakariaA, Hiner E, Iskenderian Z, Warra N. Primary angiitis of the center nervoussystem: A clinical challenge diagnosed postmortem. Case Rep Neurol Med. 2017;2017:3870753
11. Thaler C,Kaufmann-Buhler AK, Gansukh T, Gansukh A, Schuster S, Bachmann H, et al.Neuroradiologic characteristics of primary angiitis of the central nervoussystem according to the affected vessel size. Clin Neuroradiol. 2017
(本文由浙二神外周刊原创,浙江大学医学院附属第二医院神经外科董啸主治医师整理, 洪远副主任医师审校,张建民主任终审)
往期回顾
浙二神外周刊(一百一十五)--小脑节细胞胶质瘤一例
浙二神外周刊(一百一十四)--高血压性脑干出血治疗--浙二的观点
浙二神外周刊(一百一十三)--“复合高压锅技术”治疗横窦区硬脑膜动静脉瘘一例
浙二神外周刊(一百一一十二)--应用新型动脉瘤内栓塞装置(WEB)栓塞前交通未破裂动脉瘤一例
浙二神外周刊(一百一十一)--儿童四脑室室管膜瘤术后并发胃瘫综合征一例
浙二神外周刊(一百零八)--新发现AIP基因突变位点的家族性单纯性GH瘤家系一例
浙二神外周刊(一百零七)--自发性低颅压致双侧硬膜下血肿一例
浙二神外周刊(一百零六)--张建民教授牵头国家重点研发计划:“基于脑机接口的脑血管病主动康复技术研究及应用”正式启动
浙二神外周刊(一百零五)--颅骨板障表皮样囊肿合并慢性硬膜外血肿一例
浙二神外周刊(一百零四)--内镜辅助显微手术半椎板入路切除儿童颈髓腹侧肠源性囊肿一例
浙二神外周刊(一百零三)--颅骨缺损修补术后并发急性脑肿胀一例
浙二神外周刊(一百零一)--胶质瘤的病理特征与位置分布的关系
浙二神外周刊(九十九)--垂体生长激素腺瘤卒中伴发脑梗塞一例
浙二神外周刊(九十六)--桥小脑角脑膜瘤伽马刀后并发PICA血栓性动脉瘤一例
浙二神外周刊(九十四)--颅内表皮样囊肿自发破裂伴血清CA-199显著升高一例
浙二神外周刊(九十二)--鞍上毛细胞黏液样星形细胞瘤伴自发性出血一例
浙二神外周刊(九十一)--2017西湖神经外科论坛成功召开!
浙二神外周刊(九十)--以尿崩症为首发表现的Erdheim-Chester病一例并文献复习
浙二神外周刊(三十七)--垂体瘤伴发鞍结...
浙二神外周刊(三十六)--脑膜血管瘤病...




