【Ref: Rutkowski MJ, et al. J Neurosurg Pediatr. 2017 May;19(5):531-537. doi: 10.3171/2017.1.PEDS16549. Epub 2017 Mar 17.】
斜坡脊索瘤是罕见的颅内肿瘤,年发病率约为0.08/10万,年龄40岁以下的患者不足5%。主要症状是头痛和颅神经功能障碍。病理学分型有典型、软骨样型和不典型;病理学类型与预后明显相关,相对应的死亡率分别为23.1%、37.5%和100%。儿童脊索瘤的恶性程度高于成人。成年患者发生远处转移比例为3%-48%,而5岁以下患儿远处转移发生率高达58%。2017年3月《J Neurosurg Pediatr》在线上,美国旧金山市加利福尼亚大学神经外科的Martin J. Rutkowski报道1例斜坡脊索瘤术后发生远处转移的小儿患者。
5岁男性患儿,诊断为斜坡脊索瘤(图1)。5年前行经口入路完全切除肿瘤(图2),术后进行质子束放疗。病理学检查报告为典型的脊索瘤,免疫组化提示角蛋白强阳性、上皮膜抗原强阳性、S-100免疫反应阴性和MIB-1标记指数为10%(图3)。术后因脑脊液漏反复出现脑膜炎,给予抗生素治疗后好转。接着继发交通性脑积水,通过脑脊液VP分流术降颅内压。术后5年发现肺部结节(图4),手术活检提示为低分化的脊索瘤,免疫组化结果和原发部位脊索瘤相似,即角蛋白强阳性和上皮膜抗原强阳性(图5),表明斜坡脊索瘤颅外转移。随后相继发生胸壁和颅骨转移。由于大部分脊索瘤mTOR通路激活,所以给患者使用伊马替尼联合雷帕霉素化疗后,肿瘤缩小,疼痛有所减轻。但是,9月后出现额部头皮肿物,并导致附近的VP分流管周围皮肤破溃。遂行头皮肿物切除和皮瓣转移术,以防止分流管暴露。免疫组化提示PD-L1高表达,即行PD-L1单抗治疗,胸痛明显缓解。6月后又出现新发的肺部转移灶,疼痛明显。免疫组化和基因检测为INI-1缺失,应用EZH2进行晚期解救治疗,疗效尚待评价。
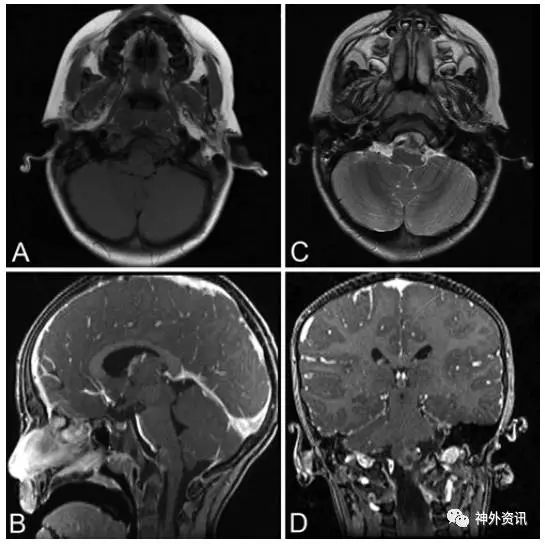
图1. MRI提示斜坡区一肿物。A.TI加权平扫;C.T2加权平扫;B和D.T1加权增强。
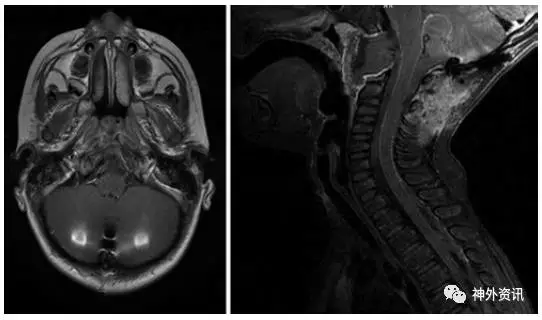
图2. 术后MRI显示斜坡脊索瘤全切除。
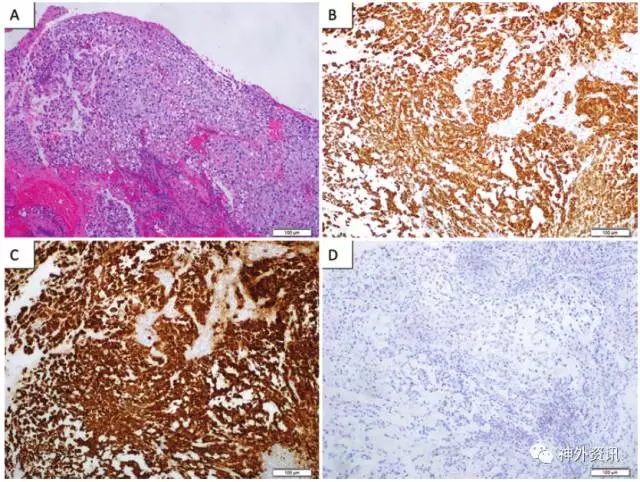
图3. 斜坡脊索瘤病理学检查结果。A.H-E染色显示背景呈嗜碱黏液状,肿物由肿瘤上皮细胞组成,胞质中有泡沫样液泡,异型性较小,分裂不活跃。免疫组化提示角蛋白强阳性(B)、上皮膜抗原强阳性(C)和S-100免疫反应阴性(D)。
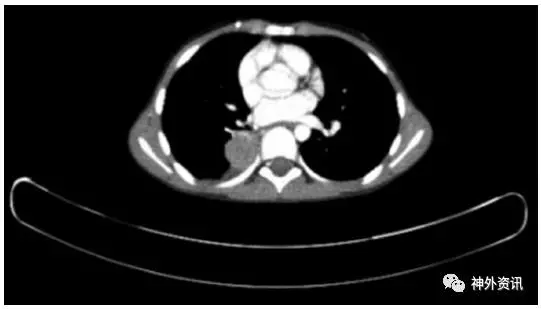
图4. 术后4.6年PET-CT结果显示右肺下叶转移瘤。
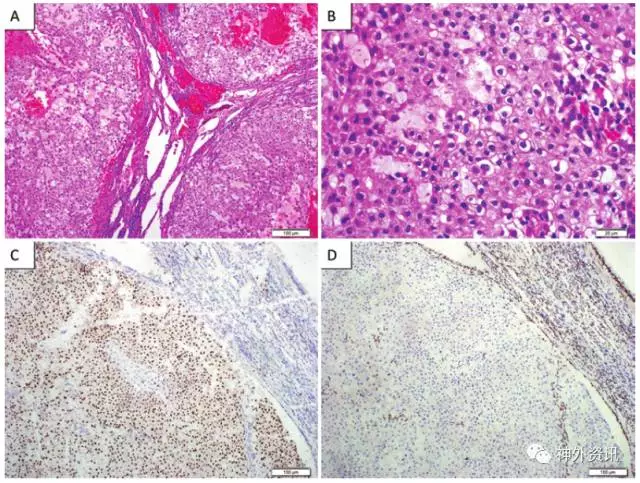
图5. 肺部转移瘤的病理学检查结果。A和B.H-E染色显示低分化的上皮肿瘤细胞,核深染,分裂活跃;C.鼠短尾突变体反应强阳性;D.INI-1反应阴性。
作者认为,该斜坡脊索瘤患儿的病情比较复杂,病程中反复发生远处转移。但是原发病灶的全切除仍是治疗该脊索瘤的重要步骤,术后辅助放疗必不可少。术后长期定期随访,如发现肿瘤复发和转移,分子靶向治疗可获得较好的疗效。
(浙江大学医学院附属第二医院TMC编译,复旦大学附属华山医院王知秋教授审校,《神外资讯》主编、复旦大学附属华山医院陈衔城教授终审).
相关链接




