
今天为大家分享的是“景昱—神经科学专栏”第三十六期,由第四军医大学唐都医院李楠、王学廉编译的:局部应用万古霉素能否预防脑深部电刺激手术部位的感染?,欢迎阅读。
对于植入脑深部电刺激(Deep Brain Stimulation, DBS)的患者而言,一旦出现植入物的感染外露,都是一场灾难。接受了DBS的帕金森病患者,本在手术后震颤已经消失,运动能力大幅提高,但某一天突然发现手术切口处出现了小的破溃,甚至植入物外露出来,患者和家属会在之后相当长的时间内陷入痛苦的两难选择中:如果处理破溃,往往需要取出植入物,但噩梦般的帕金森病症状又会重现;如果任由感染发展,创面会越来越大,存在更大的风险。面对这样的情况,医生也是难以决断,取出植入物时也同样是痛心不已。
目前文献中报道的DBS手术部位感染率在1-9%,通常出现在术后1年之内,特别是在前3个月内(50-80%)。最常见的致病菌是凝固酶阴性葡萄球菌(40-60%)和革兰氏阴性杆菌(10-20%)。DBS手术部位感染可发生在前额(植入电极处)、耳后枕部(电极和连接导线的接头处)和胸部锁骨下(神经刺激器植入处)切口的任何部位,其中以神经刺激器和脉冲发生器处感染更为常见。中重度的伤口感染往往导致植入物的取出,造成患者症状加重和医疗经济负担。事实上,对于DBS术后植入物感染外露的处理,目前尚无统一的方法。“上医治未病”,最好的解决方法是减少这种情况出现的风险。
美国西奈山医院神经外科的Kopell医生,尝试采用局部应用万古霉素的方法预防DBS手术部位的感染,该文章发表在World Neurosurg杂志2016年11月刊上。之前有研究发现局部使用万古霉素粉剂可以减少脊柱手术和开颅术后伤口的感染率,因此作者从2012年开始,在西奈山医院的DBS手术中应用此方法。作者对2012.9-2015.12月间DBS手术患者进行了回顾性研究,所有患者都是由同一位主刀医师进行手术,伤口感染依据美国疾病控制预防中心(CDC)标准进行记录。手术遵照统一的围手术期抗菌流程,即所有患者都经过严格的皮肤准备,并在切开皮肤前静脉注射头孢呋辛和万古霉素,并在植入电极后用大量聚维酮碘(即碘伏)冲洗。在缝合切口前,将万古霉素粉末(单支1g药瓶)倒入切口内。DBS植入手术为分期完成,首先植入左侧电极,数周后植入右侧,之后1周植入单通道神经刺激器。该段时间共纳入297例受试者,其中178例为新植入患者(356根电极,356个刺激器),6例更换DBS电极患者(11根电极,11个刺激器),112例更换神经刺激器的患者(174个神经刺激器)。术后4例患者出现伤口感染(1.3%),均为男性帕金森病患者,培养结果均为葡萄球菌,相应感染部位植入物均被取出,详细信息如下表。
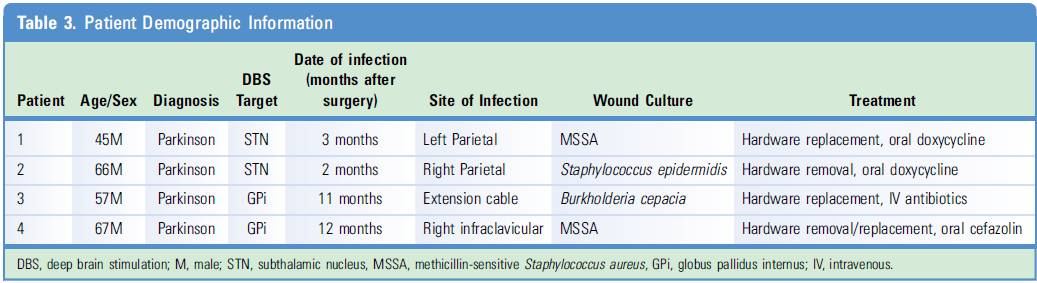 该组病例感染率仅为1.3%,作者认为原因之一就是局部应用万古霉素,并认这是一种性价比很高的辅助抗菌方法,特别是对于革兰氏阳性菌。万古霉素可在手术切口创面局部产生抗菌作用,避免耐甲氧西林金葡菌(MASA)感染。该组病例的感染率在以往文献报道的范围之内,患者的人口特征与其他DBS中心报道的相似,另外感染患者的位置也是在耳后枕部和锁骨下切口。但这4个患者都是在手术1月后发生感染的,提示局部应用万古霉素的方法可能减少了早期感染。最后,该研究是回顾性研究而且没有对照,尽管感染率低于历史数据,但尚不能得出万古霉素是感染率减低原因的结论。外科医生的经验、手术室病房环境、手术时间、患者基础健康状态等等都是混杂因素。但鉴于局部应用万古霉素是一种简单、低成本的抗感染方法,作者提倡方法可在DBS手术中常规应用。
该组病例感染率仅为1.3%,作者认为原因之一就是局部应用万古霉素,并认这是一种性价比很高的辅助抗菌方法,特别是对于革兰氏阳性菌。万古霉素可在手术切口创面局部产生抗菌作用,避免耐甲氧西林金葡菌(MASA)感染。该组病例的感染率在以往文献报道的范围之内,患者的人口特征与其他DBS中心报道的相似,另外感染患者的位置也是在耳后枕部和锁骨下切口。但这4个患者都是在手术1月后发生感染的,提示局部应用万古霉素的方法可能减少了早期感染。最后,该研究是回顾性研究而且没有对照,尽管感染率低于历史数据,但尚不能得出万古霉素是感染率减低原因的结论。外科医生的经验、手术室病房环境、手术时间、患者基础健康状态等等都是混杂因素。但鉴于局部应用万古霉素是一种简单、低成本的抗感染方法,作者提倡方法可在DBS手术中常规应用。
当然,也有人提出了不同的意见,Satyarthee医生就认为这样无差别的应用万古霉素可能会增加细菌的耐药性,而且万古霉素的肾毒性对于老年患者来说可能是个危险,他还认为良好的外科技术和围手术期抗菌原则的作用更为重大。德克萨斯大学Fenoy医生曾报道了一组纳入了728例DBS患者术后植入物相关伤口感染外露的病例,仅有16例(2.2%)患者在术后1年内出现了感染外露,其中有9例(1.24%)经抗生素治疗无效者接受了清创手术和硬件的取出。该组病例并没有局部应用万古霉素粉剂,但都按照抗菌原则在围手术期使用了抗生素。Fenoy医生认为较短的手术时间、缝合切口前大量碘伏冲洗以及术后口服抗生素延长至7天可能也是伤口感染率较低的原因。
DBS术后植入物感染外露的影响因素很多,如病人的基础疾病和危险因素(如帕金森病患者的感染风险较高)、外科操作技巧和手术流程、手术室病房环境以及不同品牌类型的产品特征(如植入物的大小和形状)等等因素。因此,很难仅从上述两个中心相似的感染率来否定局部应用万古霉素的作用。当然,Kopell医生的研究也不是对照研究,证据力度也不足。在有效性无法证实的情况下,安全性的考虑或许可以帮助我们去决定是否采用这样的方法。研究发现局部应用万古霉素后的血药浓度是低于临床有效浓度等,而脊髓手术中的广泛应用也说明了这种方法的安全性。因此,局部应用万古霉素不失为一种可以采用的抗感染措施,而坚持手术无菌操作和围手术期预防感染的原则更是不可缺少的。
参考文献
1. Rasouli JJ, Kopell BH. The Adjunctive Use of Vancomycin Powder Appears Safe and May Reduce the Incidence of Surgical-Site Infections After Deep Brain Stimulation Surgery. World Neurosurg. 2016 Nov;95:9-13. doi: 10.1016/j.wneu.2016.07.063.
2. Satyarthee GD. Optimal Strategy to Control Surgical Site Infection Following Deep Brain Stimulation Surgery: Adequate Management of Risk Factors, Topical Application of Vancomycin Powder in the Surgical Wound, and Preoperative Antibiotic Prophylaxis. World Neurosurg. 2017 May;101:789-790. doi: 10.1016/j.wneu.2017.01.108.
3. Fenoy AJ, Simpson RK Jr. Management of device-related wound complications in deep brain stimulation surgery. J Neurosurg. 2012 Jun;116(6):1324-32. doi: 10.3171/2012.1.JNS111798.
4. Abdullah KG, Attiah MA, Olsen AS, et al. Reducing surgical site infections following craniotomy: examination of the use of topical vancomycin. J Neurosurg. 2015 Dec;123(6):1600-4. doi: 10.3171/2014.12.JNS142092.
【景昱-神经科学专栏】往期回顾





