
马杰 教授
主任医师,博士生导师,上海交通大学医学院附属新华医院小儿神经外科主任,上海市优秀学科带头人,从事神经外科专业20余年。中华医学会神经外科分会小儿神经外科学组创始组长,世界神经外科联谊会(WFNS)小儿神经外科分会常委,亚澳小儿神经外科学会(AASPN)常委及发起人,中国医师协会小儿神经外科学组副主任委员,中国医师协会小儿外科分会会员,上海康复学会神经康复专业委员会副主任委员。任世界小儿神经外科权威杂志《Child's Nervous System》编委,《J Neuroendoscopy》、《 Neurosurgical Imaging and Technique》、《Chinese Neurosurgical Journal》编委,在科研方面,荣获多项项国家自然科学基金资助在内的国家级课题,参与国家重大科技计划-973课题研究一项,主持科技部重大专项子课题一项,每年申办一届神经内镜及小儿神经外科国家继续教育学习班。“中国小儿神经外科论坛”发起人,“中华医学会小儿神经外科大会”发起人,对中国小儿神经外科的发展及国际交流做出了重要的贡献。
髓母细胞瘤(MB)是儿童最常见的恶性脑肿瘤,约占儿童脑肿瘤的20%左右。发病高峰年龄为5~8 岁。MB恶性程度高,具有极强的侵袭性和转移性,易经脑脊液播散,累及侧脑室,亦常累及脊髓尤其是马尾神经,极少数因血行播散发生远隔转移而累及肺部、骨骼等。
基于临床的分层:获益和缺憾
MB的治疗包括手术、脑脊髓放疗、联合化疗等。治疗技巧的进步使患者的预后大大改善,5年生存率由1970年的20%上升至目前的70%。如何进一步提升生存成为MB临床面临的一大课题。MB是一种高度异质性的肿瘤。寻找恰当的分层策略,给予个体化治疗,是提高生存率的“王道”,也是研究者努力的目标。
WHO(2007)中枢神经系统肿瘤中将髓母细胞瘤分为5种病理学亚型:经典型、促纤维增生型、伴大量结节形成型、间变型和大细胞型。但组织学亚型与临床表现难以完全对应,更重要的,单纯组织病理学难以很好的预测临床预后。
相对长的一个时期内,国际上根据患者年龄、是否转移、手术切除程度、组织形态的间变程度,将儿童MB分为标危型和高危型。标危型指年龄>3岁、无转移证据、术后残留癌灶<1.5 cm2 。不满足上述条件中一项者或间变型者属于高危型。年龄<3岁也属于高危, 但应单独被列出,无论M分期和手术情况。高危型患者接受剂量高于标危型的放疗,二者同时都需接受4个周期的多药化疗。基于这一分层和治疗策略,标危型和高危型患者5年生存率分别可达到85%和70%。而3岁以下婴幼儿鉴于放疗对早期脑发育的严重影响,治疗主要以化疗为主。
这些治疗,尤其是手术和放疗,在带来优越的生存期的同时,也不可避免地导致生存质量的下降,包括损伤语言和认知功能,导致IQ严重下降,严重者丧失独立生活能力,听力丧失等。亟待探索如何甄选适宜患者,并在不牺牲生存获益的前提下降低毒性。
WHO分子分型:精准治疗的源泉
随着MB基因组学突变谱的被解析,尤其是,2016年WHO中枢神经系统指南中对MB分子分型的发布,为MB治疗的优化提供了契机。
WHO根据分子变异谱,将髓母细胞瘤分为4个独立的亚型(WNT、SHH、Group3、Group4),各亚型不仅具有独特的人口遗传学和临床表现,而且对预后和治疗敏感性有一定的预测作用(表)。通过对MB分子分型的研究,有助于临床更加简便、精确地管理患者的危险分级,预测预后。

表1. MB各分子亚型驱动基因和病理类型
基因表达谱是MB分子分型的金标准,也是区分4种不同亚型最好的方法(表1)。WNT亚型是最少见的一个亚型,仅占11%,确诊年龄多见于6-10岁,发病无性别差异。诊断的主要参考标准包括:6号染色体单倍体、CTNNB1基因突变、DKK1和核内β-catenin免疫组化阳染。在所有的MB亚型中,WNT亚型对术后放化疗敏感性最高,且最不易发生转移,因此预后也最好,近90%的患者生存超过5年,儿童10年生存率可以达到95%。
SHH型MB多累及婴幼儿和成人,发病率无性别差异,青少年相对少见,很少发生转移。诊断SHH型MB主要参考其基因表达图谱,SFRP1和GAB1的免疫组化染色阳性也能辅助诊断。该亚型的预后与Group 4相当,比Group 3预后好。GLl2扩增、TP53突变、MYCN基因的扩增、14q的缺失及碎裂预示其预后不良。
Group 3型MB以婴幼儿为主,男性发病率是女性的两倍,易发生远处转移,临床预后最差。Group3型MB的诊断主要参考基因表达图谱,NPR3免疫组化染色阳性可作为辅助诊断依据之一。
Group 4型MB最常见,多见于青少年,部分病例易发生肿瘤转移。其诊断也主要参考基因芯片表达谱,KCNA1免疫组化阳性染色有助于诊断。
WHO分子分型不仅能够更精确指导对预后的判断,更重要的,点燃了MB个体化靶向治疗的希望。根据分子亚型的不同,评估危险度(高危/中危/低危),辅助匹配不同的治疗方案(增强型治疗/标准治疗/低强度治疗),同时也为鉴定出有希望的候选靶向治疗、建立更趋精准的MB治疗模式提供了可能(图)。也正因为此,这一分类迅速被MB的临床试验设计者们接受,作为患者分层的依据。多种靶向药物,如靶向NOTCH通路、SHH通路、ALK、VEGF、BRAF的药物的I期、II期或III期临床试验正在开展。
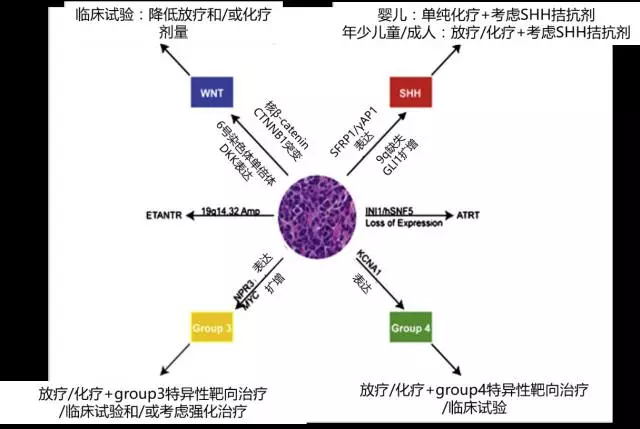
图1. 基于分子分类的MB个体化精准治疗模式
泛维安MB分子分型基因检测:助力精准治疗实现
应该说,髓母细胞瘤的研究正在进入肿瘤研究的后基因组时代。摆在临床医生面前的问题是如何以临床最便捷的方式对这些分子亚型确诊,从而将基因组学的成果转化为临床获益。泛生子基因的泛维安MB分子分型基因检测产品,正是为契合这种临床需求而推出的。
泛生子基因作为专注于癌症分子诊断分析和精确个体化诊疗方案的高端服务型技术企业,建有多元化的检测平台和世界领先的生物信息分析平台,此前与国内脑胶质瘤、食管癌等多种恶性肿瘤研究的领军单位合作,取得了大量高水平的研究成果,成果发表于《自然遗传学》(Nature Genetics)等世界一流学术期刊。泛维安MB分子分型基因检测产品响应2016版WHO髓母细胞瘤新增的分子分类需求,基于专有髓母细胞瘤基因组数据库,应用高通量、高精准度的二代测序技术,检测与MB发生发展相关的39个基因全外显子区变异及全基因组染色体范围扩增/缺失变异,与患者临床信息结合可用于髓母细胞瘤的分子分型及预后评估。产品还包含了对21种MB常用化疗药物的疗效相关22个基因的29个SNP位点的检测,可指导临床化疗药物选择,并结合前述分子分型信息,共同为MB的临床精准诊疗提供指导。
MB占儿童脑肿瘤的8-10%,是严重危害儿童健康的重大疾病。迅速将基因组学研究成果转化到临床实践,是当前改善疗效、提升患者生存的必经之道。泛维安MB分子分型基因检测产品基于高通量测序平台和专有数据库,相应WHO2016版MB指南的分子分类需求,帮助实现精准的MB分子分型,让MB精准治疗的梦想不再遥远。
1. Archer TC, et al. Medulloblastoma: Molecular Classification-Based Personal Therapeutics. Neurotherapeutics. 2017 Apr;14(2):265-273.
2. Massimino M, et al. Childhood medulloblastoma. Crit Rev Oncol Hematol. 2011 Jul;79(1):65-83.
3. 王保成,马杰. 髓母细胞瘤分子分型和临床治疗的研究进展. 中华神经外科杂志2015,31(8):857
4. 王玉元,姚瑜,钟平. 髓母细胞瘤分子分型的研究进展. 中华神经外科杂志,2016,32(7):738
5. 何以琳,常青. 髓母细胞瘤分子亚型的研究进展. 中华病理学杂志,2015,44(5):357
6. Robinson G, et al. Novel mutations target distinct subgroups of medulloblastoma. Nature. 2012 ; 488(7409):43-8.
7. Vijay Ramaswamy ,et al.FISH and chips: the recipe for improved prognostication and outcomes for children with medulloblastoma. Cancer Genet. 2011; 204(11):577-88




